מדריך זה יסייע לך להתכונן לניתוח כריתת השד שלך ב-MSK. המדריך גם יסייע לך להבין למה לצפות במהלך ההחלמה מהניתוח.
ניתן להשתמש במדריך זה כמקור מידע לעיון בימים שלפני הניתוח. יש להביא אותו איתך ביום הניתוח. את/ה וצוות הטיפול שלך תעשו שימוש במדריך זה בעת הלמידה על תהליך ההחלמה.
מידע אודות ניתוח כריתת השד
מדריך זה מכיל מידע על מספר סוגים של ניתוחי שד. הניתוח שתעברי עשוי להיות:
- כריתת שד מלאה
- כריתת שד מלאה וביופסיה של בלוטת הזקיף.
- כריתת שד מלאה, ביופסיית בלוטת לימפת זקיף עם אפשרות לדיסקציה של בלוטות הלימפה האקסילריות.
- כריתת שד מלאה ודיסקציה של בלוטות הלימפה האקסילריות (נקרא גם הסרה רדיקלית מתונה של השד).
- ניתוח דומה אחר.
אם את עוברת שחזור שד, המנתח הפלסטי שלך ייתן לך מידע נוסף.
כריתת שד מלאה
כריתת שד מלאה הוא ניתוח להסרת כל רקמת השד. הליך זה נעשה בדרך כלל דרך חתך כירורגי בחזה, אך ניתן לבצעו בדרכים שונות. מנתח השד שיבצע את הניתוח ישוחח איתך על האופציה המתאימה לך.
יתכן שבמהלך הניתוח שלך יסיר המנתח גם בלוטת לימפה אחת או יותר מבית השחי. פתולוג יבדוק את בלוטות הלימפה כדי לראות אם הסרטן התפשט אליהן.
ביופסיה של בלוטת הזקיף
ביופסיה של בלוטות הזקיף היא הליך שבו בלוטות הלימפה הראשונות בבית השחי שמקבלות ניקוז מהגידול בשד מוסרות ונבדקות לצורך איתור תאים סרטניים. בלוטות לימפה אלו נקראות בלוטות הזקיף. אם מתפשטים תאים סרטניים, בלוטות הזקיף הן בדרך כלל המקום הראשון שאליו הם מגיעים. המנתח יזהה את בלוטות הזקיף על ידי הזרקת צבע מיוחד לשד.
אם את הולכת לעבור ביופסיה של בלוטות הזקיף, ייתכן שתעברי גם הליך מיפוי של מערכת הלימפה כחלק מהניתוח. מידע נוסף על הליך זה כלול בהמשך מדריך זה.
יתכן שהמנתח ישלח את בלוטות הזקיף לפתולוג במהלך הניתוח. אם הפתולוג יבחין בתאים סרטניים כלשהם, המנתח עשוי לבצע דיסקציה של בלוטות לימפה אקסילריות.
דיסקציה של בלוטות הלימפה האקסילריות
דיסקציה של בלוטות הלימפה האקסילריות היא הליך שבו מוסרות רוב או כל בלוטות הלימפה בבית השחי. מספר בלוטות הלימפה שמוסרות משתנה מאדם לאדם.
מידע אודות מערכת הלימפה
הבנת דרך הפעולה של מערכת הלימפה תסייע לך בעת ההכנה לניתוח שד ובמהלך ההתאוששות ממנו. למערכת הלימפה יש 2 תפקידים:
- היא מסייעת להילחם בזיהומים.
- היא מסייעת לנקז נוזלים מאזורים שונים בגוף.
מערכת הלימפה מורכבת מבלוטות לימפה, נימי לימפה ונוזל לימפה (איור 1).
- בלוטות הלימפה הן בלוטות קטנות בצורת שעועית שנמצאות לאורכם של נימי הלימפה. בלוטות הלימפה מסננות את נוזל הלימפה בגופך, ובכך מסלקות חיידקים, וירוסים, תאים סרטניים ותוצרי פסולת אחרים.
- נימי הלימפה הם צינורות זעירים, בדומה לכלי הדם שבגופך, הנושאים נוזלים אל בלוטות הלימפה ומחוצה להן.
- נוזל הלימפה הוא הנוזל השקוף שעובר דרך מערכת הלימפה. נוזל זה נושא תאים שמסייעים להילחם בזיהומים ובמחלות אחרות.

לפני ניתוח כריתת שד
סעיף זה יסייע לך להתכונן לניתוח. יש לקרוא אותו כאשר נקבע מועד הניתוח. ניתן לעיין בו כאשר מועד הניתוח הולך וקרב. הוא מכיל מידע חשוב לגבי הדברים שעליך לעשות כדי להתכונן.
תוך כדי קריאת סעיף זה, מומלץ לרשום את השאלות שברצונך לשאול את הרופא שלך.
ההכנות לניתוח
את/ה והצוות המטפל תפעלו יחדיו כדי להתכונן לניתוח. עזור/י לנו לשמור על בטיחותך על ידי כך שתספר/י לנו אם אחת מההצהרות הבאות חלות עליך, גם אם אינך בטוח/ה.
ייתכן שיהיה עליך לעקוב אחר הנחיות מיוחדות לפני הניתוח, בהתבסס על התרופות והתוספים שאת/ה נוטל/ת. אם לא תמלא/י אחר ההנחיות, הניתוח שלך עלול להתעכב או להתבטל.
-
אני נוטל/ת תרופות כלשהן במרשם. תרופת מרשם הינה תרופה שניתן להשיג אך ורק עם מרשם מספק שירותי רפואה. דוגמאות כוללות:
- תרופות לבליעה.
- תרופות הניתנות בהזרקה.
- תרופות הניתנות בשאיפה.
- תרופות הניתנות דרך העור, כגון מדבקות או משחות.
- אני נוטל/ת תרופות ללא מרשם, כולל מדבקות ומשחות. תרופה ללא מרשם הינה תרופה שניתן לרכוש ללא מרשם.
- אני נוטל/ת תוספי תזונה כלשהם, כגון תוספי צמחים, ויטמינים, מינרלים או תרופות טבעיות או ביתיות.
- יש לי קוצב לב, דפיברילטור מושתל אוטומטי (AICD) או מכשיר אחר הקשור ללב.
- היו לי בעיות עם הרדמה בעבר. הרדמה הינה תרופה שגורמת לך להיות רדום/ה במהלך ניתוח או הליך.
- יש לי אלרגיה לתרופות מסוימות או לחומרים מסוימים, כולל לטקס.
- איני מוכן/ה לקבל עירוי דם.
- אני משתמש/ת בסמים קלים, כגון מריחואנה.
מניעת הריון
אם יש סיכוי כלשהו שאת עשויה להיכנס להריון לפני הניתוח, הקפידי להשתמש באמצעי מניעה שלא מכילים הורמונים. לדוגמה, ניתן להשתמש בקונדום, דיאפרגמה או התקן תוך רחמי מנחושת (®Paragard).
אם יש לך שאלות לגבי אמצעי מניעה או אם את רוצה עזרה בבחירת סוג אמצעי מניעה שמתאים לך, דברי עם רופא הנשים שלך (גניקולוג).
שימור הפוריות
הימנעי מכניסה להריון במהלך הטיפול. אם הרופא שלך הורה לך להימנע מכניסה להריון למשך זמן מה ואת רוצה להביא ילדים לעולם, אולי כדאי לחשוב על הקפאת ביציות. למידע נוסף, ניתן לקרוא את Fertility Preservation Before Cancer Treatment: Options for People Born with Ovaries and a Uterus.
אודות שתיית אלכוהול
חשוב לשוחח עם הרופא המטפל על כמות האלכוהול שאת/ה שותה. זה יסייע לנו לתכנן את הטיפול בך.
אם את/ה שותה אלכוהול באופן קבוע, את/ה עלול/ה להימצא בסיכון לסיבוכים במהלך הניתוח ולאחריו. סיבוכים אלה כוללים דימומים, זיהומים, בעיות לב ואשפוז ארוך יותר בבית החולים.
אם את/ה שותה אלכוהול באופן קבוע ומפסיק/ה בפתאומיות, זה יכול לגרום לפרכוסים, הזיות ומוות. אם נדע שאת/ה נמצא/ת בסיכון לבעיות אלה, נוכל לרשום תרופות שיסייעו במניעתן.
להלן מספר דברים שניתן לעשות לפני הניתוח כדי למנוע בעיות.
- לנהוג בכנות עם הרופא המטפל לגבי כמות האלכוהול שאת/ה שותה.
-
לנסות להפסיק לשתות אלכוהול ברגע שהניתוח נקבע. יש להתקשר לרופא המטפל באופן מיידי אם:
- יש לך כאב ראש.
- את/ה מרגיש/ה בחילה (תחושה שאת/ה עומד/ת להקיא).
- את/ה מרגיש/ה יותר בחרדה (מתוח/ה או מודאג/ת) מהרגיל.
- לא מצליח/ה לישון.
אלו הם סימנים מוקדמים של גמילה מאלכוהול וניתן לטפל בהם.
- ספר/י לרופא שלך במידה ואינך יכול/ה להפסיק לשתות.
- שאל/י את ספק שירותי הרפואה שלך שאלות לגבי שתייה וניתוח. כל המידע הרפואי שלך יישמר בפרטיות, כתמיד.
אודות עישון
אם הנך מעשן/ת או משתמש/ת באביזר עישון אלקטרוני, עלולות להיות לך בעיות בנשימה בעת ניתוח. דוגמאות לאביזרי עישון אלקטרוניים כוללות עטי אידוי וסיגריות אלקטרוניות. הפסקת עישון, אפילו למספר ימים לפני הניתוח, יכולה לסייע במניעת בעיות נשימה במהלך הניתוח ואחריו.
הרופא יפנה אותך לתוכנית הטיפול שלנו - Tobacco Treatment Program, במידה והנך מעשן/ת. ניתן גם ליצור קשר עם התוכנית בטלפון 212-610-0507.
אודות דום נשימה בשינה
דום נשימה בשינה הינה הפרעת נשימה שכיחה. אם את/ה סובל/ת מדום נשימה בשינה, משמעות הדבר היא שאת/ה מפסיק/ה לנשום לפרקי זמן קצרים בזמן השינה. הסוג הנפוץ ביותר הוא דום נשימה חסימתי בשינה (OSA-obstructive sleep apnea). עם OSA, דרכי הנשימה נחסמות לחלוטין במהלך השינה.
OSA עלול לגרום לבעיות חמורות במהלך הניתוח ולאחריו. ספר/י לנו אם יש לך, או אם את/ה חושב/ת שאולי יש לך, דום נשימה בשינה. אם את/ה משתמש/ת במכשיר נשימה, כגון מכשיר CPAP, אנא הבא/י אותו עימך ביום הניתוח.
כיצד להשתמש ב- MSK MyChart
MSK MyChart (mskmychart.mskcc.org) הינו פורטל המטופלים של MSK. באפשרותך להשתמש ב- MyMSK כדי לשלוח ולקבל הודעות מהצוות המטפל, לצפות בתוצאות הבדיקות שלך, לראות את התאריכים ואת שעות הפגישות שלך ועוד. באפשרותך גם להזמין את המטפל שלך ליצור חשבון משלו כדי שיוכל לצפות במידע אודות הטיפול.
אם אין לך חשבון MSK MyChart, באפשרותך להירשם באתר mskmychart.mskcc.org. באפשרותך גם לבקש מחבר בצוות הטיפול לשלוח לך הזמנה.
אם יש לך צורך בעזרה עם החשבון שלך, ניתן להתקשר למוקד התמיכה של MSK MyChart בטלפון 646-227-2593. המוקד זמין בימים שני עד שישי, בין השעות 9:00 בבוקר ל-17:00 אחר הצהריים (שעון החוף המזרחי).
בתוך 30 יום ממועד הניתוח
בדיקות טרום-ניתוח (PST)
תיקבע עבורך פגישת PST לפני הניתוח. תתקבל תזכורת מהמשרד של ספק שירותי הרפואה שלך לגבי תאריך, שעה ומיקום הפגישה. ניתן לבקר בעמוד www.msk.org/parking לצורך קבלת מידע אודות חניה והוראות הגעה לכל המיקומים של MSK.
ניתן לאכול וליטול את התרופות הרגילות שלך ביום של פגישת ה-PST שלך.
רצוי להביא את הפריטים הבאים לפגישה:
- רשימה של כל התרופות שאת/ה נוטל/ת, כולל תרופות מרשם ותרופות ללא מרשם, מדבקות ומשחות.
- תוצאות של בדיקות רפואיות שנעשו מחוץ ל-MSK בשנה שחלפה, במידה ויש לך כאלה. דוגמאות לכך כוללות תוצאות מבדיקת ארגומטריה, בדיקת אקו לב או בדיקת אולטרסאונד דופלר.
- השמות ומספרי הטלפון של הרופאים המטפלים שלך.
תיפגש/י עם ספק רפואה מתקדם (APP) במהלך פגישת ה-PST שלך. ספקים אלה עובדים בצמוד לצוות ההרדמה של MSK. אלה הם רופאים עם הכשרה מיוחדת לשימוש בחומרי הרדמה במהלך ניתוח או הליך רפואי.
ספק הרפואה המתקדם שלך יסקור יחד איתך את ההיסטוריה הרפואית והניתוחית שלך. ייתכן שתעבור/י בדיקות שיסייעו לנו לתכנן את הטיפול בך, כגון:
- אלקטרוקרדיוגרמה (EKG) לבדיקת קצב הלב.
- צילום חזה.
- בדיקות דם.
ייתכן שספק הרפואה המתקדם ימליץ לך לפגוש רופאים אחרים. הוא גם ישוחח איתך על התרופות שעליך ליטול בבוקר הניתוח.
ספרי לאחות המטפלת אם את מניקה או שואבת חלב אם עבור ילדך.
בחירת המטפל שלך
למטפל שלך יש תפקיד חשוב בתהליך הטיפול שלך. לפני הניתוח שלך, את/ה והמטפל שלך תקבלו מידע לגבי הניתוח מספקי שירותי הרפואה שלך. לאחר הניתוח, המטפל שלך יקח אותך הביתה לאחר שחרורך מבית החולים. הוא גם יעזור לך לטפל בעצמך בבית.
למטפלים
הטיפול באדם העובר טיפולים נגד סרטן כרוך באחריות רבה. אנו מציעים משאבי מידע ותמיכה כדי לסייע לך לנהל את תחומי האחריות הללו. לקבלת מידע נוסף, ניתן לקרוא את A Guide for Caregivers.
מלא/י טופס ייפוי כוח בריאותי
אם עדיין לא מילאת טופס ייפוי כוח בריאותי, אנו ממליצים למלא טופס זה כעת. אם כבר מילאת טופס שכזה, או אם קיבלת הנחיות רפואיות מקדימות, הבא/י אותם איתך לפגישתך הבאה.
טופס ייפוי כוח בריאותי הינו מסמך משפטי. הוא מזהה את האדם שידבר בשמך במידה ואין באפשרותך לתקשר בעצמך. אדם זה נקרא סוכן הבריאות שלך.
- לקבלת מידע אודות יפויי כוח בריאותיים והנחיות רפואיות מקדימות אחרות, ניתן לקרוא את Advance Care Planning for People With Cancer and Their Loved Ones.
- לקבלת מידע אודות תפקידך כסוכן בריאות, ניתן לקרוא את How to Be a Health Care Agent.
שוחח עם חבר בצוות הטיפול שלך אם יש לך שאלות לגבי מילוי טופס ייפוי כוח בריאותי.
דאג/י לכך שמישהו יסיע אותך חזרה הביתה
עליך לדאוג ששותף אחראי לטיפול ייקח אותך הביתה לאחר הניתוח. שותף אחראי לטיפול הוא אדם שיכול לסייע לך להגיע הביתה בבטחה. על השותף האחראי לדווח על חששות או דאגות כלשהן לצוות המטפל. חשוב לתכנן זאת לפני יום הניתוח.
אם אין לך שותף אחראי לטיפול שייקח אותך הביתה, אנא התקשר/י לאחת מהסוכנויות שלהלן. הם ישלחו מישהו שייסע איתך הביתה. שירות זה כרוך בתשלום, ויהיה עליך לספק את אמצעי התחבורה. ניתן להשתמש במונית או בשירותי הסעות, אבל עדיין צריך שיהיה איתך שותף אחראי לטיפול.
| סוכנויות בניו יורק | סוכנויות בניו ג’רזי |
| VNS Health: 888-735-8913 | Caring People: 877-227-4649 |
| Caring People: 877-227-4649 |
קני תמיסה אנטיספטית כלורהקסידין גלוקונאט 4% (CHG) לניקוי העור, כגון ®Hibiclens
תמיסת 4% CHG הוא חומר ניקוי לעור המחסל חיידקים למשך 24 שעות לאחר השימוש. מקלחת עם תמיסה זו לפני הניתוח תסייע להפחית את הסיכון לזיהום לאחר הניתוח. ניתן לרכוש תמיסה אנטיספטית לניקוי העור 4% (CHG) לפני שתצאי ממרכז השד על שם אוולין ה. לאודר או בבית המרקחת המקומי שלך, ללא מרשם.
קני טבליות אצטמינופן במינון 325 מיליגרם, כגון Tylenol® Regular Strength
אצטמינופן היא תרופה נגד כאבים ללא מרשם. את תשתמשי בה לאחר הניתוח כדי לסייע בניהול הכאב בבית. רצוי לקנות אותה מבעוד מועד. ניתן לרכוש אותה ללא מרשם בבית המרקחת המקומי. בעת נטילת התרופה, יש להקפיד תמיד למלא אחר ההוראות שעל האריזה או הוראות הרופא המטפל.
שבעה ימים לפני הניתוח
עקוב אחר הוראות הרופא בנוגע לנטילת אספירין.
אספירין עלול לגרום לדימום. אם אתה נוטל אספירין או תרופה המכילה אספירין, ייתכן שיהיה עליך לשנות את המינון או להפסיק ליטול אותו 7 ימים לפני הניתוח שלך. יש לעקוב אחר הוראות הרופא. אין להפסיק ליטול אספירין אלא אם כן ניתנה לך הוראה לעשות כן.
לקבלת מידע נוסף, ניתן לקרוא את How To Check if a Medicine or Supplement Has Aspirin, Other NSAIDs, Vitamin E, or Fish Oil.
הפסקה של נטילת ויטמין E, מולטי-ויטמינים, תרופות צמחיות ותוספי תזונה אחרים.
ויטמין E, מולטי-ויטמינים, תרופות צמחיות ותוספי תזונה אחרים עלולים לגרום לדימום. יש להפסיק ליטול אותם 7 ימים לפני הניתוח שלך. אם הרופא נותן לך הוראות אחרות, יש לפעול בהתאם להוראות אלה.
למידע נוסף, ניתן לקרוא את Herbal Remedies and Cancer Treatment.
יומיים לפני הניתוח
הפסקה של נטילת תרופות אנטי-דלקתיות שאינן כוללות סטרואידים (NSAID)
תרופות נוגדות דלקת לא סטרואידיות (NSAID), כגון איבופרופן (®Advil®, Motrin) ונאפרוקסן (®Aleve), עלולות לגרום לדימום. יש להפסיק ליטול אותם יומיים לפני הניתוח שלך. אם הרופא נותן לך הוראות אחרות, יש לפעול בהתאם להוראות אלה.
למידע נוסף, ניתן לקרוא את How To Check if a Medicine or Supplement Has Aspirin, Other NSAIDs, Vitamin E, or Fish Oil.
ביום שלפני הניתוח
שים/י לב למועד הניתוח שלך
איש צוות יתקשר אליך לאחר 14:00 ביום שלפני הניתוח. אם הניתוח מתוכנן ליום שני, הוא יתקשר אליך ביום שישי שלפניו. אם לא תתקבל שיחת טלפון עד השעה 19:00, יש להתקשר למספר 212-639-5014.
איש הצוות יאמר לך באיזו שעה עליך להגיע לבית החולים לצורך ביצוע הניתוח. הוא גם יזכיר לך לאן עליך לפנות.
ניתן לבקר בעמוד www.msk.org/parking לצורך קבלת מידע אודות חניה והוראות הגעה לכל המיקומים של MSK.
מיפוי מערכת הלימפה
אם את הולכת לעבור ביופסיה של בלוטות הזקיף, ייתכן שתעברי גם הליך מיפוי של מערכת הלימפה ביום שלפני הניתוח או בבוקר יום הניתוח. הליך זה יעזור למנתח שלך למצוא את בלוטות הזקיף במהלך הניתוח עצמו.
במהלך הליך המיפוי של מערכת הלימפה, את תשכבי על כיסא מתכוונן במשך כ-20 דקות. בזמן שתהיי על הכיסא, הרופא יזריק לך כמות קטנה של נוזל רדיואקטיבי מתחת לעור, מתחת לעטרה של השד הפגוע. במהלך ההזרקה, את עלולה להרגיש תחושת צריבה או כוויה.
לאחר ההזרקה, את תעסי את אזור ההזרקה במשך 10 דקות. פעולה זו תסייע לנוזל הרדיואקטיבי להגיע לבלוטות הזקיף. לאחר מכן, הטכנולוג ימדוד את רמת הרדיואקטיביות בשד ובבית השחי בצד הפגוע כדי לראות כמה מהנוזל נספג. ישנן שתי דרכים שבהן ניתן לבצע זאת:
- הטכנולוג עשוי להשתמש במכשיר כף יד קטן הנקרא ®Neoprobe.
- ייתכן שתעברי סריקת הדמיה באמצעות מכונה גדולה יותר שבה יש לשכב. קראי את הסעיף “סריקת הדמיה באמצעות רפואה גרעינית” לקבלת מידע נוסף.
שתי הדרכים אפקטיביות באותה המידה. הרופא שלך יגיד לך למה לצפות.
סריקת הדמיה באמצעות רפואה גרעינית
אם את עוברת סריקת הדמיה לאחר ההזרקה, הטכנולוג ייקח אותך לחדר שבו תתבצע הסריקה. את תשכבי על שולחן בזמן שהטכנולוג יצלם תמונות. נדרשות 5 דקות להשלים כל תמונה ולכן, במהלך פרק הזמן הזה עליך לשכב בלי לזוז. אם לא נוח לך להישאר בתנוחה כלשהי במשך 5 דקות, בקשי מהטכנולוג לבצע עבורך ספירה לאחור. הסריקה תימשך 10 עד 15 דקות.
התמונות שיצולמו במהלך הסריקה ידגימו את זרימת הנוזל הרדיואקטיבי. הן גם יראו אילו בלוטות לימפה סופגות את הנוזל. הליך זה יוצר “מפה” של מערכת הלימפה שלך. המנתח ישתמש במפה זו כדי למצוא את בלוטות הזקיף שלך במהלך הניתוח.
אם את עוברת ניתוח באותו היום שבו מתבצע מיפוי מערכת הלימפה, איש צוות יעביר אותך מחדר הסריקה לחדר הניתוח. אם הניתוח שלך מתבצע ב-Josie Robertson Surgery Center (המרכז הכירורגי על שם ג’וזי רוברטסון - JRSC), הצוות המטפל שלך יארגן עבורך הסעה אל JRSC ברכב של MSK לאחר סיום ההליך. ברוב המקרים האחרים, לאחר המיפוי של מערכת הלימפה תשובי הביתה.
יש להתקלח עם תכשיר ניקוי אנטיספטי לעור 4% CHG, כגון Hibiclens
יש להתקלח עם תכשיר ניקוי אנטיספטי לעור 4% CHG בערב שלפני הניתוח, לפני שאת/ה הולך/ת לישון.
- יש לחפוף את השיער עם השמפו והמרכך הרגילים שלך. חשוב לשטוף את הראש היטב.
- יש לשטוף את הפנים ואיזור אברי המין (המפשעה) עם הסבון הרגיל שלך. שטוף את גופך היטב במים חמימים.
- פתח את בקבוק תמיסת CHG 4%. שפוך מעט לתוך כפות ידיך או על מטלית רחצה נקיה.
- התרחק/י מזרם המים במקלחת. שפשף את תמיסת 4% CHG בעדינות על הגוף מהצוואר לרגליים. אין להניח את התמיסה על הפנים או באזור המפשעה.
- יש לחזור אל מתחת לזרם המקלחת כדי לשטוף את תמיסת ה-CHG 4%. השתמש במים חמימים.
- התנגב במגבת נקייה.
אין למרוח תחליב, קרם, דיאודורנט, מייק אפ, טלק, בושם או אפטר שייב לאחר המקלחת.
הנחיות לאכילה
יש להפסיק לאכול בחצות (12:00 בלילה) בלילה שלפני הניתוח. זה כולל סוכריות קשות ומסטיק.
ייתכן שספק שירותי הרפואה שלך נתן לך הנחיות אחרות לגבי השעה שבה עליך להפסיק לאכול. במקרה כזה, יש לעקוב אחר ההנחיות שניתנו. חלק מהאנשים צריכים לצום (לא לאכול) למשך פרק זמן ארוך יותר לפני ביצוע הניתוח.
יום הניתוח
הנחיות שתיה
בין חצות (12:00 בלילה) ועד לשעתיים לפני מועד הגעתך, עליך לשתות אך ורק את הנוזלים הרשומים ברשימה שלהלן. אין לאכול או לשתות שום דבר אחר. יש להפסיק לשתות שעתיים לפני מועד הגעתך.
- מים.
- מיץ תפוחים צלול, מיץ ענבים צלול או מיץ חמוציות צלול.
- גייטורייד (Gatorade) או פאוארייד (Powerade).
-
קפה שחור או תה רגיל. ניתן להוסיף סוכר. אין להוסיף שום דבר אחר.
- אין להוסיף כל כמות מסוג כלשהו של חלב או שמנת. זה כולל תחליפי חלב או שמנת ממקור צמחי.
- אין להוסיף דבש.
- אין להוסיף סירופ בטעמים.
אם את/ה סובל/ת מסוכרת, שים/י לב לכמות הסוכר הנמצאת במשקאות שאת/ה שותה. יהיה לך קל יותר לשלוט ברמות הסוכר בדם אם תצרוך/י את הגרסאות ללא סוכר, מופחתות סוכר או ללא תוספת סוכר של משקאות אלה.
כדאי לשתות כמות מספקת של מים לפני ניתוח, לכן אם את/ה צמא/ה - שתה/י. אין לשתות יותר ממה שאת/ה צריך/ה. במהלך הניתוח תקבל/י נוזלים בעירוי.
יש להפסיק לשתות שעתיים לפני מועד הגעתך. זה כולל מים.
ייתכן שספק שירותי הרפואה שלך נתן לך הנחיות אחרות לגבי השעה שבה עליך להפסיק לאכול. במקרה כזה, יש לעקוב אחר ההנחיות שניתנו.
עליך ליטול את תרופותיך על פי ההנחיות.
חבר בצוות הטיפול ישוחח איתך על התרופות שעליך ליטול בבוקר הניתוח. עליך ליטול אך ורק את התרופות האלה, עם לגימה של מים. בהתאם לתרופות שאתה נוטל בדרך כלל, אלה יכולות להיות כל תרופות הבוקר הרגילות שלך, חלקן או אף אחת מהן.
יש להתקלח עם תכשיר ניקוי אנטיספטי לעור 4% CHG, כגון Hibiclens
יש להתקלח עם תכשיר ניקוי אנטיספטי לעור 4% CHG (כגון Hibiclens) לפני עזיבתך את בית החולים. השתמש/י בו באותה דרך שבה השתמשת בו בערב הקודם.
אין למרוח תחליב, קרם, דיאודורנט, מייק אפ, טלק, בושם או אפטר שייב לאחר המקלחת.
פרטים שחשוב לזכור
- אם את משתמשת בעדשות מגע, אנא הרכיבי את משקפיך במקומן. הרכבת עדשות מגע בעת ניתוח עלולה לפגוע בעיניך.
- אין לענוד פריטים מתכתיים. יש להסיר את כל התכשיטים, כולל פירסינג בגוף. הציוד בו נעשה שימוש במהלך הניתוח עלול לגרום לכוויות במידה והוא בא במגע עם מתכת.
- דברי ערך יש להשאיר בבית.
- בעת המחזור חודשי (וסת), השתמשי בתחבושת היגיינית ולא בטמפון. אנו נספק לך תחתונים חד פעמיים ותחבושת הגיינית, במידת הצורך.
מה להביא
- חולצה מכופתרת או לא צמודה.
- מכשיר הנשמה לדום נשימה בשינה (כגון מכשיר ה-CPAP), אם יש ברשותך מכשיר שכזה.
- טופס ייפוי כוח רפואי והנחיות מתקדמות אחרות, במידה ומילאת טפסים שכאלה.
- טלפון נייד ומטען.
- סכום כסף שיספיק אך ורק לרכישות קטנות שאולי תרצה/י, כגון עיתון.
- נרתיק לחפצים אישיים, אם יש לך כאלה. דוגמאות לכך כוללות משקפי ראייה, אביזרי שמיעה, שיניים תותבות, אביזרים תותבים, פאות וחפצי דת.
- מדריך זה. ייעשה בו שימוש כדי ללמוד כיצד לטפל בעצמך לאחר הניתוח.
עם הגעתך לבית החולים
אנשי צוות רבים יבקשו ממך לומר ולאיית את שמך ותאריך הלידה שלך. זאת למען בטחונך. ייתכן שמטופלים בעלי אותו שם או שם דומה יעברו ניתוח באותו יום.
כאשר יגיע הזמן להחליף בגדים לקראת הניתוח, יינתנו לך כותונת של בית החולים, חלוק וגרביים נגד החלקה.
פגישה עם האחות
תיערך פגישה עם האחות לפני הניתוח. יש לעדכן את האחות לגבי מינון התרופות שנטלת לאחר חצות (12:00 בלילה) והשעה שבה נטלת אותן. בעדכון יש לכלול תרופות מרשם ותרופות ללא מרשם, מדבקות וקרמים.
יתכן שהאחות תחדיר לך עירוי תוך ורידי (IV), בדרך כלל בורידים ביד או בזרוע. במידה והאחות לא תחדיר לך עירוי, הוא יוחדר לך על ידי הרופא המרדים שלך בחדר הניתוח.
פגישה עם הרופא המרדים
תיערך פגישה גם עם הרופא המרדים לפני הניתוח. הרופא:
- יבדוק יחד איתך את ההסטוריה הרפואית שלך.
- ישאל האם היו לך בעיות עם הרדמה בעבר. זה כולל בחילה (תחושה שאת/ה עומד/ת להקיא) או כאבים.
- ישוחח איתך אודות נוחות וביטחון בעת הניתוח.
- ישוחח איתך על סוג ההרדמה שאת/ה עומד/ת לקבל.
- יענה על שאלותיך בנושא הרדמה.
סימון אתר הניתוח
יחד עם הבקשה לומר את שמך ותאריך הלידה שלך, אנשי הצוות עשויים לשאול מה שמו של המנתח שלך, איזה ניתוח את עוברת ואיזה צד אמור להיות מנותח. המנתח שלך או חבר אחר בצוות הכירורגי ישתמש בטוש כדי לסמן על גופך את המקום שינותח. זאת למען בטחונך. זה עוזר לוודא שכל חברי הצוות הכירורגי יודעים מהי התוכנית לניתוח שלך.
ההכנה לניתוח
כשיגיע זמן הניתוח, יהיה עליך להסיר משקפיים, עזרי שמיעה, שיניים תותבות, פרותזות, פאות וחפצי דת.
תוכל/י להיכנס לחדר הניתוח בהליכה או להיות מובל/ת על מיטה על ידי אחד מאנשי הצוות. חבר בצוות חדר הניתוח יסייע לך לעבור למיטת הניתוח. הוא יניח מגפי לחץ על החלק התחתון של רגליך. אלה מתנפחים ומתרוקנים בעדינות כדי לסייע בזרימת הדם ברגליים.
ברגע שתרגיש/י בנוח, הרופא המרדים ייתן לך תרופת הרדמה דרך העירוי ואז תירדם/י. במהלך הניתוח ולאחריו תקבל/י גם נוזלים דרך צינור העירוי .
במהלך הניתוח
לאחר שתירדמי לחלוטין, צוות הטיפול שלך ימקם צינורית נשימה דרך פיך לתוך קנה הנשימה שלך. צינורית זו תסייע לך לנשום.
אם את עוברת ביופסיה של בלוטת הזקיף, המנתח יזריק כמות קטנה של צבע כחול מתחת לפטמה או ליד הגידול. צבע זה יעבור בנוזל הלימפה אל בלוטות הזקיף, ויצבע אותן בכחול. אם עברת מיפוי של מערכת הלימפה, המנתח ישתמש גם במכשיר קטן שמודד רדיואקטיביות מהנוזל שהוזרק במהלך הליך זה.
לאחר שהמנתח יאתר את בלוטות הזקיף, הוא יבצע חתך ויסיר אותן. ייתכן שהמנתח ישלח אותן למחלקה הפתולוגית במהלך הניתוח כדי לבדוק אם התפשטו אליהן תאים סרטניים. אם הפתולוג יבחין בתאים סרטניים, המנתח עשוי להסיר בלוטות לימפה נוספות. הליך זה נקרא דיסקציה של בלוטות לימפה אקסילריות. במידת הצורך, המנתח שלך ידון אתך בנושא בהרחבה.
מכיוון שנעשה שימוש בצבע כחול במהלך הביופסיה של בלוטות הזקיף, העור, השתן והצואה שלך עשויים להיות בצבע ירוק-כחלחל במשך יום עד יומיים לאחר הניתוח.
המנתח יסגור את החתך/ים בעזרת תפרים מתחת לעור בסיום הניתוח. ייתכן שהרופא גם יניח ™Steri-Strips (רצועות דקות של אגד רפואי דביק) או Dermabond® (דבק רפואי) מעל החתך/ים. הרופא עשוי לחבוש את החתך/ים בתחבושת.
צוות הטיפול בדרך כלל מוציא את צינור הנשימה שלך בזמן שאת עדיין בחדר הניתוח.
לאחר ניתוח כריתת שד
סעיף זה יסייע לך לדעת למה לצפות לאחר הניתוח. תלמד כיצד להתאושש בביטחה מהניתוח, הן בבית החולים והן בבית.
תוך כדי קריאת סעיף זה, מומלץ לרשום את השאלות שברצונך לשאול את הרופא שלך.
ביחידה לטיפול לאחר הרדמה (PACU) או בחדר התאוששות שלך

כאשר תתעוררי לאחר הניתוח, תהיי ב-PACU או בחדר ההתאוששות שלך. האחות תמשיך לעקוב אחרי חום גופך, הדופק, לחץ הדם ורמות החמצן שלך. ייתכן שתקבלי חמצן דרך צינורית המונחת מתחת לאף או דרך מסיכה המכסה את האף והפה. בנוסף, את תהיי נעולה במגפי לחץ סביב החלק התחתון של הרגליים.
צינוריות ונקזים
את תהיי לבושה בחזייה כירורגית סביב החזה כדי לכסות את אזור הניתוח שלך, ויחובר לך נקז אחד לפחות מסוג ג’קסון פראט (JP) (ראי איור 2), שיהיה מחובר לחזייה. נקז ה-JP יעזור לנקז את הנוזל מהחתך/ים הכירורגיים ולמנוע נפיחות. את תקבלי אספקת ציוד וחזייה כירורגית נוספת לקחת אתך הביתה כדי לעזור לך לטפל בחתך/ים ובנקז/ים.
ניהול הכאב
יהיו לך כאבים לאחר הניתוח. כדי לסייע לך בניהול הכאב:
- את תקבלי תרופות נגד כאבים דרך צינור העירוי.
- ברגע שתהיי מסוגלת לאכול אוכל רגיל, תקבלי תרופות נגד כאבים דרך הפה (תרופות שבולעים).
אנו נתשאל אותך בנוגע לכאב לעיתים תכופות וניתן לך תרופות על פי הצורך. דווחי לאחד מהרופאים אם את מרגישה שאין הקלה בכאב. חשוב לשלוט בכאב כדי שתוכלי להשתמש בספירומטר ממריץ ולהתנייד. שליטה בכאב תאפשר לך להחלים מהר יותר.
ניתן לך גם מרשם לתרופה לשיכוך כאב לנטילה בבית. שוחחי עם ספק שירותי הרפואה שלך לגבי תופעות לוואי אפשריות. שאלי אותו לגבי הזמן הנכון לעבור לתרופות להפגת כאב ללא מרשם.
תנועה והליכה
תנועה והליכה יעזרו להפחית את הסיכון לקרישי דם ודלקת ריאות (זיהום ריאות). רצוי גם להתחיל לשחרר גזים ולוודא יציאות מעיים (צואה) תקינות. האחות, הפיזיותרפיסט או המרפא בעיסוק יסייעו לך לנוע, במידת הצורך.
לקבלת מידע נוסף אודות הליכה וכיצד היא יכולה לסייע לך בהחלמה, ניתן לקרוא את Frequently Asked Questions About Walking After Your Surgery.
כדי ללמוד מה ביכולתך לעשות כדי לשמור על בטיחותך ולמנוע נפילות בזמן שהותך בבית החולים, ניתן לקרוא את Call! Don't Fall!.
אמן/י את ריאותיך
חשוב להפעיל את הריאות כך שיוכלו להתרחב באופן מלא. פעולה זו עשויה למנוע היווצרות של דלקת ריאות.
- עשה/י שימוש בספירומטר ממריץ 10 פעמים בכל שעה מהשעות בהן את/ה ער/ה. לקבלת מידע נוסף, ניתן לקרוא את How To Use Your Incentive Spirometer.
- תרגל שיעול ונשימה עמוקה. חבר מהצוות המטפל ינחה אותך כיצד לעשות זאת.
שתיה ואכילה
בהתחלה, תוכלי לשתות מים או מיץ. בהמשך, תוכלי להתחיל לאכול מזון מוצק, כגון קרקרים. לאחר מכן, תוכלי לחזור לתזונה הרגילה שלך לפי היכולת שלך. אם יש לך שאלות בנושאי תזונה, בקשי לפגוש תזונאית דיאטנית קלינית.
טיפול בצינוריות ובנקזים
את תחזרי הביתה עם נקז JP אחד לפחות. הנקז/ים יוסרו בדרך כלל כשבועיים לאחר הניתוח, אך ייתכן שיישארו זמן רב יותר.
אחת האחיות תלמד אותך כיצד לטפל בנקז/ים לפני השחרור מבית החולים. מומלץ שגם האדם שיטפל בך בבית ילמד לעשות זאת. זה יקל עליו לעזור לך בבית.
למידע נוסף, ניתן לקרוא את Caring for Your Jackson-Pratt Drain.
לקראת השחרור
הפגישה הראשונה שלך לאחר הניתוח תהיה בדרך כלל בתוך שבוע עד שבועיים לאחר עזיבת בית החולים. האחות תיתן לך הנחיות כיצד לקבוע תור עבור פגישה זו, כולל מספר הטלפון שאליו יש להתקשר.
השחרור מבית החולים
לפני עזיבתך את בית החולים, בדקי את החתך/ים יחד עם חבר בצוות הרפואי שלך. אם תדעי כיצד הם נראים, זה יעזור לך להבחין בשינויים מאוחר יותר.
הרופא שלך יכתוב את הוראות השחרור ואת מרשמי התרופות שלך לפני שתעזבי. תקבלי גם העתק כתוב של הנחיות שחרור. אחד מספקי שירותי הרפואה שלך יעבור עליהן אתך לפני שתעזבי את בית החולים.
יהיה עליך לדאוג לכך ששותף אחראי לטיפול ייקח אותך הביתה.
בבית
קרא/י את מה אפשר לעשות כדי להימנע מנפילה כדי ללמוד מה ביכולתך לעשות כדי למנוע נפילות בזמן שהותך בבית ובעת ביקוריך ב-MSK.
מילוי טופס המעקב אחר ההתאוששות
ברצוננו לדעת כיצד אתה מרגיש לאחר עיזבתך את בית החולים. כדי לסייע לנו בטיפול בך, אנו נשלח שאלות לחשבון MSK MyChart שלך. אנו נשלח אותן בכל יום למשך 10 ימים לאחר עזיבתך את בית החולים. שאלות אלה נקראות טופס מעקב אחר תהליך ההתאוששות.
עליך למלא את טופס המעקב אחר תהליך ההתאוששות מדי יום לפני חצות (12:00 בלילה). מילוי הטופס אורך רק 2-3 דקות. תשובותיך לשאלות אלה יסייעו לנו להבין איך את/ה מרגיש/ה ולמה את/ה זקוק/ה.
בהתבסס על תשובותיך, אנו עשויים לפנות אליך לקבלת מידע נוסף. מעת לעת, ייתכן שנבקש ממך להתקשר למשרד הרופא המנתח. באפשרותך תמיד להתקשר למשרד הרופא המנתח במידה ויש לך שאלות.
למידע נוסף, קרא את Common Questions About MSK's Recovery Tracker.
ניהול הכאב
אנשים חווים כאב או חוסר נוחות למשך פרקי זמן משתנים. ייתכן שעדיין תסבלי מכאב כלשהו בעת חזרתך הביתה וכנראה שתצטרכי ליטול תרופות להפגת כאב. לחלק מהאנשים יש כאב, לחץ או כאבי שרירים סביב החתכים הכירורגיים במשך 6 חודשים או יותר. אין פירוש הדבר שמשהו אינו תקין.
יש לעקוב אחר ההנחיות להלן כדי לסייע בניהול הכאב בבית.
- עליך ליטול את תרופותיך לפי ההנחיות ועל פי הצורך.
- יש ליצור קשר עם הרופא המטפל במידה והתרופות שנרשמו אינן מקלות על הכאב.
- אין לנהוג או לשתות אלכוהול בעת נטילת תרופות מרשם לכאב. תרופות מרשם מסויימות להפגת כאב עלולות לגרום לישנוניות (נמנום). אלכוהול עשוי להחמיר את הנמנום.
-
ככל שהחתך מחלים, כך יפחתו גם הכאב וגם ההזדקקות לתרופות להפגת כאב. משכך כאבים ללא מרשם יוכל לסייע במקרה של כאבים ואי נוחות. אצטמינופן (®Tylenol) ואיבופרופן (Advil או Motrin) הינם דוגמאות לתרופות לשיכוך כאבים ללא מרשם.
- יש לעקוב אחר הוראות הרופא בנוגע להפסקה של נטילת התרופות במרשם להפגת כאב.
- אין להגזים בנטילת תרופה מכל סוג שהוא. יש לפעול על פי ההוראות שעל תווית התרופות או על פי הוראות הרופא המטפל.
- יש לקרוא את התוויות על גבי כל התרופות שאת/ה נוטל/ת. הדבר חשוב במיוחד במקרה של נטילת אצטמינופן. אצטמינופן הוא מרכיב נפוץ בתרופות ללא מרשם רופא. נטילה מוגזמת עלולה לפגוע בכבד. אין ליטול יותר מתרופה אחת המכילה אצטמינופן מבלי לשוחח עם חבר בצוות המטפל.
- תרופות להפגת כאב אמורות לסייע לך לחזור לפעילות רגילה. יש ליטול כמות מספיקה של תרופות שיאפשרו לך לבצע את הפעילויות או התרגילים שלך בנוחות. יתכן שהכאב יתגבר מעט ברגע שתתחיל/י להיות פעיל/ה יותר.
- יש לעקוב אחר זמני נטילת התרופות להפגת כאב. הן פועלות בצורה הטובה ביותר 45-30 דקות לאחר נטילתן. נטילת התרופות כשהכאב רק מתחיל עדיפה מאשר להמתין שהכאב יחמיר.
תרופות מסויימות להפגת כאב, כגון אופיואידים, עלולות לגרום לעצירות. עצירות פירושה שיש פחות תנועות מעיים מהרגיל, או שיש קושי ביציאות, או שניהם.
מניעת עצירות וניהולה
שוחח/י עם הרופא לגבי הדרכים למניעת עצירות ולניהולה. ניתן גם לעקוב אחרי ההנחיות שלהלן.
- השתדל/י ללכת לשירותים בכל יום באותו זמן. גופך יתרגל ללכת בזמן הזה. אך אם את/ה מרגיש/ה דחף להתפנות, אל תדחה/י זאת.
- נסה/י להשתמש בשירותים 5 עד 15 דקות לאחר הארוחות. זמן טוב להתפנות הוא אחרי ארוחת הבוקר. זה הזמן בו הרפלקסים במעי הגס הם החזקים ביותר.
- בצע/י פעילות גופנית, במידה ואת/ה יכול. הליכה הינה דוגמה לפעילות נהדרת שיכולה למנוע עצירות ולנהל אותה.
- יש לשתות 8 עד 10 כוסות של 8 אונקיות (2 ליטר) של נוזלים ביום, אם הדבר אפשרי עבורך. בחר/י לשתות מים, מיצים (כגון מיץ שזיפים מיובשים), מרקים ומילקשייקים. הגבל/י צריכת נוזלים המכילים קפאין, כגון קפה ומשקאות תוססים. קפאין עלול להוציא נוזלים מהגוף.
- הגבר/י בהדרגה את כמות הסיבים בתזונה ל-25 עד 35 גרם ליום. פירות וירקות בקליפתם, דגנים מלאים ודגני בוקר מכילים סיבים. אם יש לך אוסטומיה או שעברת ניתוח מעיים לאחרונה, שוחח/י עם הרופא לפני ביצוע שינויים בתזונה.
-
קיימות גם תרופות ללא מרשם וגם תרופות במרשם לטיפול בעצירות. יש להתייעץ עם ספק שירותי הרפואה לפני השימוש בתרופות למניעת עצירות. זה חשוב ביותר, במיוחד אם עברת אוסטומיה או ניתוח מעיים. יש לפעול על פי ההוראות שעל תווית התרופות או על פי הוראות הרופא המטפל. דוגמאות לתרופות ללא מרשם לעצירות כוללות:
- נתרן דוקוסאט (®Colace). זהו מרכך צואה (תרופה שמרככת את יציאות המעיים שלך) הגורם לתופעות לוואי מעטות. ניתן להשתמש בו כדי למנוע עצירות. אין ליטול את התרופה עם שמן מינרלי.
- פוליאתילן גליקול (®MiraLAX). זהו חומר משלשל (תרופה שגורמת לתנועת מעיים) הגורם לתופעות לוואי מעטות. יש ליטול אותו עם 8 אונקיות (כוס אחת) של נוזל. יש ליטול אותו אך ורק במידה שכבר יש לך עצירות.
- סנה (Senna) (®Senokot). זהו חומר משלשל ממריץ, שעלול לגרום להתכווצויות. מומלץ ביותר ליטול אותו לפני השינה. יש ליטול אותו אך ורק במידה שכבר יש לך עצירות.
התקשרי לספק שירותי הבריאות שלך במידה שאין לך יציאות במשך יומיים.
תהליך הריפוי ותחושות חדשות
במהלך ההחלמה מהניתוח, את עשויה להרגיש הרבה תחושות שונות בזרוע, בחזה או בדופן החזה. יתכן שתחושי רגישות, חוסר תחושה, עקצוץ או את שלושתן יחד. יתכן שתהיה לך תחושה כאילו נוזל יורד במורד הזרוע שלך כאשר אין באמת נוזל ממשי. זה יכול לקרות מכיוון שהעצבים שלך נחתכו במהלך הניתוח.
לאחר כריתת השד, את עשויה גם להרגיש שהשד או הפטמה שלך עדיין נוכחים. תחושה זו נקראת תחושת פנטום.
תחושות אלו בדרך כלל באות והולכות ולעתים קרובות משתפרות במהלך החודשים הראשונים לאחר הניתוח. תחושות מסוימות עשויות להימשך חודשים, או אפילו 5 שנים או יותר. הסיבה לכך היא שהעצבים הם החלק בגוף שמחלים הכי לאט. רוב האנשים מדווחים שהתחושות אינן חמורות או מטרידות.
בגלל השינוי בתחושה, אין להניח שום דבר חם או קר (כגון בקבוקי מים חמים, כריות חימום או שקיות קרח) ישירות על אזור הניתוח.
עם התקדמות ההחלמה, את עשויה להרגיש רקמת צלקת לאורך אזורי החתך שלך. היא תהיה קשה למגע. זה נפוץ, והיא תתרכך במהלך החודשים הקרובים.
הטיפול בחתכים הכירורגיים
החתך/ים יהיו סגורים באמצעות תפרים מתחת לעור. תפרים אלה מתמוססים מעצמם, ואין צורך להסירם. אם נשארו פיסות קטנות של אגד רפואי (Steri-Strips) מעל החתכים, המנתח או האחות יסירו אותם בפגישת המעקב שלך. אם יש שאריות של דבק רפואי (Dermabond) על החתכים, הן יתמוססו מעצמן עם הזמן.
יש להקפיד לעקוב אחר הוראות הרופא המטפל שלך לגבי תדירות הניקוי של החתכים.
כשבוע או שבועיים לאחר הניתוח, עלול להיווצר כיס נוזלים מתחת לעור בית השחי או השד שממנו הוסרה הרקמה. כיס זה נקרא סרומה, והוא לא מזיק. האזור עשוי להיות רך ונפוח. הוא עלול גם להיות רגיש לכאב.
סרומות בדרך כלל נעלמות מעצמן. אם את מפתחת סרומה גדולה או כזו שגורמת לך לאי נוחות, התקשרי אל משרד ספק שירותי הרפואה כדי לשוחח עם הרופא או עם האחות.
יש ליצור קשר עם הרופא המטפל במקרה ש:
- העור סביב החתך/ים אדום מאוד.
- העור סביב החתך/ים נעשה אדום יותר.
- את רואה הפרשה שנראית כמו מוגלה (סמיכה וחלבית).
שתיה ואכילה
ניתן לאכול את כל המאכלים שאכלת לפני הניתוח, אלא אם קיבלת הנחיות אחרות מהרופא. אכילת תזונה מאוזנת עשירה בקלוריות וחלבון תסייע בהחלמה לאחר הניתוח. מומלץ לאכול מקור חלבון בריא (כגון בשר, דגים או ביצים) בכל ארוחה. מומלץ לאכול גם פירות, ירקות ודגנים מלאים.
חשוב לשתות כמות רבה של נוזלים. נסי לשתות 8-10 כוסות של נוזלים בכל יום (8 אונקיות). שתי נוזלים שלא מכילים אלכוהול. הגבילי צריכה של נוזלים המכילים קפאין.
אם יש לך שאלות בנושאי תזונה, בקשי לפגוש תזונאית דיאטנית קלינית.
מקלחת
אם עברת שחזור שד, שוחחי עם המנתח הפלסטי שלך לגבי מתי תוכלי להתקלח ואם יש הנחיות מיוחדות. אם לא עברת שחזור, תוכלי להתקלח 24 שעות לאחר הניתוח. לפני שתלכי הביתה, האחות תלמד אותך איך לאבטח את הנקז בזמן המקלחת.
כשתהיי מוכנה להתקלח, הסירי את החזייה הניתוחית שלך ואת כל רפידות הגזה המכסות את החתך/ים. אם יש לך רצועות Steri-Strips או דבק Dermabond על החתך/ים, אל תסירי אותם.
שטפי בעדינות את החתכים במים וסבון, תני למי המקלחת לזרום עליהם.
יבשי את האזורים בטפיחה באמצעות מגבת נקיה. לבשי חזרה את החזייה הכירורגית והצמידי את הנקז/ים לחזייה. אם יותר נוח לך, את יכולה להניח פד גזה נקי מעל החתכים, מתחת לחזייה.
הימנעי מאמבטיות, טבילה בג’קוזי, סאונות ובריכות שחייה עד שהרופא המטפל יגיד לך שזה בסדר. כמו כן, דברי עם הרופא המטפל לפני כל שימוש בדאודורנט, תחליב, אבקה או בושם בכל מקום ליד אזור הניתוח.
לבישת חזייה
אם יש לך חזייה כירורגית, המשיכי ללבוש אותה עד להסרת הנקז/ים. לאחר מכן, דברי עם הרופא לגבי מה ללבוש. החזייה הכירורגית שלך תספק תמיכה, תעזור לך לשמור על נוחות ותחזיק את הנקז/ים במקום. עליך ללבוש את החזייה הכירורגית גם בזמן השינה, אך להוריד אותה לפני המקלחת.
בזמן שאת מחלימה מהניתוח או עוברת את השלבים השונים של שחזור השד, ניתן לרפד את החזייה שלך כדי לסייע באיזון המראה החיצוני שלך. אחת הדרכים למילוי החזייה היא להשתמש בתותב שד זמני. תותב השד הזמני הוא נרתיק ניילון קל משקל. ניתן להתאים את גודל הנרתיק כך שיתאים לשד השני שלך על ידי הוספה או הוצאת מוך הכותנה שבתוכו. ניתן לכבס את נרתיק הניילון עם סבון עדין כגון ®Woolite או ®Ivory, ואז להניח לו להתייבש באוויר.
ישנן חנויות מיוחדות המוכרות סוגים רבים של תותבי שד וחזיות. אפשר לקנות מוצרים אלה מאתרי אינטרנט ללא תלות במקום המגורים שלך. ניתן לרכוש אותם גם בבוטיקים מקומיים שמתמחים באביזרים לאחר ניתוח כריתת שד ובחנויות הלבשה תחתונה. לרשימה של חנויות מקוונות וחנויות באזור שלך, קראי את Resources, Clothing, and Support After Breast Surgery.
את יכולה גם לרפד את החזייה בעזרת גזה רכה, שתוכלי לקבל מהאחות. החליפי את הגזה לעתים קרובות כדי לוודא שהיא תמיד נקייה.
תותבות שד ופטמה
תותב שד היא צורת שד קבועה יותר מאשר נרתיק הניילון הרך.
תותב פטמה הינו פטמה ועטרה (האזור שמסביב לפטמה) מלאכותיות, העשויות מסיליקון. את התותב ניתן לחבר לשד המשוחזר או לשד התותב בעזרת חומר דביק (דבק מיוחד). תותבות פטמה מגיעות במגוון גדלים וגווני עור, על מנת לדמות את הפטמה הטבעית שלך.
אם לא עברת שחזור שד, בדרך כלל אפשר להתחיל להרכיב את תותבות השד והפטמה כ-4 עד 6 שבועות לאחר הניתוח.
אם את מעוניינת להרכיב תותבות שד ופטמה, דברי עם הרופא שלך. הוא יוכל לתת לך מרשם לתותבות אלו במהלך פגישת המעקב. בדקי עם חברת הביטוח שלך כדי לברר מה מכסה הפוליסה שלך מבחינת תותבות.
ישנן חנויות מיוחדות המוכרות סוגים רבים של תותבות שד ופטמה וחזיות. אפשר לקנות מוצרים אלה מאתרי אינטרנט ללא תלות במקום המגורים שלך. ניתן לרכוש אותם גם בבוטיקים מקומיים שמתמחים באביזרים לאחר ניתוח כריתת שד ובחנויות הלבשה תחתונה. לרשימה של חנויות מקוונות וחנויות באזור שלך, קראי את Resources, Clothing, and Support After Breast Surgery.
פעילות גופנית וכושר
אם עברת שחזור שד, אל תרימי חפצים הכבדים יותר מ-5 פאונד (2.3 קילוגרם) עד שהרופא שלך יאמר לך שזה בטוח. זה בדרך כלל לוקח בערך 4 עד 6 שבועות. כמו כן, הימנעי מפעילויות מאומצות (כגון ריצה וטניס) ומספורט מגע (כגון כדורגל) במהלך תקופה זו.
חבר בצוות המטפל שלך ישוחח איתך לגבי התרגילים והתנועות שמותר לך לעשות בזמן שהחתך/ים שלך מחלים/ים. עקבי אחר הנחיות הצוות וההנחיות בעמוד Exercises After Your Mastectomy or Breast Reconstruction.
רקמת הצלקת שנוצרת סביב אסור הניתוח שלך יכולה להגביל את טווח התנועה של הזרוע והכתף. אם עברת שחזור, ייתכן שתחווי גם כאבי שרירים או מתח. אם את סובלת מאי נוחות, נטילת תרופות נגד כאבים 30 דקות לפני תחילת התרגילים יכולה לעזור.
סביר שתהיה לך פחות אנרגיה מהרגיל לאחר הניתוח. זמן ההחלמה שונה עבור כל אחת. הגבירי את רמת הפעילות מידי יום במידת האפשר. חשוב תמיד לשמור על איזון בין פרקי זמן של פעילות ומנוחה. ביצוע פעילות אירובית, כגון הליכה וטיפוס במדרגות, יעזרו לך לחדש את כוחותיך ולהרגיש טוב יותר.
פעילות מינית
את יכול לחזור לפעילות מינית כאשר תרגישי שאת מוכנה. קיום יחסי מין לא יפגע באזור הניתוח שלך.
זה יכול לעזור לתת לבן הזוג לראות את החתכים שלך זמן קצר לאחר הניתוח. זה עשוי להקל על כל הדאגות שיש לשניכם. שתפי את בן הזוג שלך במה נוח לך ומה לא. הימנעי מהפעלת לחץ על אזור הניתוח בשבועות הראשונים לאחר הניתוח. נסי להניח כרית קטנה או מגבת על אזור הניתוח. אם יש לך שאלות, דברי עם האחות.
ייתכן שיש לך חששות לגבי ההשפעות של הסרטן והטיפול על איך שאת נראית או על המיניות שלך. התוכנית לרפואה מינית לנשים ובריאות האישה זמינה כדי לעזור לך. למידע נוסף, התקשרי למספר 646-888-5076.
אם יש סיכוי שאת יכולה להיכנס להריון, הקפידי להשתמש באמצעי מניעה. אל תשתמשי בשום צורה של אמצעי מניעה הורמונליים. אמצעי מניעת ההריון האפשריים עבורך הם:
- קונדומים לגבר
- דיאפרגמה
- התקן נחושת תוך-רחמי בצורת T. אם את מעוניינת בשיטה זו, דברי עם רופא הנשים שלך. סוג זה של התקן תוך-רחמי יכול להישאר במקומו למשך 10 שנים וניתן להסירו מוקדם יותר.
המשיכי להשתמש באמצעי מניעה במהלך הטיפול ועד שהרופא יאמר לך שבטוח עבורך לנסות להיכנס להריון.
נהיגה
רוב הנשים יכולות להתחיל לנהוג שוב תוך 6 שבועות לאחר הניתוח. אל תנהגי בזמן שאת נוטלת תרופות מרשם נגד כאבים. תרופות אלה עלולות לגרום לנמנום, ונהיגה במצב זה אינה בטוחה עבורך. ניתן לנסוע במכונית כנוסע בכל זמן לאחר השחרור מבית החולים.
כמו כן, אל תנהגי עד ש:
- הנקזים יוסרו.
- חזרת אל מלוא טווח התנועה שלך.
- תוכלי לסובב בנוחות את גלגל ההגה.
אם יש לך שאלות לגבי מתי בטוח עבורך לנהוג, דברי עם הרופא שלך.
חזרה לעבודה
שוחח/י עם ספק שירותי הרפואה שלך לגבי עבודתך. הוא יאמר לך מתי יהיה הזמן הבטוח עבורך לחזור לעבודה, בהתבסס על סוג העבודה שלך. אם עבודתך דורשת ממך להסתובב ממקום למקום או להרים חפצים כבדים, יתכן שיהיה עליך להמתין עם חזרתך לזמן מה. אם עבודתך מתנהלת במשרד, יתכן שתוכל/י לשוב לעבודתך מוקדם יותר.
מידע אודות בצקת לימפטית
לפעמים, הסרת בלוטות הלימפה עלולה להקשות על מערכת הלימפה שלך לבצע כראוי את פעולת הניקוז. אם זה קורה, עלול להצטבר נוזל לימפה באזור שבו הוסרו בלוטות הלימפה. הנוזל הנוסף הזה גורם לנפיחות הנקראת בצקת לימפטית (לימפדמה).
בצקת לימפטית יכולה להתפתח בזרוע, ביד, בשד או בפלג הגוף העליון בצד הנגוע (הצד שממנו הוסרו בלוטות הלימפה).
רוב האנשים לא מפתחים בצקת לימפטית, אבל יש כאלה שכן. קשה לדעת מהו הסיכון של אדם לפתח בצקת לימפטית מכיוון ש:
- אין בדיקה סטנדרטית לאבחון בצקת לימפטית.
- הסרה או פציעה של בלוטות הלימפה משפיעה על אנשים בצורה שונה.
- בצקת לימפטית יכולה להתפתח זמן קצר לאחר הניתוח, אך היא יכולה גם להתפתח שנים מאוחר יותר.
- מקרים נוכחיים של בצקת לימפטית יכולים להיגרם על ידי שיטות טיפול ישנות יותר.
-
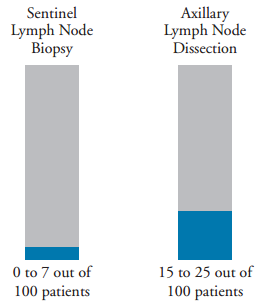
איור 3. סיכון משוער להתפתחות בצקת לימפטית
הסיכון שלך לפתח בצקת לימפטית תלוי באופן הסרת בלוטות הלימפה שלך (ראי איור 3).
במהלך ביופסיה של בלוטות הזקיף, מוסרות בין אחת לכמה בלוטות לימפה מבית השחי שלך ונבדקות כדי לקבוע אם קיימים בהן תאים סרטניים. הסיכון לפתח בצקת לימפטית לאחר ביופסיה של בלוטות הזקיף הוא נמוך. כ-0 עד 7 מכל 100 אנשים שעוברים ביופסיה של בלוטות הזקיף מפתחים בצקת לימפטית.
במהלך דיסקציה של בלוטות לימפה אקסילריות, מוסרות יותר בלוטות לימפה מבית השחי. הליך זה מבוצע כדי להסיר בלוטות לימפה נוספות שעשויות להכיל תאים סרטניים. הסיכון לפתח בצקת לימפטית לאחר דיסקציה של בלוטות לימפה אקסילריות גבוה יותר מאשר לאחר ביצוע ביופסיה של בלוטות הזקיף. כ-15 עד 25 מתוך כל 100 אנשים שעוברים דיסקציה של בלוטות לימפה אקסילריות עלולים לפתח בצקת לימפטית.
אין דרך לדעת בוודאות מי יפתח בצקת לימפטית.
הפחתת הסיכון לפתח בצקת לימפטית
הקפדה על הדברים הבאים עשויה לסייע לך בהפחתת הסיכון לפתח בצקת לימפטית.
- שמירה על משקל גוף בריא, או ביצוע פעולה לצורך הגעה למשקל תקין בדרך בטוחה.
-
אימון ומתיחת השרירים באופן קבוע וסדיר. שוחחי עם המנתח או האחות לגבי התרגילים שיתאימו לך בצורה הטובה ביותר.
- כאשר את חוזרת לבצע תרגילים ופעילויות, בצעי זאת לאט ובהדרגה. אם את מרגישה אי נוחות, עצרי וקחי הפסקה. פעילות גופנית לא אמורה לגרום לכאב.
- נסי למזער את הסיכון לזיהום ביד ובזרוע. שאלי את הרופא כיצד לטפל בצורה הטובה ביותר בחתכים, שריטות וכוויות.
אם עברת ביופסיה של בלוטת הזקיף:
- ניתן להשתמש בזרוע הבלתי מושפעת לצורך לקיחת דם, זריקות, אינפוזיה תוך ורידית ומדידות לחץ דם. בקשי מספק שירותי הרפואה שלך לנסות להשתמש בזרוע שלא הושפעה, אם ניתן.
- אם את מתחילה להבחין בסימנים כלשהם של בצקת לימפטית, השתמשי תמיד בזרוע שלא הושפעה. אם זה לא מתאפשר, שוחחי עם הרופא שלך כדי לקבוע איזו זרוע היא הכי בטוחה לשימוש.
אם עברת דיסקציה של בלוטות לימפה אקסילריות:
- קראי את הנחיות טיפול ביד ובזרוע לאחר כריתת בלוטות לימפה בבית השחי לקבלת מידע על הפחתת הסיכון לבצקת לימפטית לאחר ההליך.
סימנים של בצקת לימפטית
נפיחות קלה מסוימת לאחר הניתוח היא נורמלית. הנפיחות עשויה להימשך עד 6 שבועות. לעתים קרובות הנפיחות היא זמנית ותחלוף בהדרגה. לאחר הניתוח, את עלולה גם להרגיש כאב או תחושות אחרות כגון צביטות ועקצוצים. תחושות אלה שכיחות ואינן בהכרח סימנים לבצקת לימפטית.
אם את בסיכון לפתח בצקת לימפטית, שימי לב לסימנים הבאים בזרוע, ביד, בשד ובפלג הגוף העליון שהושפעו מההליך:
- תחושת כובד או כאב
- תחושה מתח בעור
- גמישות מופחתת
- שינויים בעור, כגון מתיחות או שקעים (עור שנשאר שקוע לאחר הלחיצה עליו)
אם יש לך סימנים כלשהם לבצקת לימפטית או שאת/ה לא בטוח/ה, יש לפנות לספק שירותי הרפואה שלך.
למידע נוסף על בצקת לימפטית, ניתן לקרוא את משאב המידע של מחלקת הבריאות של מדינת ניו יורק להבין מהי בצקת לימפטית.
ניהול הרגשות שלך
ייתכן שתחווה/י רגשות לא נעימים שלא חווית בעבר לאחר ניתוח שבוצע עקב מחלה קשה. אנשים רבים מדווחים שחשו בנטיה לבכי, עצובים, מודאגים, חרדים, עצבניים וכועסים בזמן כזה או אחר. את/ה עשוי/ה לגלות שאין ביכולתך לשלוט בחלק מרגשות אלה. במידה וכך קורה, מומלץ לחפש תמיכה רגשית. ספק שרותי הרפואה שלך יכול להפנות אותך למרכז היעוץ של MSK. ניתן להשיג את מרכז היעוץ גם בטלפון שמספרו 646-888-0200.
הצעד הראשון בהתמודדות הוא לדבר על תחושותיך. משפחה וחברים יכולים לסייע במצבים כאלה. גם אנחנו יכולים להרגיע, לתמוך בך ולהדריך אותך. תמיד מומלץ לדווח לנו כיצד את/ה, בני משפחתך וחבריך מרגישים מבחינה רגשית. משאבים רבים עומדים לרשותך ולרשות בני משפחתך. אנחנו כאן כדי לסייע לך ולבני משפחתך וחבריך להתמודד עם ההיבטים הרגשיים של מחלתך. ביכולתנו לסייע בין אם את/ה נמצא/ת בבית החולים או בביתך.
מתי יש ליצור קשר עם הרופא המטפל
יש ליצור קשר עם הרופא המטפל במקרה ש:
- את/ה סובל/ת מחום של 38 מעלות צלזיוס (100.4 מעלות פרנהייט) או גבוה יותר.
- יש התנקזות של נוזלים מהחתכים הכירורגיים.
- יש לך קשיים בנשימה.
- העור שמסביב לחתך חם לתחושה יותר מהרגיל.
- את חווה אי נוחות מוגברת באזור החתכים.
- העור שמסביב לחתכים אדום יותר מהרגיל.
- האזור שמסביב לחתכים מתחיל להתנפח.
- הנפיחות מסביב לחתכים מחמירה.
- אם יש לך שאלות או חששות.
פרטי יצירת קשר
בכל שאלה או בעיה פנה אל איש הצוות הרפואי המטפל בך. חבר בצוות הטיפול יענה על שאלותיך בימים שני עד שישי, בין השעות 9:00 ל-17:00. מחוץ למסגרת זמן זו, ניתן להשאיר הודעה, או לשוחח עם ספק אחר ב-MSK. תמיד ישנם רופא או אחות בתורנות.
אם אינך בטוח/ה כיצד להשיג את ספק שירותי הרפואה שלך, יש להתקשר למספר 212-639-2000.
שירותי תמיכה
בסעיף זה מפורטים שירותי התמיכה. אלה יכולים לסייע לך להתכונן לניתוח ולהתאושש לאחריו.
תוך כדי קריאת סעיף זה, מומלץ לרשום את השאלות שברצונך לשאול את הרופא שלך.
שירותי התמיכה של MSK
משרד קבלה
212-639-7606
אנא צור קשר אם יש לך שאלות בנוגע לאשפוז בבית החולים, כגון בקשה לחדר פרטי.
מחלקת הרדמה
212-639-6840
אנא צור קשר אם יש לך שאלות אודות תהליך ההרדמה.
חדר תרומת דם
212-639-7643
אנא צור קשר לקבלת מידע במידה שאתה מעוניין במתן תרומת דם או טסיות.
Bobst International Center
www.msk.org/international
888-675-7722
אנו מקבלים בברכה מטופלים מכל רחבי העולם, ומציעים מגוון שירותים לעזרה. אם הינך מטופל בינלאומי, אנא התקשר לעזרה בתיאום הטיפול.
מרכז הייעוץ
www.msk.org/counseling
646-888-0200
אנשים רבים מוצאים שהייעוץ מסייע להם מאוד. מרכז הייעוץ שלנו מספק שירותי ייעוץ ליחידים, זוגות, משפחות וקבוצות. יש באפשרותנו גם לרשום תרופות לסיוע במקרים של חרדה או דיכאון. בקש/י הפנייה מאחד מחברי צוות הטיפול שלך, או התקשר/י למספר שלמעלה כדי לקבוע פגישה.
Food Pantry Program
646-888-8055
אנו מספקים מזון לאנשים הזקוקים לכך במהלך טיפולי הסרטן. שוחח עם חבר בצוות הטיפול שלך, או התקשר למספר שלמעלה כדי לקבל מידע נוסף.
שירותי רפואה אינטגרטיבית ורווחה כללית
www.msk.org/integrativemedicine
אנו מציעים שירותי רפואה אינטגרטיבית ורווחה כללית הכוללים טיפולים רבים כהשלמה (בשילוב עם) לטיפול רפואי מסורתי. לדוגמה, אנו מציעים טיפול במוזיקה, טיפולי גוף/נפש, טיפול במחול ותנועה, יוגה וטיפול במגע. לקביעת פגישה עבור שירותים אלה, יש להתקשר למספר 646-449-1010.
ניתן גם לקבוע פגישת ייעוץ עם רופא במסגרת שירותי הרפואה האינטגרטיבית והרווחה הכללית. הרופא יעבוד איתך יחד כדי לבנות תוכנית לאורח חיים בריא ולניהול תופעות הלוואי. לקביעת פגישת ייעוץ, יש להתקשר למספר 646-608-8550.
ספריית MSK
library.mskcc.org
באפשרותך לבקר באתר הספריה שלנו או לשלוח דוא”ל לכתובת [email protected] כדי לשוחח עם צוות הספריה. הצוות יוכל לסייע לך למצוא מידע נוסף על סוג הסרטן המסויים שלך. באפשרותך גם לבקר במדריך משאבי החינוך למטופלים של הספריה.
שירותי תזונה
www.msk.org/nutrition
212-639-7312
שירותי התזונה שלנו כוללים ייעוץ תזונתי בליווי של תזונאית קלינית. התזונאית הקלינית תדבר איתך על הרגלי האכילה שלך. היא תוכל גם לייעץ לגבי אכילה במהלך ולאחר הטיפול. בקש/י הפנייה מאחד מחברי צוות הטיפול שלך, או התקשר/י למספר שלמעלה כדי לקבוע פגישה.
חינוך למטופלים ולקהילה
www.msk.org/pe
בקר באתר האינטרנט החינוכי למטופלים ולקהילה כדי לחפש מקורות מידע חינוכיים, סרטונים ותוכניות מקוונות.
חיוב מטופלים
646-227-3378
התקשר למחלקה לחיוב מטופלים בכל שאלה בנוגע לאישור מראש מול חברת הביטוח שלך. זה מכונה אישור מראש.
משרד נציג המטופלים
212-639-7202
אנא התקשר אם יש לך שאלות בנוגע לטופס ייפוי כוח בריאותי או אם יש לך דאגות או חששות בנוגע לטיפול.
איש הקשר לשירותי סיעוד פריאופרטיביים
212-639-5935
ניתן להתקשר אם יש לך שאלות לגבי מדיניות MSK בנוגע לשחרור מידע במהלך הניתוח שלך.
שירות אחיות ומלווים פרטיים
646-357-9272
באפשרותך לבקש שירות אחיות או מלווים פרטיים לטיפול בך בעת שהותך בבית החולים או בבית. התקשר לקבלת מידע נוסף.
שירותי שיקום
www.msk.org/rehabilitation
סרטן וטיפולים בסרטן עלולים לגרום לתחושת חולשה, נוקשות או מתח בגוף. חלק מהטיפולים עלולים לגרום לבצקת לימפית (נפיחות). הפיזיאטרים (רופאים המתמחים בשיקום), המרפאים בעיסוק והפיזיותרפיסטים שלנו יכולים לעזור לך לשוב לפעילויות הרגילות שלך.
- רופאים המתמחים בשיקום מאבחנים ומטפלים בבעיות המשפיעות על דרך התנועה ואופן הפעילות שלך. הם יכולים לתכנן ולסייע לך לתאם את תוכנית טיפולי השיקום שלך, בין אם ב-MSK ובין אם במיקום אחר הקרוב יותר לביתך. ניתן להתקשר למחלקה לרפואת שיקום (פיזיאטריה) בטלפון 646-888-1929 לקבלת מידע נוסף.
- מרפאים בעיסוק יוכלו לסייע לך במידה ואתה מתקשה בביצוע פעילויות יומיומיות. לדוגמה, הם יוכלו להמליץ לך על כלים שיכולים להקל על מטלות יומיומיות. פיזיותרפיסטים יוכלו ללמד אותך תרגילים שיעזרו לך להתחזק ולשפר את הגמישות. ניתן להתקשר למחלקה לטיפולי שיקום (פיזיאטריה) בטלפון 646-888-1900 לקבלת מידע נוסף.
מקורות מידע עבור תוכנית Resources for Life after Cancer (RLAC)
646-888-8106
ב-MSK, הדאגה לרווחתך אינה מסתיימת לאחר הטיפול שלך. תוכנית RLAC מיועדת למטופלים שסיימו את הטיפול ולבני משפחותיהם.
תוכנית זו מציעה שירותים רבים. אנו מציעים ימי עיון, סדנאות, קבוצות תמיכה, וייעוץ לחיים שלאחר הטיפול. נוכל גם לסייע בנושאים ביטוחיים ובנושאי תעסוקה.
תוכניות לבריאות מינית
סרטן וטיפולים בסרטן יכולים להשפיע על הבריאות המינית שלך, על הפוריות שלך או על שתיהן. התוכניות לבריאות מינית של MSK יכולות לסייע לך לפני, במהלך או לאחר הטיפול שלך.
- התכנית לרפואה מינית לנשים ובריאות האישה עשויה לסייע עם בעיות בבריאות המינית, כגון הקדמת גיל המעבר או בעיות פוריות. ניתן לבקש הפנייה מאחד מחברי צוות הטיפול, או להתקשר למספר 646-888-5076 כדי לקבל מידע נוסף.
- התכנית לרפואה מינית ורפואת מערכת הרבייה לגברים עשויה לסייע בבעיות בבריאות המינית, כגון הפרעות זיקפה (ED). ניתן לבקש הפנייה מאחד מחברי צוות הטיפול, או להתקשר למספר 646-888-6024 כדי לקבל מידע נוסף.
עבודה סוציאלית
www.msk.org/socialwork
212-639-7020
עובדים סוציאליים מסייעים למטופלים, למשפחותיהם ולחבריהם להתמודד עם נושאים הנפוצים בקרב חולי סרטן. הם מספקים קבוצות ייעוץ ותמיכה פרטניות לאורך כל הטיפול. הם יכולים לסייע לך לתקשר עם ילדים ועם בני משפחה אחרים.
העובדים הסוציאליים שלנו יכולים גם לסייע בהפניה לסוכנויות ותוכניות קהילתיות. אם אתה מתקשה לשלם את החשבונות שלך, תוכל גם לקבל מהם מידע לגבי משאבים כספיים. התקשר למספר שלמעלה כדי לקבל מידע נוסף.
טיפול רוחני
212-639-5982
אנשי הדת (יועצים רוחניים) שלנו זמינים לצורך האזנה, סיוע בתמיכה בבני משפחה ותפילה. באפשרותם ליצור קשר עם קבוצות קהילה או אמונה, או פשוט להוות בני לוויה ונוכחות רוחנית מנחמת. באפשרותו של כל אחד לבקש תמיכה רוחנית. אינך חייב/ת להשתייך לקבוצה דתית מסוימת (חיבור לדת).
הקפלה הבין-דתית של MSK ממוקמת ליד הלובי הראשי של בית החולים. היא פתוחה 24 שעות ביממה. במקרה חירום, יש להתקשר לטלפון 212-639-2000. בקש/י לשוחח עם איש הדת התורן.
Tobacco Treatment Program
www.msk.org/tobacco
212-610-0507
אם ברצונך להפסיק לעשן, ל-MSK יש מומחים שיכולים לסייע בכך. התקשר לקבלת מידע נוסף.
תוכניות וירטואליות
www.msk.org/vp
אנו מציעים חינוך מקוון ותמיכה לחולים ולמטפליהם. תוכניות אלה הינן מפגשים חיים בהם ניתן לדבר או רק להקשיב. ניתן ללמוד על האבחנה שקיבלת, למה לצפות במהלך הטיפול וכיצד להתכונן לטיפול בסרטן.
המפגשים הינם פרטיים, חינמיים ומובלים על ידי צוות מומחים. בקרו באתר שלנו לקבלת מידע נוסף אודות התוכניות הווירטואליות או כדי להירשם.
שירותי תמיכה למטופלות סרטן השד
SHARE
www.sharecancersupport.org
844-ASK-SHARE (275-7427)
קבוצות תמיכה לשורדות סרטן שד, סרטן שד גרורתי וסרטן שחלות במנהטן, קווינס, ברוקלין וסטטן איילנד.
Susan G. Komen
www.komen.org
ארגון המספק שירותי מידע ותמיכה לסובלים מסרטן השד.
Triple Negative Breast Cancer Foundation
www.tnbcfoundation.org
מספק מידע שיעזור לאנשים להבין מהו סרטן שד שלילי לשלושת הסמנים.
שירותי תמיכה חיצוניים
Access-A-Ride
web.mta.info/nyct/paratran/guide.htm
877-337-2017
בעיר ניו יורק, רשות התחבורה העירונית (MTA) מציעה שירות נסיעה משותפת, מדלת לדלת, עבור אנשים עם מוגבלויות שאין באפשרותם לנסוע באוטובוס או ברכבת התחתית.
Air Charity Network
www.aircharitynetwork.org
877-621-7177
מספקים שירותי הסעות למרכזי טיפול.
האגודה האמריקאית לסרטן (ACS)
www.cancer.org
800-ACS-2345 (800-227-2345)
מציעים מגוון שירותים ומידע, הכוללים את Hope Lodge, מקום שבו מטופלים ומטפלים יכולים לשהות בחינם בזמן טיפולי הסרטן שלהם.
Cancer and Careers
www.cancerandcareers.org
646-929-8032
מקור מידע לשם חינוך, מתן כלים ועריכת אירועים לעובדים החולים בסרטן.
CancerCare
www.cancercare.org
800-813-4673
השדרה השביעית 275 (בין רחובות מערב 25 ו-26)
ניו יורק, ניו יורק 10001
מספקים שירותי יעוץ, קבוצות תמיכה, סדנאות למידה, פרסומים ועזרה כלכלית.
Cancer Support Community
www.cancersupportcommunity.org
מספקים תמיכה וחינוך לאנשים שנפגעו מסרטן.
Caregiver Action Network
www.caregiveraction.org
800-896-3650
מספקים חינוך ותמיכה עבור אנשים המטפלים ביקיריהם הסובלים ממחלה כרונית או מוגבלות.
Corporate Angel Network
www.corpangelnetwork.org
866-328-1313
מציעים טיסות בחינם לטיפולים בכל רחבי הארץ תוך שימוש במושבים פנויים במטוסי חברה.
Good Days
www.mygooddays.org
877-968-7233
מציעים עזרה כלכלית בתשלומים שיתופיים (copayment) במהלך הטיפול. על המטופלים להיות בעלי ביטוח רפואי, לעמוד בקריטריוני ההכנסה, ולהיות בעלי מרשמים לתרופות הנמצאות במסגרת סל הבריאות של Good Days.
Healthwell Foundation
www.healthwellfoundation.org
800-675-8416
מספקים עזרה כלכלית לכיסוי תשלום שיתופי (copayment), פרמיות של שירותי רפואה ותשלומי השתתפות עצמית (deductibles) עבור תרופות וטיפולים מסוימים.
Joe’s House
www.joeshouse.org
877-563-7468
מספקים רשימת מקומות לשהייה הסמוכים למרכזי טיפול עבור אנשים החולים בסרטן ומשפחותיהם.
LGBT Cancer Project
www.lgbtcancer.com
מספקים תמיכה והגנה משפטית עבור קהילת הלהט”ב, כולל קבוצות תמיכה מקוונות ומאגרי מידע של מחקרים קליניים הידידותיים לקהילת הלהט”ב.
LIVESTRONG Fertility
www.livestrong.org/fertility
855-744-7777
מספקים מידע אודות רבייה ותמיכה למטופלים ולמחלימים מסרטן, שבטיפולים הרפואיים שעברו קיים סיכון הקשור לאי פוריות.
Look Good Feel Better Program
www.lookgoodfeelbetter.org
800-395-LOOK (800-395-5665)
תוכנית זו מציעה סדנאות בהן ניתן ללמוד דברים שאפשר לעשות כדי להרגיש טוב יותר לגבי המראה שלך. למידע נוסף או להרשמה לסדנה, נא להתקשר למספר שלעיל או לבקר באתר התוכנית.
National Cancer Institute
www.cancer.gov
800-4-CANCER (800-422-6237)
National Council on Aging (NCOA)
www.benefitscheckup.org
מספקת מידע ומשאבים עבור בני הגיל השלישי. מציעה את BenefitsCheckUp®, כלי חינמי מקוון שמחבר אותך לתוכניות סיוע בנושא מרשמים, כולל תוכנית Extra Help של Medicare.
National LGBT Cancer Network
www.cancer-network.org
מספקים חינוך, הדרכה וסיוע משפטי עבור להט”בים שהחלימו מסרטן וכאלה הנמצאים בסיכון.
Needy Meds
www.needymeds.org
מספקים רשימה של תוכניות סיוע למטופלים עבור מותגי תרופות ותרופות גנריות.
NYRx
www.health.ny.gov/health_care/medicaid/program/pharmacy.htm
מספקים הטבות מרשם לעובדים זכאים ולגמלאים של המגזר הציבורי במדינת ניו יורק.
Patient Access Network (PAN) Foundation
www.panfoundation.org
866-316-7263
מספקים סיוע בתשלומים שיתופיים (copayments) עבור מטופלים עם ביטוח.
Patient Advocate Foundation
www.patientadvocate.org
800-532-5274
מספקים גישה לטיפולים, סיוע כלכלי, סיוע ביטוחי, סיוע בשימור עבודה וגישה למדריך המשאבים הלאומי של תתי המבוטחים.
Red Door Community (לשעבר Gilda’s Club)
www.reddoorcommunity.org
212-647-9700
מקום שבו אנשים החיים עם סרטן יוכלו למצוא תמיכה חברתית ורגשית באמצעות נטוורקינג, סדנאות, הרצאות ופעילויות חברתיות.
RxHope
www.rxhope.com
877-267-0517
מספקים סיוע בהשגת תרופות לאנשים שידם אינה משגת.
Triage Cancer
www.triagecancer.org
מספקת מידע ומשאבים בנושאים משפטיים, רפואיים ופיננסיים עבור מטופלי סרטן ומטפליהם.
מקורות חינוכיים
סעיף זה מפרט את המשאבים החינוכייים המוזכרים במדריך זה. אלה יסייעו לך להתכונן לניתוח ולהתאושש לאחריו.
תוך כדי קריאת מקורות מידע אלה, מומלץ לרשום את השאלות שברצונך לשאול את הרופא שלך.
- A Guide for Caregivers
- Advance Care Planning for People With Cancer and Their Loved Ones
- Call! Don't Fall!
- Caring for Your Jackson-Pratt Drain
- Common Questions About MSK's Recovery Tracker
- Exercises After Your Mastectomy or Breast Reconstruction
- Fertility Preservation Before Cancer Treatment: Options for People Born with Ovaries and a Uterus
- Frequently Asked Questions About Walking After Your Surgery
- הנחיות טיפול ביד ובזרוע לאחר כריתת בלוטות לימפה בבית השחי
- Herbal Remedies and Cancer Treatment
- How to Be a Health Care Agent
- How To Check if a Medicine or Supplement Has Aspirin, Other NSAIDs, Vitamin E, or Fish Oil
- How To Use Your Incentive Spirometer
- Resources, Clothing, and Support After Breast Surgery
- להבין מהי בצקת לימפטית
- מה אפשר לעשות כדי להימנע מנפילה
