מדריך זה יסייע לך להתכונן לניתוח סגירת פיום המעי הדק (אילאוסטומיה) במסגרת הטיפול בגידולים מסוג של תאים עגולים קטנים דסמופלסטיים (Desmoplastic Small Round Cell Tumors, או DSRCT) ב-MSK Kids המדריך גם יסייע לך להבין למה לצפות במהלך ההחלמה מהניתוח.
ניתן להשתמש במדריך זה כמקור מידע לעיון בימים שלפני הניתוח. יש להביא אותו איתך ביום הניתוח. את/ה וצוות הטיפול שלך תעשו שימוש במדריך זה בעת הלמידה על תהליך ההחלמה.
במשאב זה, המילים “את/ה” ו”שלך” פירושן את/ה או ילדך.
אודות ניתוח סגירת פיום המעי הדק במסגרת הטיפול בגידולי DSRCTs
מהם גידולי DSRCTs?
גידולי DSRCTs הינם סוג של סרקומה. גידולי DSRCTs לעיתים קרובות מתחילים בבטן. הם לעיתים קרובות נמצאים בצפק (פריטונאום), שהוא הרקמה המצפה את חלל הבטן והאגן. הצפק מכסה גם את רוב האיברים שבתוך הבטן.
גידולי DSRCTs יכולים גם להתפשט לאיברים סמוכים, כגון השלפוחית, המעי הגס והכבד.
הטיפול הסטנדרטי עבור גידולי DSRCTs הינו ניתוח, כימותרפיה וטיפול קרינתי. ב-MSK, רוב האנשים עוברים 3 ניתוחים נפרדים כדי לטפל בגידולי DSRCT.
- הניתוח הראשון משמש כדי להסיר את הגידולים שבבטן.
-
הניתוח השני משמש כדי להסיר את הגידולים הנמצאים באגן.
- המנתח עשוי גם לבצע אילאוסטומיה זמנית במהלך ניתוח זה. אילאוסטומיה (פיום המעי הדק) הינה פתח בבטן שממנו יכולות יציאות המעיים (צואה) לצאת מן הגוף. האילאוסטומיה תמנע מיציאות המעיים לעבור דרך המעי הגס והחלחולת. פעולה זו תסייע לאיזור להחלים לאחר הניתוח.
-
הניתוח השלישי משמש לביטול האילאוסטומיה, במידה שקיימת. משמעות הדבר היא שיציאות המעיים יחזרו לעבור דרך המעי הגס והחלחולת כרגיל.
- חלק מהאנשים עוברים כימותרפיה תוך-צפקית כחלק מהטיפולים להסרת גידולי DSRCT. המנתח שלך גם ימקם צנתר תוך-צפקי בבטנך במהלך הניתוח. צנתר תוך-צפקי הינו צינור דק וגמיש המוחדר מחוץ לגופך אל תוך חלל הצפק. זהו החלל שבין הרקמה המצפה את הבטן והאגן והרקמה המכסה את האיברים שבתוך הבטן.
מה יקרה במהלך שלב הניתוח לסגירת האילאוסטומיה?
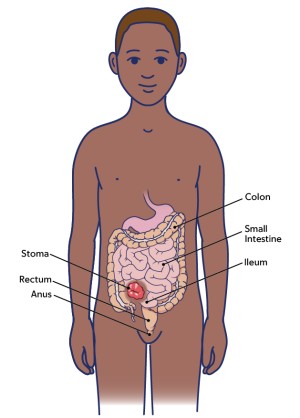
לרוב, ניתוח סגירת האילאוסטומיה מתבצע דרך הסטומה (ראה איור 1). ייתכן שיהיה על המנתח לבצע חתך כירורגי נוסף, אך זה נדיר.
לאחר הניתוח יהיה פצע קטן במקום בו היתה האילאוסטומיה. הפצע יחלים תוך כ-4 עד 6 שבועות. יהיה עליך להחליף את התחבושת שעל הפצע מידי יום. בעת שהותך בבית החולים האחות תלמד אותך איך להחליף את התחבושת ותיתן לך את הציוד לו תזדקק/י בכדי לבצע זאת בבית.
מה יקרה במהלך הניתוח בחלק של הנחת הצנתר התוך-צפקי?
המנתח יחדיר את הצנתר התוך-צפקי דרך שריר הבטן. הוא יוביל אותו לחלל התוך-צפקי בצד הימני או השמאלי התחתון של הבטן.
ברגע שהצנתר נמצא במקומו, המנתח יבצע תפר כדי להצמיד אותו לעור במקום בו הוא יוצא מהגוף. המקום בו הצנתר יוצא מהגוף נקרא נקודת היציאה. הוא יכסה את נקודת היציאה בתחבושת שקופה.
לפני הניתוח לסגירת האילאוסטומיה במסגרת הטיפול בגידולי DSRCTs
סעיף זה יסייע לך להתכונן לניתוח. יש לקרוא אותו כאשר נקבע מועד הניתוח. ניתן לעיין בו כאשר מועד הניתוח הולך וקרב. הוא מכיל מידע חשוב לגבי הדברים שעליך לעשות כדי להתכונן.
תוך כדי קריאת סעיף זה, מומלץ לרשום את השאלות שברצונך לשאול את הרופא שלך.
ההכנות לניתוח
את/ה והצוות המטפל תפעלו יחדיו כדי להתכונן לניתוח. עזור/י לנו לשמור על בטיחותך על ידי כך שתספר/י לנו אם אחת מההצהרות הבאות חלות עליך, גם אם אינך בטוח/ה.
ייתכן שיהיה עליך לעקוב אחר הנחיות מיוחדות לפני הניתוח, בהתבסס על התרופות והתוספים שאת/ה נוטל/ת. אם לא תמלא/י אחר ההנחיות, הניתוח שלך עלול להתעכב או להתבטל.
-
אני נוטל/ת תרופות כלשהן במרשם. תרופת מרשם הינה תרופה שניתן להשיג אך ורק עם מרשם מספק שירותי רפואה. דוגמאות כוללות:
- תרופות לבליעה.
- תרופות הניתנות בהזרקה.
- תרופות הניתנות בשאיפה.
- תרופות הניתנות דרך העור, כגון מדבקות או משחות.
- אני נוטל/ת תרופות ללא מרשם, כולל מדבקות ומשחות. תרופה ללא מרשם הינה תרופה שניתן לרכוש ללא מרשם.
- אני נוטל/ת תוספי תזונה כלשהם, כגון תוספי צמחים, ויטמינים, מינרלים או תרופות טבעיות או ביתיות.
- יש לי קוצב לב, דפיברילטור מושתל אוטומטי (AICD) או מכשיר אחר הקשור ללב.
- היו לי בעיות עם הרדמה בעבר. הרדמה הינה תרופה שגורמת לך להיות רדום/ה במהלך ניתוח או הליך.
- יש לי אלרגיה לתרופות מסוימות או לחומרים מסוימים, כולל לטקס.
- איני מוכן/ה לקבל עירוי דם.
- אני משתמש/ת בסמים קלים, כגון מריחואנה.
אודות שתיית אלכוהול
חשוב לשוחח עם הרופא המטפל על כמות האלכוהול שאת/ה שותה. זה יסייע לנו לתכנן את הטיפול בך.
אם את/ה שותה אלכוהול באופן קבוע, את/ה עלול/ה להימצא בסיכון לסיבוכים במהלך הניתוח ולאחריו. סיבוכים אלה כוללים דימומים, זיהומים, בעיות לב ואשפוז ארוך יותר בבית החולים.
אם את/ה שותה אלכוהול באופן קבוע ומפסיק/ה בפתאומיות, זה יכול לגרום לפרכוסים, הזיות ומוות. אם נדע שאת/ה נמצא/ת בסיכון לבעיות אלה, נוכל לרשום תרופות שיסייעו במניעתן.
להלן מספר דברים שניתן לעשות לפני הניתוח כדי למנוע בעיות.
- לנהוג בכנות עם הרופא המטפל לגבי כמות האלכוהול שאת/ה שותה.
-
לנסות להפסיק לשתות אלכוהול ברגע שהניתוח נקבע. יש להתקשר לרופא המטפל באופן מיידי אם:
- יש לך כאב ראש.
- את/ה מרגיש/ה בחילה (תחושה שאת/ה עומד/ת להקיא).
- את/ה מרגיש/ה יותר בחרדה (מתוח/ה או מודאג/ת) מהרגיל.
- לא מצליח/ה לישון.
אלו הם סימנים מוקדמים של גמילה מאלכוהול וניתן לטפל בהם.
- ספר/י לרופא שלך במידה ואינך יכול/ה להפסיק לשתות.
- שאל/י את ספק שירותי הרפואה שלך שאלות לגבי שתייה וניתוח. כל המידע הרפואי שלך יישמר בפרטיות, כתמיד.
אודות עישון
אם הנך מעשן/ת או משתמש/ת באביזר עישון אלקטרוני, עלולות להיות לך בעיות בנשימה בעת ניתוח. דוגמאות לאביזרי עישון אלקטרוניים כוללות עטי אידוי וסיגריות אלקטרוניות. הפסקת עישון, אפילו למספר ימים לפני הניתוח, יכולה לסייע במניעת בעיות נשימה במהלך הניתוח ואחריו.
הרופא יפנה אותך לתוכנית הטיפול שלנו - Tobacco Treatment Program, במידה והנך מעשן/ת. ניתן גם ליצור קשר עם התוכנית בטלפון 212-610-0507.
אודות דום נשימה בשינה
דום נשימה בשינה הינה הפרעת נשימה שכיחה. אם את/ה סובל/ת מדום נשימה בשינה, משמעות הדבר היא שאת/ה מפסיק/ה לנשום לפרקי זמן קצרים בזמן השינה. הסוג הנפוץ ביותר הוא דום נשימה חסימתי בשינה (OSA-obstructive sleep apnea). עם OSA, דרכי הנשימה נחסמות לחלוטין במהלך השינה.
OSA עלול לגרום לבעיות חמורות במהלך הניתוח ולאחריו. ספר/י לנו אם יש לך, או אם את/ה חושב/ת שאולי יש לך, דום נשימה בשינה. אם את/ה משתמש/ת במכשיר נשימה, כגון מכשיר CPAP, אנא הבא/י אותו עימך ביום הניתוח.
כיצד להשתמש ב- MSK MyChart
MSK MyChart (mskmychart.mskcc.org) הינו פורטל המטופלים של MSK. באפשרותך להשתמש ב- MyMSK כדי לשלוח ולקבל הודעות מהצוות המטפל, לצפות בתוצאות הבדיקות שלך, לראות את התאריכים ואת שעות הפגישות שלך ועוד. באפשרותך גם להזמין את המטפל שלך ליצור חשבון משלו כדי שיוכל לצפות במידע אודות הטיפול.
אם אין לך חשבון MSK MyChart, באפשרותך להירשם באתר mskmychart.mskcc.org. באפשרותך גם לבקש מחבר בצוות הטיפול לשלוח לך הזמנה.
אם יש לך צורך בעזרה עם החשבון שלך, ניתן להתקשר למוקד התמיכה של MSK MyChart בטלפון 646-227-2593. המוקד זמין בימים שני עד שישי, בין השעות 9:00 בבוקר ל-17:00 אחר הצהריים (שעון החוף המזרחי).
אודות רשימת המעקב אחר היעדים שלך לפני השחרור
לאחר הניתוח שלך, עליך להתמקד בהחלמתך עד לשחרורך מבית החולים. אנו נשלח לחשבון ה-MSK MyChart שלך רשימת מעקב אחר יעדים לפני שחרורך מבית החולים, שיסייעו לך במעקב אחר התקדמותך.
ניתן להשתמש ברשימת המעקב לפני השחרור כדי לצפות ביעדים שאותם עליך להשלים לפני שחרורך מבית החולים. ניתן גם לעדכן את ההתקדמות שלך במהלך היום. העדכונים שלך שולחים התראות לצוות הניתוח לגבי ההתקדמות שלך.
למידע נוסף, ניתן לקרוא את Frequently Asked Questions About the Goals to Discharge Checklist.
מידע על החלמה משופרת לאחר ניתוח (ERAS - Enhanced Recovery After Surgery)
ERAS הינה תוכנית המיועדת לסייע לך להתאושש מהר יותר לאחר הניתוח. חשוב לבצע פעולות מסויימות לפני הניתוח ולאחריו, כחלק מתוכנית ERAS.
לפני הניתוח, וודא/י שאת/ה מוכן/ה על ידי ביצוע הפעולות הבאות:
- קריאת מדריך זה. הוא יסייע לך לדעת למה לצפות לפני, במהלך ולאחר הניתוח. אם יש לך שאלות כלשהן, מומלץ לרשום אותן. ניתן לשאול את הרופא המטפל בביקורך הבא או להתקשר למשרדו.
- ביצוע פעילות גופנית והקפדה על תזונה בריאה. הדבר יסייע להכין את גופך לקראת הניתוח.
לאחר הניתוח, תוכל/י לסייע לעצמך להחלים מהר יותר על ידי ביצוע הפעולות הבאות:
- להתחיל לנוע ולהסתובב מוקדם ככל האפשר. ככל שתקום/י מהר יותר מהמיטה ותתחיל/י ללכת, כך תוכל/י לחזור לפעילויות הרגילות שלך מהר יותר.
- לאמן את הריאות. עשה/י שימוש בספירומטר או בשבשבת כדי לסייע לריאותיך להתרחב במלואן. פעולה זו עשויה למנוע דלקת ריאות.
- ביצוע פעילות גופנית. הפיזיותרפיסט והמרפא בעיסוק ילמדו אותך פעילויות ותרגילים שיסייעו לך להתחזק.
בדיקות טרום-כירורגיות
לפני הניתוח, יקבע לך תור לבדיקות טרום -כירורגיות (PST) או בדיקות טרום-כירורגיות לילדים (PPST). תתקבל תזכורת מהמשרד של ספק שירותי הרפואה שלך לגבי תאריך, שעה ומיקום הפגישה.
ניתן לאכול וליטול את התרופות הרגילות שלך ביום הפגישה.
רצוי להביא את הפריטים הבאים לפגישה:
- כל התרופות שאת/ה נוטל/ת, כולל תרופות מרשם ותרופות ללא מרשם, מדבקות ומשחות.
- תוצאות של בדיקות רפואיות שנעשו מחוץ ל-MSK בשנה שחלפה, במידה ויש לך כאלה. דוגמאות לכך כוללות תוצאות מבדיקת ארגומטריה, בדיקת אקו לב או בדיקת אולטרסאונד דופלר.
- השמות ומספרי הטלפון של הרופאים המטפלים שלך.
במהלך הפגישה תיפגש/י עם ספק רפואה מתקדם (APP). הוא עובד בשיתוף פעולה הדוק עם הצוות הכירורגי.
ספק הרפואה המתקדם שלך יסקור יחד איתך את ההיסטוריה הרפואית והניתוחית שלך. ייתכן שתעבור/י בדיקות שיסייעו לנו לתכנן את הטיפול בך, כגון:
- אלקטרוקרדיוגרמה (EKG) לבדיקת קצב הלב.
- צילום חזה.
- בדיקות דם
ייתכן שספק הרפואה המתקדם ימליץ לך לפגוש רופאים אחרים. הוא גם ישוחח איתך על התרופות שעליך ליטול בבוקר הניתוח.
צוות כאב וטיפול פליאטיבי בילדים (PACT)
ה-PACT הוא צוות של רופאים וספקי שירות מתקדמים. אנו תומכים בילדים ובמשפחות המתמודדים עם מחלות קשות ב- MSK Kids.
מטרת הטיפול הפליאטיבי היא לסייע לך ולמשפחתך במהלך הטיפול. צוות ה-PACT מסייע בהתמודדות עם אתגרים פיזיים, נפשיים, חברתיים ורוחניים. ביכולתנו לסייע ללא קשר לגיל או לשלב המחלה. ביכולתנו לסייע בין אם את/ה מטופל/ת בבית החולים או במרפאות החוץ. טיפול פליאטיבי הוא טיפול חשוב ומועיל לכולם.
צוות PACT מכבד את בחירותיך, ערכיך ואמונותיך. אנו מעודדים אותך ואת משפחתך לקחת חלק פעיל בקבלת החלטות לגבי המטרות ותכניות הטיפול שלך. אנו נפעל יחד עם כל חברי הצוות המטפל. מטרתנו היא לוודא שאתה ומשפחתך מקבלים את התמיכה הדרושה כדי לחיות בצורה הטובה ביותר.
רפואה אינטגרטיבית
שירות הרפואה האינטגרטיבית והרווחה הכללית של MSK מציע סיוע במקרים של אי נוחות ואפשרויות הרפיה ושיפור הרווחה הכללית. המומחים שלנו עברו הכשרה ומוסמכים בשיטות בריאות אינטגרטיביות כגון:
- טיפול בעיסוי
- טיפול במוסיקה
- טיפול בריקוד
- יוגה
- מדיטציה
- כושר גוף-נפש
- דיקור (אקופונקטורה)
תשוחח/י עם מומחה לרפואה אינטגרטיבית במהלך הביקור הראשון שלך הנוגע לרפואה אינטגרטיבית ורווחה כללית . הוא יספר לך על שירותי הרפואה האינטגרטיבית והרווחה הכללית הזמינים ב-MSK. הם גם ישוחחו איתך אודות:
- סוגים שונים של רפואה אינטגרטיבית וטכניקות הוליסטיות.
- כיצד לעשות שימוש בסוגי טיפולים אלה במהלך שהותך.
- כיצד באפשרותם לסייע לך ולמשפחתך לפני הניתוח ובמהלך ההחלמה.
כיצד לסייע לגופך להתכונן לניתוח.
תוכל/י להתאושש ולהחלים מהר יותר ובקלות רבה יותר אם תסייע/י לגופך להיות בכושר הטוב ביותר האפשרי לקראת הניתוח. סעיף זה כולל דוגמאות לדברים שבאפשרותך לעשות כדי להכין את גופך לניתוח. הצוות המטפל יסייע לך להחליט אילו פעילויות מתאימות לך ביותר.
תרגל/י נשימה ושיעול
תרגל/י נשימות עמוקות ושיעול לפני הניתוח. תוכל/י לבצע זאת על ידי:
- הליכה או משחק.
- ניפוח בועות או העפת טישיו באוויר באמצעות נשיפה.
- שימוש בספירומטר ממריץ, במידה וניתן לך על ידי צוות הטיפול.
היה בתנועה והיה פעיל
נסה לבצע פעילות גופנית מדי יום. דוגמאות כוללות הליכה, שחייה או רכיבה על אופניים. MSK מציע גם שיעורים וירטואליים בחינם לכל הגילאים, היכולים לסייע לך לשמר פעילות. בקש/י מהרופא שלך מידע נוסף.
תרגול מדיטציה ומיינדפולנס
טכניקות של נשימות מודעות, מדיטציה, יוגה, תרגול תנועה, עיסוי ודיקור עשויות לתמוך בך בעת ההכנות לניתוח.
הסרטונים של שירות הרפואה האינטגרטיבית והרווחה הכללית שלנו עשויים לסייע לך למצוא את הפעילויות הנכונות אותן ניתן להוסיף לשגרת היומיום שלך לפני הניתוח. בקר/י ב-www.msk.org/integrative-medicine-multimedia כדי למצוא את הסרטונים. ניתן גם לבקר באתר www.mskcc.org/meditation כדי לצפות בסרטוני מדיטציה מודרכים שנוצרו על ידי מומחי הגוף-נפש שלנו.
יש להקפיד על תזונה בריאה
התזונאית הקלינית לילדים של MSK Kids תשוחח איתך אודות ההכנה לניתוח. תוכל/י ללמוד כיצד לוודא שהתזונה שלך היא הטובה ביותר האפשרית.
במידה ואת/ה מקבל/ת טיפולים אחרים לסרטן לפני הניתוח, הם עשויים לגרום לשינויים בחוש הטעם, אובדן תיאבון ובעיות בעיכול. הדבר עשוי להקשות על אכילה מספקת של מזון, מה שעלול להוביל לירידה במשקל. תזונאית מרפאות החוץ של MSK Kids יכולה לעבוד איתך על תוכנית שעשוייה לסייע בהתמודדות עם אתגרי אכילה.
רצוי גם לעקוב אחר ההנחיות הכלליות הבאות:
- יש לאכול ארוחות קטנות, לעיתים קרובות. למשל, ניתן לאכול חצי ארוחה כל 2-3 שעות. יש לשאוף ל-6-8 ארוחות קטנות ביום במקום 3 ארוחות גדולות.
- יש לקבוע ולהקפיד על לוח זמני ארוחות. אין להמתין עם האכילה עד הגעה למצב של רעב. מקם/י את לוח הזמנים במקום בו כולם יוכלו לראות אותו.
- אחסן/י את המאכלים האהובים עליך בביתך במקום בו תוכל/י להגיע אליהם בקלות.
- קנה/י פריטי מזון של מנה אחת אותם תוכל/י לאכול בקלות, כמו יוגורט לשתייה, מיץ פרי או מקלות גבינה.
-
בשל/י בכמויות כך שיישאר אוכל.
- כדאי לשמור מנה אחת בלבד במקרר ליום שאחרי, אך לא אחר מכן.
- הקפא/י את שאר המנות. כאשר תהיה/י מוכן/ה להשתמש במנה, הפשר/י אותה במקרר או במיקרוגל, לא על הדלפק במטבח. ואז חמם/י אותה עד שתהיה חמה מאוד.
- כדאי לכלול מספר רב של קבוצות מזון וסוגי מזון בתזונתך, אלא אם כן הרופא או התזונאית מורים לך לא לעשות כן.
- לעיתים קל יותר לשתות מלאכול. נסה/י לקבל יותר קלוריות מנוזלים מאשר מאוכל מוצק. לדוגמה, תוכל/י לשתות מילקשייק או תוספי תזונה כגון PediaSure® או Carnation Breakfast Essentials®.
- הקפד/י לשמור את חווית האוכל שלך מהנה ונטולת לחצים. נסה/י לאכול במסגרת משפחתית או לשלב ארוחות ביניים עם המשפחה.
- זכור/י שתזונתך חשובה לא פחות מהתרופות שאת/ה נוטל/ת.
זכור/י לבחור מזונות עתירי קלוריות וחלבון. שוחח/י עם התזונאית של MSK Kids אודות מזונות שפועלים בצורה הטובה ביותר על סמך מה שאת/ה אוהב/ת או על הרגלי האכילה שלך.
שתה/י משקה של פחמימות בלילה שלפני הניתוח, או בבוקר הניתוח
אחד מהרופאים ייתן לך בקבוק של CF(Preop)® או Ensure® Pre-Surgery לשתיה בערב שלפני או בבוקר הניתוח. אלה הם משקאות פחמימתיים שהופכים את הצום (היעדר אכילה) שלפני הניתוח לפחות מלחיץ עבור גופך. פעולה זו תסייע לך להחלים ולהתאושש טוב יותר לאחר הניתוח.
היפגש/י עם אנשי רפואה אחרים, במידת הצורך.
לרשות MSK עומדים אנשי מקצוע רבים ושונים שיכולים לסייע לך לפני, במהלך ואחרי הטיפול בסרטן.
- עובדים סוציאליים יכולים לסייע לך בהתמודדות עם ההשפעות הרגשיות, החברתיות והפיזיות של אבחון מחלת הסרטן. העובדים הסוציאליים שלנו מעניקים ייעוץ וסיוע מעשי. הם מסייעים למשפחות להתמודד עם מחלת ילדם, משפרים את התקשורת עם המשפחה והחברים, משתפים מידע בנוגע למשאבי הקהילה ומסייעים בהסתגלות לטיפול הרפואי.
- מומחים להתפתחות הילד אנשי מקצוע מיומנים ומומחים בנושאי הגדילה וההתפתחות האנושית. אם את/ה מודאג/ת או מרגיש/ה לחוץ/ה מההליך שאת/ה עומד/ת לעבור, הם יכולים לסייע לך לתכנן דרכים כדי להרגיש נינוח/ה ורגוע/ה יותר. מומחי התפתחות הילד של MSK הינם בעלי מגוון רקעים ותחומי עניין, כולל חינוך, פסיכולוגיה, אומנות וטיפול באומנות. יחד, הכישורים וההסמכות שלנו מציעים מגוון רחב של שירותים בתחום התפתחות הילד, המחנכים ומעצימים חולים ובני משפחותיהם במהלך המחלה.
- יועצים ומטפלים יכולים להיפגש איתך ועם בני משפחתך ולהעניק ייעוץ לבעיות רגשיות הקשורות בהתמודדות עם סרטן. במרכז הייעוץ של MSK קיימות גם קבוצות תמיכה אשר נפגשות על בסיס קבוע.
הרופא המטפל עשוי להציע לך הפניה לשירותים אלה. ניתן גם לבקש הפניה במידה והינך מעונין/ת בכך.
שוחח/י עם העובד/ת הסוציאל/ית שלך לגבי דיור, במידת הצורך
Ronald McDonald House מספק דיור זמני לחולי סרטן ילדים ובני משפחותיהם המגיעים מחוץ לעיר.
ל-MSK קיימים גם הסדרים עם מספר מלונות ומערכי דיור מקומיים שעשויים לתת מחיר נמוך במיוחד. העובדת הסוציאלית יכולה לשוחח איתך על האפשרויות העומדות בפניך ולסייע לך בביצוע הזמנות. ניתן גם להתקשר למספר 212-639-8315 כדי לשוחח עם מתאם השירותים למטופלים ילדים.
מלא/י טופס ייפוי כוח בריאותי, במידת הצורך.
אם את/ה בן/ת 18 ומעלה ועדיין לא מילאת טופס ייפוי כוח בריאותי, אנו ממליצים למלא טופס זה כעת. אם כבר מילאת טופס שכזה, או אם קיבלת הנחיות רפואיות מקדימות, הבא/י אותם איתך לפגישתך הבאה.
טופס ייפוי כוח בריאותי הינו מסמך משפטי. הוא מזהה את האדם שידבר בשמך במידה ואינך יכול/ה לתקשר בעצמך. אדם זה נקרא סוכן הבריאות שלך.
- לקבלת מידע אודות יפויי כוח בריאותיים והנחיות רפואיות מקדימות אחרות, ניתן לקרוא את Advance Care Planning for People With Cancer and Their Loved Ones.
- לקבלת מידע אודות תפקידך כסוכן בריאות, ניתן לקרוא את How to Be a Health Care Agent.
שוחח/י עם חבר בצוות הטיפול שלך אם יש לך שאלות לגבי מילוי טופס שירותי בריאות.
יש להכין את כל הציוד להכנת המעיים, במידת הצורך
הרופא יאמר לך אם יש צורך בביצוע הכנת מעיים לפני הניתוח. אם כן, יהיה לך צורך בפריטי הציוד הבאים:
- אבקת פוליאתילן גליקול (®MiraLAX)
- נוזלים צלולים שאינם בצבע אדום, כתום או סגול
יש להקפיד על קבלת כמות מספקת של נוזלים צלולים בזמן הביצוע של תזונת נוזלים שקופים.
הרופא המטפל גם ייתן לך מרשם לתרופות שלהלן. יש לוודא שהן נמצאות ברשותך לפני תחילת הכנת המעיים.
- מטרונידזול - Metronidazole
- ניאומיצין - Neomycin
שבעה ימים לפני הניתוח
עקוב אחר הוראות הרופא בנוגע לנטילת אספירין.
אספירין עלול לגרום לדימום. אם אתה נוטל אספירין או תרופה המכילה אספירין, ייתכן שיהיה עליך לשנות את המינון או להפסיק ליטול אותו 7 ימים לפני הניתוח שלך. יש לעקוב אחר הוראות הרופא. אין להפסיק ליטול אספירין אלא אם כן ניתנה לך הוראה לעשות כן.
לקבלת מידע נוסף, ניתן לקרוא את How To Check if a Medicine or Supplement Has Aspirin, Other NSAIDs, Vitamin E, or Fish Oil.
הפסקה של נטילת ויטמין E, מולטי-ויטמינים, תרופות צמחיות ותוספי תזונה אחרים.
ויטמין E, מולטי-ויטמינים, תרופות צמחיות ותוספי תזונה אחרים עלולים לגרום לדימום. יש להפסיק ליטול אותם 7 ימים לפני הניתוח שלך. אם הרופא נותן לך הוראות אחרות, יש לפעול בהתאם להוראות אלה.
למידע נוסף, ניתן לקרוא את Herbal Remedies and Cancer Treatment.
בצע/י סריקות הדמיה, במידת הצורך
תזדקק/י לביצוע סריקות הדמיה כדי לסייע לרופאים לתכנן את הניתוח. אם ביצעת אותן במקום אחר מלבד MSK, הרופא עשוי לבקש ממך להביא את הדיסק עם עותקים של סריקות ההדמיה לאחת מפגישותיך.
יומיים לפני הניתוח
הפסקה של נטילת תרופות אנטי-דלקתיות שאינן כוללות סטרואידים (NSAID)
תרופות נוגדות דלקת לא סטרואידיות (NSAID), כגון איבופרופן (®Advil®, Motrin) ונאפרוקסן (®Aleve), עלולות לגרום לדימום. יש להפסיק ליטול אותם יומיים לפני הניתוח שלך. אם הרופא נותן לך הוראות אחרות, יש לפעול בהתאם להוראות אלה.
למידע נוסף, ניתן לקרוא את How To Check if a Medicine or Supplement Has Aspirin, Other NSAIDs, Vitamin E, or Fish Oil.
ביום שלפני הניתוח
יש להכין את תערובת MiraLAX, במידה ומתבצעת הכנת מעיים
יש לערבב את MiraLAX עם נוזל שקוף בבוקר היום שלפני הניתוח. הצוות המטפל יאמר לך באיזו כמות של אבקת MiraLAX ונוזל להשתמש.
יש לערבב את התערובת עד להמסה של אבקת MiraLAX. לאחר שאבקת ה-MiraLAX מתמוססת, ניתן להכניס את התערובת למקרר.
יש להתחיל בתזונה של נוזלים צלולים בצהריים (בשעה 12:00) במידה ומתבצעת הכנת מעיים
יש להתחיל בתזונה של נוזלים צלולים בצהריים (בשעה 12:00) ביום שלפני הניתוח.
תזונה של נוזלים צלולים כוללת רק נוזלים שקופים שניתן לראות דרכם. דוגמאות ניתן לראות בטבלה בסעיף “תזונה של נוזלים צלולים”. יש להימנע מנוזלים צלולים אדומים, כתומים או סגולים
בזמן המעקב אחר תזונה של נוזלים צלולים:
- אין לאכול מזון מוצק.
- שתה סוגים שונים של נוזלים צלולים. אל תשתה רק מים, קפה או תה. זה מסייע לוודא קבלת כמות מספיקה של קלוריות ומהווה חלק חשוב בהכנת המעיים.
- אין לשתות שום נוזל שלא ניתן לראות דרכו, כגון חלב או שייקים.
- אין לשתות נוזלים ללא סוכר, אלא אם כן יש לך סוכרת ובהוראת הרופא המטפל.
דיאטת נוזלים שקופים
| בסדר לשתות | אין לשתות | |
|---|---|---|
| מרקים |
|
|
| דברי מתיקה |
|
|
| משקאות |
|
|
יש להתחיל לשתות את תערובת MiraLAX בשעה 14:00, במידה שמתבצעת הכנת מעיים
יש להתחיל לשתות את תערובת MiraLAX בשעה 14:00 ביום שלפני הניתוח.
יש לשתות את תערובת MiraLAX במהלך 3 עד 4 השעות הבאות. יש לשאוף לסיים בין 17:00 ל-18:00.
ה- MiraLAX יגרום ליציאות תכופות. ברגע התחלת הנטילה יש לוודא הימצאות בקרבת חדר שירותים.
יציאות רבות עלולות לגרות את פי הטבעת (המקום בו הצואה יוצאת מהגוף). כדי לסייע במניעת גירוי, ניתן למרוח ג’ל פטרוליום (®Vaseline) או משחת ®A&D על העור סביב פי הטבעת לאחר כל יציאת מעיים.
שים/י לב למועד הניתוח שלך
איש צוות ממשרד הקבלה יתקשר אליך לאחר השעה 14:00 ביום שלפני הניתוח. אם הניתוח מתוכנן ליום שני, הם יתקשרו אליך ביום שישי שקודם לו. אם לא תתקבל שיחת טלפון עד השעה 16:00, יש להתקשר למספר 212-639-7002.
איש הצוות יאמר לך באיזו שעה עליך להגיע לבית החולים לצורך ביצוע הניתוח. הם גם יזכירו לך לאן עליך לפנות. ניתן לבקר באתר www.msk.org/locations לצורך קבלת מידע נוסף אודות מיקומי MSK, כולל הוראות הגעה וחנייה.
יש ליטול ניאומיצין ומטרונידזול בשעות 18:00 ו-22:00, במידה שמתבצעת הכנת מעיים
יש ליטול מנה אחת של ניאומיצין ומנה אחת של מטרונידזול בשעה 18:00 בלילה שלפני הניתוח.
יש ליטול מנה אחת נוספת של ניאומיצין ומנה אחת נוספת של מטרונידזול בשעה 22:00 בלילה שלפני הניתוח.
יש להתקלח או לעשות אמבטיה עם תמיסת CHG 4% אנטיספטית לניקוי העור, כגון Hibiclens
תמיסת 4% CHG הוא חומר ניקוי לעור המחסל חיידקים למשך 24 שעות לאחר השימוש. מקלחת עם תמיסה זו לפני הניתוח תסייע להפחית את הסיכון לזיהום לאחר הניתוח. אנו ניתן לך בקבוק במהלך פגישת ה-PST. ניתן לרכוש את התמיסה גם ללא מרשם בבית המרקחת המקומי.
יש להתקלח או לעשות אמבטיה עם תמיסת CHG 4% בלילה שלפני הניתוח, או בבוקר הניתוח.
- יש לחפוף את השיער עם השמפו והמרכך הרגילים שלך. חשוב לשטוף את הראש היטב.
- יש לשטוף את הפנים ואיזור אברי המין (המפשעה) עם הסבון הרגיל שלך. שטוף את גופך היטב במים חמימים.
- פתח את בקבוק תמיסת CHG 4%. שפוך מעט לתוך כפות ידיך או על מטלית רחצה נקיה.
- התרחק/י מזרם המים במקלחת. שפשף את תמיסת 4% CHG בעדינות על הגוף מהצוואר לרגליים. אין להניח את התמיסה על הפנים או באזור המפשעה.
- יש לחזור אל מתחת לזרם המקלחת כדי לשטוף את תמיסת ה-CHG 4%. השתמש במים חמימים.
- התנגב במגבת נקייה.
אין למרוח תחליב, קרם, דיאודורנט, מייק אפ, טלק, בושם או אפטר שייב לאחר המקלחת.
בבוקר הניתוח
ניתן להמשיך לשתות נוזלים צלולים בין חצות (12:00 בלילה) ועד לשעתיים לפני זמן הגעתך המתוכנן. כמות הנוזלים שתוכל/י לשתות תלויה בגילך. יש לעקוב אחר ההוראות להלן.
- גילאי 0 עד 3: ניתן לשתות עד 4 אונקיות (120 מ”ל) של נוזלים צלולים בין חצות ועד לשעתיים לפני מועד הגעתך המתוכנן.
- גילאי 4 עד 8: ניתן לשתות עד 6 אונקיות (180 מ”ל) של נוזלים צלולים בין חצות ועד לשעתיים לפני מועד הגעתך המתוכנן.
- גילאי 9 עד 13: ניתן לשתות עד 8 אונקיות (240 מ”ל) של נוזלים צלולים בין חצות ועד לשעתיים לפני מועד הגעתך המתוכנן.
- גילאי 13 ומעלה: ניתן לשתות עד 12 אונקיות (360 מ”ל) של נוזלים צלולים בין חצות ועד לשעתיים לפני מועד הגעתך המתוכנן.
| אין לשתות דבר החל משעתיים לפני זמן ההגעה המתוכנן. זה כולל מים ונוזלים צלולים אחרים. |
עליך ליטול את תרופותיך על פי ההנחיות.
חבר בצוות הטיפול ישוחח איתך על התרופות שעליך ליטול בבוקר הניתוח. עליך ליטול אך ורק את התרופות האלה, עם לגימה של מים. בהתאם לתרופות שאתה נוטל בדרך כלל, אלה יכולות להיות כל תרופות הבוקר הרגילות שלך, חלקן או אף אחת מהן.
פרטים שחשוב לזכור
- אם את משתמשת בעדשות מגע, אנא הרכיבי את משקפיך במקומן. הרכבת עדשות מגע בעת ניתוח עלולה לפגוע בעיניך.
- אין לענוד פריטים מתכתיים. יש להסיר את כל התכשיטים, כולל פירסינג בגוף. הציוד בו נעשה שימוש במהלך הניתוח עלול לגרום לכוויות במידה והוא בא במגע עם מתכת.
- אין למרוח תחליב, קרם, דיאודורנט, מייק-אפ, טלק, בושם או אפטר שייב.
- דברי ערך יש להשאיר בבית.
- בעת המחזור חודשי (וסת), השתמשי בתחבושת היגיינית ולא בטמפון. אנו נספק לך תחתונים חד פעמיים ותחבושת הגיינית, במידת הצורך.
מה להביא
- פריט אהוב אחד, כגון שמיכה או דובון.
- 1 או 2 מכשירים אלקטרוניים ניידים, כגון סמארטפון או טאבלט. כדאי לזכור להביא את המטענים שלהם.
- כל התרופות שאת/ה נוטל/ת, כולל תרופות מרשם ותרופות ללא מרשם, תוספי תזונה, מדבקות וקרמים.
- ספירומטר ממריץ, במידה וקיים ברשותך.
- טופס ייפוי כוח רפואי והנחיות מתקדמות אחרות, במידה ומילאת טפסים שכאלה.
- מדריך זה. ייעשה בו שימוש כדי ללמוד כיצד לטפל בעצמך לאחר הניתוח.
עם הגעתך לבית החולים
בהגיעך לבית החולים השתמש במעלית B לקומה 6. בצע רישום וצ’ק אין בדלפק של חדר ההמתנה של PSC.
אנשי צוות רבים יבקשו ממך לומר ולאיית את שמך ותאריך הלידה שלך. זאת למען בטחונך. ייתכן שמטופלים בעלי אותו שם או שם דומה יעברו ניתוח באותו יום.
כאשר יגיע הזמן להחליף בגדים לקראת הניתוח, יינתנו לך כותונת של בית החולים, חלוק וגרביים נגד החלקה.
פגישה עם האחות
תיערך פגישה עם האחות לפני הניתוח. יש לעדכן את האחות לגבי מינון התרופות שנטלת לאחר חצות (12:00 בלילה) והשעה שבה נטלת אותן. בעדכון יש לכלול תרופות מרשם ותרופות ללא מרשם, מדבקות וקרמים.
אם יש לך צנתר מושתל או צנתר ורידי מרכזי (CVC), האחות תיצור גישה אליהם. אם אין לך, הרופא המרדים יחדיר צינורית תוך ורידית (IV) באחד מוורידיך בחדר הניתוח. רופא מרדים הינו רופא בעל הכשרה מיוחדת לשימוש בחומרי הרדמה במהלך ניתוח.
פגישה עם הרופא המרדים
תיערך פגישה גם עם הרופא המרדים לפני הניתוח. הרופא:
- יבדוק יחד איתך את ההסטוריה הרפואית שלך.
- ישאל האם היו לך בעיות עם הרדמה בעבר. זה כולל בחילה (תחושה שאת/ה עומד/ת להקיא) או כאבים.
- ישוחח איתך אודות נוחות וביטחון בעת הניתוח.
- ישוחח איתך על סוג ההרדמה שאת/ה עומד/ת לקבל.
- יענה על שאלותיך בנושא הרדמה.
במידה שימוקם לך צנתר תוך-צפקי
יתכן שצוות הטיפול ישוחח איתך לגבי החדרת קטטר אפידורלי או צנתר עצבי היקפי (חסימה עצבית) במהלך הניתוח. אלו הן צינוריות דקות וגמישות המעבירות תרופות החוסמות את תחושת הכאב מקבוצת עצבים. זוהי דרך נוספת לניהול הכאב לאחר הניתוח.
ההכנה לניתוח
כאשר יגיע מועד הניתוח, תוכל/י להיכנס לחדר הניתוח בהליכה או שאחד מאנשי הצוות יביא אותך לשם על מיטה. חבר בצוות חדר הניתוח יסייע לך לעבור למיטת הניתוח.
ברגע שתרגיש/י בנוח, הרופא המרדים ייתן לך תרופת הרדמה ואז תירדם/י. תקבל/י גם נוזלים דרך הצנטר המושתל, CVC או העירוי (IV) במהלך הניתוח ולאחריו.
במהלך הניתוח
לאחר שתירדם/י לחלוטין, צוות הניתוח ימקם צינורית נשימה דרך פיך לתוך קנה הנשימה שלך. צינורית זו תסייע לך לנשום. יחובר לך גם קטטר שתן (Foley) בשלפוחית השתן. קטטר זה ינקז את השתן שלך במהלך הניתוח.
לאחר סיום הניתוח, צוות הניתוח יסגור את החתכים בעור. הסגירה תתבצע באמצעות תפרים, Dermabond (דבק כירורגי), או Steri-Strips (רצועות של סרט דביק כירורגי). הם גם יכסו את התפרים בתחבושת. הצוות המטפל יאמר לך למה לצפות.
לאחר ניתוח סגירת פיום המעי הדק במסגרת הטיפול בגידולי DSRCTs
סעיף זה יסייע לך לדעת למה לצפות לאחר הניתוח. תלמד כיצד להתאושש בביטחה מהניתוח, הן בבית החולים והן בבית.
תוך כדי קריאת סעיף זה, מומלץ לרשום את השאלות שברצונך לשאול את הרופא שלך.
בחדר טיפול נמרץ ילדים (PICU), ביחידה לטיפול נמרץ (ICU) או בחדר התאוששות לאחר הרדמה (PACU)
כאשר תתעורר/י לאחר הניתוח, תימצא/י בחדר טיפול נמרץ ילדים, ביחידה לטיפול נמרץ או בחדר התאוששות לאחר הרדמה. לפני הניתוח, הצוות המטפל ישוחח איתך לגבי הדברים שאליהם יש לצפות כאשר תתעורר/י.
האחות תמשיך לעקוב אחרי חום גופך, הדופק, לחץ הדם ורמות החמצן שלך. ייתכן שעדיין תהיה/י מחובר/ת לצינור נשימה. אם לא, תקבל/י חמצן דרך צינורית דקה המונחת מתחת לאף או מסיכה המכסה את האף והפה.
תרופות להפגת כאב
מיד לאחר הניתוח תקבל/י תרופות להפגת כאב בעירוי, דרך הצנתר המושתל, ה-CVC או צינורית העירוי. יתכן שתקבל/י תרופה להפגת כאב באמצעות קטטר אפידורלי או חסימה עצבית. דווח/י לאחד מהרופאים אם את/ה מרגיש/ה שאין הקלה בכאב.
תוכל/י לשלוט בתרופות להפגת כאב על ידי שימוש בכפתור הנקרא מכשיר טיפול בכאב בשליטת המטופל (PCA). לקבלת מידע נוסף, ניתן לקרוא את Patient-Controlled Analgesia (PCA).
צינוריות ונקזים
יוחדרו לך אחד או יותר מהצינוריות והנקזים הבאים לאחר הניתוח. הצוות המטפל יאמר לך למה לצפות.
- צינור אפי-קיבתי. זהו צינור גמיש העובר דרך האף לתוך הקיבה. הוא ינקז אוויר ונוזלים מתוך הקיבה שלך.
- צינורית נשימה. זוהי צינורית גמישה העוברת דרך הפה לתוך קנה הנשימה. צינורית זו תסייע לך לנשום.
- צינורית עורקית. זוהי צינורית דקה וגמישה המוחדרת אל תוך אחד מהעורקים (כלי דם). צינורית זו משמשת למעקב אחר לחץ הדם.
- קטטר (צנתר) לניקוז שתן. זוהי צינורית דקה וגמישה המוחדרת דרך השופכה לתוך שלפוחית השתן. הקטטר יעביר את השתן משלפוחית השתן לתוך שקית ניקוז. זה יסייע לצוות הטיפול שלך לעקוב אחר כמות השתן שאת/ה מייצר/ת.
הרופאים והצוות יטפלו בצינוריות ובניקוז בזמן שהותך בבית החולים.
למרבית האנשים לא נשארים צינורות או נקזים בשלב בו הם מוכנים לעזוב את בית החולים. אם עדיין תהיה מחובר לצינוריות או לנקזים בעת עזיבתך, הרופאים ילמדו אותך כיצד לטפל בהם בבית. הם גם יוודאו שקיים ברשותך כל הציוד הנדרש.
פיזיותרפיה וריפוי בעיסוק
אנשים מסוימים זקוקים לעזרה בתזוזה, בהליכה, בביצוע הפעילויות הרגילות שלהם, או בטיפול בעצמם לאחר ניתוח. אם יש לך צורך בסיוע כזה, יתכן שיבקרו אותך פיזיותרפיסט, מרפא בעיסוק, או שניהם.
- הפיזיותרפיסט יוכל לסייע לך לזוז ולתפקד טוב יותר לאחר הניתוח. הוא יסייע לך להחזיר את הכוח, האיזון והקואורדינציה להם את/ה זקוק/ה בכדי לבצע פעולות כגון זחילה, הליכה, טיפוס במדרגות, משחק או פעילות ספורט.
- המרפא בעיסוק יכול לסייע בשיפור מיומנויות להן את/ה זקוק/ה בכדי לבצע פעילויות יומיומיות חשובות. הם יסייעו לך במידה ותתקשה/י בביצוע משימות טיפול עצמי (כגון להתלבש ולצחצח שיניים), פעילויות משחק או כישורים הדרושים לבית הספר או לעבודה.
הפיזיותרפיסט והמרפא בעיסוק ישוחחו איתך על התדירות של ביצוע פיזיותרפיה, ריפוי בעיסוק או שניהם. למידע נוסף, ניתן לקרוא את Staying Active Before and After Surgery for Pediatric Patients.
מעבר לחדרך בבית החולים
מרבית האנשים שוהים בחדר טיפול נמרץ ילדים, ביחידה לטיפול נמרץ או בחדר התאוששות לאחר הרדמה למשך 1-2 ימים. תשהה/י שם עד ש:
- צינור הנשימה והעירוי שלך יוסרו, במידה והיו כאלה.
- תהיה/י מסוגל/ת לקום מהמיטה ולהסתובב.
- תהיה/י מסוגל/ת לבצע תרגילי נשימה, כגון שימוש בספירומטר ממריץ או בשבשבת.
- הסימנים החיוניים שלך נמצאים בטווח המקובל.
ברגע שתהיה/י מוכן/ה, איש צוות ייקח אותך לחדרך בבית החולים.
בחדרך בבית החולים
משך זמן השהייה בבית החולים לאחר הניתוח תלוי בקצב התאוששותך ובתכנית הטיפול שלך. הצוות המטפל יאמר לך למה לצפות.
בעת שהותך בבית החולים, צוות הטיפול ילמד אותך כיצד לטפל בעצמך בעת החלמתך מהניתוח שעברת. קרוב לוודאי שתיפגש/י עם עובדת סוציאלית, מומחה לחיי הילד, דיאטנית תזונאית קלינית וחברים אחרים בצוות הטיפול. חברי הצוות יעבדו זה עם זה ואיתך כדי לסייע לך בהחלמה.
תוכל/י גם לסייע לעצמך להחלים מהר יותר על ידי ביצוע הפעולות הבאות:
- להתחיל לנוע ולהסתובב מוקדם ככל האפשר. ככל שתקום/י מהר יותר מהמיטה ותתחיל/י ללכת, כך תוכל/י לחזור לפעילויות הרגילות שלך מהר יותר.
- לאמן את הריאות. עשה/י שימוש בספירומטר או בשבשבת כדי לסייע לריאותיך להתרחב במלואן. פעולה זו עשויה למנוע דלקת ריאות.
- ביצוע פעילות גופנית. הפיזיותרפיסט והמרפא בעיסוק ילמדו אותך פעילויות ותרגילים שיסייעו לך להתחזק.
ניתן להשתמש ברשימת המטרות לביצוע ב-MyMSK לקראת שחרורך כדי לעקוב אחר ההתקדמות שלך בזמן ההחלמה. לקבלת מידע נוסף, ניתן לקרוא את Frequently Asked Questions About the Goals to Discharge Checklist.
ניהול הכאב
יהיו לך כאבים לאחר הניתוח. ספקי שירותי הרפואה ייבנו עבורך תוכנית לניהול כאב כך שתוכל/י להרגיש בנוח ככל האפשר.
- תקבל/י תרופות אופיואידיות להפגת כאב (הנקראות גם תרופות נרקוטיות) למשך זמן קצר לטיפול בכאבים הנגרמים כתוצאה מהניתוח. תקבל/י את המינון הנמוך ביותר ותיטול/י אותן לפרק הזמן הקצר ביותר הנדרש.
- תקבל/י גם מספר סוגים אחרים של תרופות להפגת כאב בכדי לוודא שאת/ה מרגיש/ה בנוח, וכך תוכל/י ליטול פחות מהתרופות האופיואידיות.
- יתכן שתקבל/י תרופה להפגת כאב באמצעות הקטטר האפידורלי או החסימה העצבית.
צוות הכאב והטיפול הפליאטיבי בילדים (במידה שאת/ה מתחת לגיל 18) או צוות ההרדמה (במידה שאת/ה מעל לגיל 18) והרופא המרדים שלך ישוחחו איתך אודות תכנית ניהול הכאב ויענו על שאלותיך.
ספקי שרותי הרפואה שלך יבקרו אותך מדי יום. הם ישאלו לגבי הכאב שלך ויוודאו שהכאב נמצא תחת שליטה ככל הניתן. אם יש לך כאבים ספר/י על כך לאחד מרופאיך. חשוב שהכאבים יהיו תחת שליטה כך שתוכל/י לבצע את תרגילי הנשימה ולהסתובב. שליטה בכאב תאפשר לך להחלים בצורה טובה יותר.
תקבל/י מרשם לתרופות להפגת כאב בבליעה לפני עזיבתך את בית החולים. שוחח/י עם ספק שירותי הרפואה שלך לגבי תופעות לוואי אפשריות ומתי יהיה באפשרותך לעבור לתרופות להפגת כאב ללא מרשם. הבא/י את תרופות המרשם להפגת כאב לביקור ההמשך במרפאה.
ניהול כאב באמצעות רפואה אינטגרטיבית
המומחים שלנו לרפואה אינטגרטיבית יכולים לתמוך בך אם את/ה סובל/ת מכאבים לאחר הניתוח. אנו יכולים לסייע לך לתרגל מיינדפולנס ומדיטציה באמצעות תרגילי נשימה, תנועה מודעת ושימוש בדמיון מודרך. טכניקות עיסוי ותרפיה במוזיקה עשויות לספק הקלה. תחושה של שמחה והנאה באמצעות ריקוד עשויה לשנות את מצב הרוח ולהסיט את הפוקוס מהכאב.
אם את/ה מעוניין/ת לנהל את הכאב באמצעות רפואה אינטגרטיבית, בקש/י מחבר מהצוות המטפל לקבוע עבורך ייעוץ של הרפואה האינטגרטיבית.
תנועה והליכה
תנועה והליכה יסייעו לצמצם את הסיכון להיווצרות קרישי דם ודלקת ריאות. רצוי גם להתחיל לשחרר גזים ולוודא יציאות מעיים (צואה) תקינות. לפני שחרורך מבית החולים יהיה צורך לוודא שביכולתך לבצע יציאות מעיים.
תוכל/י לנוע על ידי הליכה לכיור או לחדר האמבטיה או סביב המחלקה. האחות, הפיזיותרפיסט או המרפא בעיסוק יסייעו לך לנוע, במידת הצורך. קיימים גם טיפולי תנועה מודעים, כגון טיפול בריקוד, טאי צ’י ויוגה. אם את/ה מעוניין/ת בטיפול בתנועה מודעת, בקש מחבר הצוות המטפל להסדיר ייעוץ עם הרפואה האינטגרטיבית.
לקבלת מידע נוסף לגבי האופן בו הליכה לאחר ניתוח יכולה לסייע לך בהחלמה, ניתן לקרוא את Frequently Asked Questions About Walking After Your Surgery.
אמן/י את ריאותיך
חשוב להפעיל את הריאות כך שיוכלו להתרחב באופן מלא. פעולה זו עשויה למנוע היווצרות של דלקת ריאות.
- עשה/י שימוש בספירומטר או בשבשבת 10 דקות בכל שעה מהשעות בהן את/ה ער/ה. לקבלת מידע נוסף, ניתן לקרוא את How To Use Your Incentive Spirometer.
- תרגל שיעול ונשימה עמוקה. חבר מהצוות המטפל ינחה אותך כיצד לעשות זאת. כדאי לבצע תרגילים אלה זמן קצר לאחר נטילת התרופות נגד כאבים. החזקת הכרית מעל לחתך בזמן שאת/ה מבצע/ת תרגילים אלה עשויה אף היא לסייע.
אחד מספקי הרפואה האינטגרטיבית של MSK יכול גם הוא לסייע לך בתרגול הריאות על ידי הנחייה באמצעות טכניקות של נשימה או מדיטציה.
שתיה ואכילה
לא תוכל/י לאכול ולשתות דבר במשך מספר ימים אחרי הניתוח. תקבל/י את כל הנוזלים והחומרים המזינים הדרושים באמצעות צינורית העירוי.
צוות הניתוח יאמר לך מתי תוכל/י להתחיל לאכול ולשתות. בתחילה תשת/י רק נוזלים. לאחר מכן, תתחיל/י בהדרגה לאכול אוכל מוצק, ככל שתוכל/י להכיל יותר מזון.
ברגע שתתחיל/י לאכול מזון מוצק יותר, תזונאית האשפוז ב- MSK Kids תיפגש איתך. היא תשוחח איתך על מזונות שיש לכלול בתזונתך לאחר הניתוח. רצוי לבחור מזונות עתירי חלבון כך שגופך יקבל את החומרים המזינים הדרושים לו כדי להחלים בצורה הטובה ביותר לאחר הניתוח.
ניהול השינוי בתנועות המעי
החלחולת מהווה מיכל אחסון לצואה. עברת ניתוח להסרת חלק ממנה, כך שכעת המיכל הזה קטן יותר. ייתכן שיהיו לך הרבה תנועות מעיים קטנות מכיוון שהחלחולת לא יכולה להחזיק כמות כה גדולה של צואה. עם הזמן, החלחולת שלך תימתח ותוכל להחזיק כמות גדולה יותר. תהליך זה עשוי להימשך מספר חודשים עד שנים.
במהלך השבועות הראשונים לאחר הניתוח ייתכן שיהיו לך יציאות מעיים רבות. הסיבה לכך היא שהחלק התחתון של המעי הגס לא היה בשימוש במשך זמן מה. ייקח זמן עד שגופך יחזור לעצמו.
לאחר הניתוח, תנועות המעיים שלך עשויות:
- להיות תכופות יותר.
- להתרחש מספר פעמים בשעה, מספר פעמים בשבוע.
- להתרחש כל יומיים.
- לתת לך תחושה שלא התרוקנת לחלוטין. לאחר יציאות, את/ה עדיין עשוי/ה להרגיש צורך להתרוקן.
כמו כן, את/ה עדיין עשוי/ה:
- להרגיש תחושת דחיפות חזקה לבצע פעולת מעיים.
- להתקשות להבחין בין הצורך ביציאת מעיים לבין שחרור גזים.
מקלחת
יש לשטוף את הפנים, לצחצח שיניים ולהחליף פיג’מה מידי יום. בקש/י את עזרת אחד מאנשי הצוות במידת הצורך.
תוכל/י להתקלח עם סיוע 48 שעות (יומיים) לאחר הסרת הצינורית או הנקז האחרונים.
קבלת כימותרפיה
אם את/ה מקבל/ת כימותרפיה כחלק מהטיפול בסרטן, ייתכן שתקבל/י טיפול כימותרפי בזמן שהותך בבית החולים. הצוות המטפל ישוחח איתך ויסביר לך למה לצפות.
אם צוות הטיפול הקרוב יותר לביתך ינהל את הטיפול הכימותרפי, צוות הטיפול ב-MSK יעבוד יחד איתו לשם תכנון וניהול הטיפול.
השחרור מבית החולים
החתך כבר יתחיל להחלים בשלב בו תהיה/י מוכן/ה לעזוב את בית החולים. לפני עזיבתך את בית החולים, בדוק/י את החתך יחד עם המטפל שלך ואחד מהרופאים המטפלים. הידיעה של כיצד נראה החתך תסייע לך להבחין בשינויים מאוחר יותר.
לפני שחרורך הרופא המטפל ייתן לך מכתב שחרור ומרשמים לתרופות. תקבלי גם העתק כתוב של הנחיות שחרור. אחד מהרופאים המטפלים יעבור יחד איתך על הנחיות אלה לפני עזיבתך.
בבית
מילוי טופס המעקב אחר ההתאוששות
ברצוננו לדעת כיצד אתה מרגיש לאחר עיזבתך את בית החולים. כדי לסייע לנו בטיפול בך, אנו נשלח שאלות לחשבון MSK MyChart שלך. אנו נשלח אותן בכל יום למשך 10 ימים לאחר עזיבתך את בית החולים. שאלות אלה נקראות טופס מעקב אחר תהליך ההתאוששות.
עליך למלא את טופס המעקב אחר תהליך ההתאוששות מדי יום לפני חצות (12:00 בלילה). מילוי הטופס אורך רק 2-3 דקות. תשובותיך לשאלות אלה יסייעו לנו להבין איך את/ה מרגיש/ה ולמה את/ה זקוק/ה.
בהתבסס על תשובותיך, אנו עשויים לפנות אליך לקבלת מידע נוסף. מעת לעת, ייתכן שנבקש ממך להתקשר למשרד הרופא המנתח. באפשרותך תמיד להתקשר למשרד הרופא המנתח במידה ויש לך שאלות.
למידע נוסף, קרא את Common Questions About MSK's Recovery Tracker.
ניהול הכאב
אנשים חווים כאב או חוסר נוחות למשך פרקי זמן משתנים. ייתכן שעדיין תסבול/י מכאב כלשהו בעת חזרתך הביתה וכנראה שתצטרך/י ליטול תרופות להפגת כאב. יש אנשים החווים כאב, לחץ או כאבי שרירים סביב החתך למשך 2-1 חודשים. אין פירוש הדבר שמשהו אינו תקין.
יש לעקוב אחר ההנחיות להלן כדי לסייע בניהול הכאב בבית.
- עליך ליטול את תרופותיך לפי ההנחיות ועל פי הצורך.
- יש ליצור קשר עם הרופא המטפל במידה והתרופות שנרשמו אינן מקלות על הכאב.
- אין לנהוג או לשתות אלכוהול בעת נטילת תרופות מרשם לכאב. תרופות מרשם מסויימות להפגת כאב עלולות לגרום לישנוניות (נמנום). אלכוהול עשוי להחמיר את הנמנום.
-
ככל שהחתך מחלים, כך יפחתו גם הכאב וגם ההזדקקות לתרופות להפגת כאב. משכך כאבים ללא מרשם יוכל לסייע במקרה של כאבים ואי נוחות. אצטמינופן (®Tylenol) ואיבופרופן (Advil או Motrin) הינם דוגמאות לתרופות לשיכוך כאבים ללא מרשם.
- יש לעקוב אחר הוראות הרופא בנוגע להפסקה של נטילת התרופות במרשם להפגת כאב.
- אין להגזים בנטילת תרופה מכל סוג שהוא. יש לפעול על פי ההוראות שעל תווית התרופות או על פי הוראות הרופא המטפל.
- יש לקרוא את התוויות על גבי כל התרופות שאת/ה נוטל/ת. הדבר חשוב במיוחד במקרה של נטילת אצטמינופן. אצטמינופן הוא מרכיב נפוץ בתרופות ללא מרשם רופא. נטילה מוגזמת עלולה לפגוע בכבד. אין ליטול יותר מתרופה אחת המכילה אצטמינופן מבלי לשוחח עם חבר בצוות המטפל.
- תרופות להפגת כאב אמורות לסייע לך לחזור לפעילות רגילה. יש ליטול כמות מספיקה של תרופות שיאפשרו לך לבצע את הפעילויות או התרגילים שלך בנוחות. יתכן שהכאב יתגבר מעט ברגע שתתחיל/י להיות פעיל/ה יותר.
- יש לעקוב אחר זמני נטילת התרופות להפגת כאב. הן פועלות בצורה הטובה ביותר 45-30 דקות לאחר נטילתן. נטילת התרופות כשהכאב רק מתחיל עדיפה מאשר להמתין שהכאב יחמיר.
תרופות מסויימות להפגת כאב, כגון אופיואידים, עלולות לגרום לעצירות. עצירות פירושה שיש פחות תנועות מעיים מהרגיל, או שיש קושי ביציאות, או שניהם.
מניעת עצירות וניהולה
שוחח/י עם הרופא לגבי הדרכים למניעת עצירות ולניהולה. ניתן גם לעקוב אחרי ההנחיות שלהלן.
- השתדל/י ללכת לשירותים בכל יום באותו זמן. גופך יתרגל ללכת בזמן הזה. אך אם את/ה מרגיש/ה דחף להתפנות, אל תדחה/י זאת.
- נסה/י להשתמש בשירותים 5 עד 15 דקות לאחר הארוחות. זמן טוב להתפנות הוא אחרי ארוחת הבוקר. זה הזמן בו הרפלקסים במעי הגס הם החזקים ביותר.
- בצע/י פעילות גופנית, במידת האפשר.
-
שוחח/י עם הדיאטנית התזונאית הקלינית אודות כמות הנוזלים שעליך לשתות מידי יום. יש לשאוף להגיע לכמות המומלצת של נוזלים מדי יום.
- בחר/י נוזלים כגון מים, מיצים (כגון שזיפים מיובשים, ענבים, או מיץ אגסים), מרקים ושייקים של גלידה.
- הימנע/י מנוזלים המכילים קפאין (כגון קפה ומשקאות תוססים). קפאין עלול להוציא נוזלים מהגוף.
- שוחח/י עם הדיאטנית התזונאית הקלינית אודות כמות הסיבים שעליך לצרוך מידי יום. הכן/י תוכנית להגברה הדרגתית של כמות הסיבים בתזונתך.
- קיימות גם תרופות ללא מרשם וגם תרופות במרשם לטיפול בעצירות. יש לבדוק עם ספק שירותי הרפואה לפני השימוש בתרופות למניעת עצירות. זה חשוב ביותר, במיוחד אם עברת אוסטומיה או ניתוח מעיים.
יש ליצור קשר עם ספק שירותי הבריאות שלך במידה ואין לך יציאות במשך יומיים.
ניהול של שינויים אחרים בתנועות המעי
יש לספר לרופא אם יש לך יציאות רבות. הוא עשוי לרשום תרופות להאטת פעולת המעיים. זה עשוי לסייע לתחושת הצורך להתפנות באופן מיידי. תרופות עשויות גם לסייע בהפחתת כמות היציאות. הרופא יאמר לך כמה ליטול ובאיזו תדירות ליטול אותן.
הטיפול בחתך
אם הנקז הוסר ממש לפני שחרורך מבית החולים, ייתכן שהאזור יהיה מכוסה בתחבושת. ניתן להסיר את התחבושת לאחר 24-48 שעות (1-2 ימים). יש לעקוב אחר הוראות הרופא.
יש להתקשר למשרד הרופא המטפל אם:
- העור סביב החתך אדום מאוד.
- העור סביב החתך נעשה אדום יותר.
- את/ה רואה הפרשה שנראית כמו מוגלה (סמיכה וחלבית).
- החתך מדיף ריח רע.
מקלחת או רחצה
ניתן להמשיך בשגרת הרחצה הרגילה שלך, אלא אם כן השתחררת עם נקז. אם השתחררת עם נקז, אין להתקלח עד להסרתו על ידי צוות הטיפול.
אין לטבול את החתך במים (כגון באמבטיה או בבריכת שחיה) למשך 14 יום לאחר הניתוח.
שתיה ואכילה
תזונאית דיאטנית קלינית של MSK Kids תסייע לך לנהל את משטר התזונה שלך לאחר שחרורך מבית החולים. היא תשוחח איתך על מזונות בתזונתך כדי לסייע לך להחלים לאחר הניתוח, לעלות במשקל, או שניהם. אם את/ה מקבל/ת הזנה מצינורית בבית, היא תשוחח איתך אודות לוח הזמנים וקצב ההזנה.
יש ליצור קשר עם הרופא המטפל במידה והתיאבון שלך לא חוזר לקדמותו לאחר מספר ימים או אם את/ה מתחיל/ה להקיא.
פעילות גופנית וכושר
תוכל/י לחזור לבצע את רוב הפעילויות הרגילות שלך כבר בהגיעך הביתה. יש להימנע מספורט מגע ומאומץ במיוחד למשך כ-6 שבועות לאחר הניתוח. זהו בערך פרק הזמן שלוקח לחתך להבריא.
חזרה לבית הספר או לעבודה
תוכל/י לחזור לבית הספר או לעבודה ברגע שתרגיש/י שאת/ה מוכן/ה לכך.
נסיעות
רוב האנשים אינם זקוקים להנחיות מיוחדות בנוגע לנסיעות. זה בסדר לטוס.
פגישת המעקב
משרד הרופא המנתח עשוי לקבוע את פגישת המעקב שלך לפני שחרורך מבית החולים. או שהם עשויים להתקשר אליך לקביעת פגישה בהגיעך הביתה. פגישת המעקב שלך יכולה להתבצע באופן אישי פנים אל פנים או באמצעות וידאו (telemedicine).
מתי יש ליצור קשר עם הרופא המטפל
יש ליצור קשר עם הרופא המטפל במקרה ש:
- החתך מתחיל להאדים.
- האדמומיות סביב החתך מחמירה.
- נוזל מופרש מהחתך.
- האזור שמסביב לחתך מתחיל להתנפח.
- הנפיחות מסביב לחתך מחמירה.
- את/ה חווה אובדן תיאבון (חוסר רצון לאכול).
- את/ה מקיא.
- יש לך יציאות רבות.
- אם יש לך שאלות או חששות.
פרטי יצירת קשר
בכל שאלה או בעיה פנה אל איש הצוות הרפואי המטפל בך. חבר בצוות הטיפול יענה על שאלותיך בימים שני עד שישי, בין השעות 9:00 ל-17:00. מחוץ למסגרת זמן זו, ניתן להשאיר הודעה, או לשוחח עם ספק אחר ב-MSK. תמיד ישנם רופא או אחות בתורנות.
אם אינך בטוח/ה כיצד להשיג את ספק שירותי הרפואה שלך, יש להתקשר למספר 212-639-2000.
שירותי תמיכה
בסעיף זה מפורטים שירותי התמיכה. אלה יכולים לסייע לך להתכונן לניתוח ולהתאושש לאחריו.
תוך כדי קריאת סעיף זה, מומלץ לרשום את השאלות שברצונך לשאול את הרופא שלך.
שירותי התמיכה של MSK
משרד קבלה
212-639-7606
אנא צור קשר אם יש לך שאלות בנוגע לאשפוז בבית החולים, כגון בקשה לחדר פרטי.
מחלקת הרדמה
212-639-6840
אנא צור קשר אם יש לך שאלות אודות תהליך ההרדמה.
חדר תרומת דם
212-639-7643
אנא צור קשר לקבלת מידע במידה שאתה מעוניין במתן תרומת דם או טסיות.
Bobst International Center
www.msk.org/international
888-675-7722
אנו מקבלים בברכה מטופלים מכל רחבי העולם, ומציעים מגוון שירותים לעזרה. אם הינך מטופל בינלאומי, אנא התקשר לעזרה בתיאום הטיפול.
מרכז הייעוץ
www.msk.org/counseling
646-888-0200
אנשים רבים מוצאים שהייעוץ מסייע להם מאוד. מרכז הייעוץ שלנו מספק שירותי ייעוץ ליחידים, זוגות, משפחות וקבוצות. יש באפשרותנו גם לרשום תרופות לסיוע במקרים של חרדה או דיכאון. בקש/י הפנייה מאחד מחברי צוות הטיפול שלך, או התקשר/י למספר שלמעלה כדי לקבוע פגישה.
Food Pantry Program
646-888-8055
אנו מספקים מזון לאנשים הזקוקים לכך במהלך טיפולי הסרטן. שוחח עם חבר בצוות הטיפול שלך, או התקשר למספר שלמעלה כדי לקבל מידע נוסף.
שירותי רפואה אינטגרטיבית ורווחה כללית
www.msk.org/integrativemedicine
אנו מציעים שירותי רפואה אינטגרטיבית ורווחה כללית הכוללים טיפולים רבים כהשלמה (בשילוב עם) לטיפול רפואי מסורתי. לדוגמה, אנו מציעים טיפול במוזיקה, טיפולי גוף/נפש, טיפול במחול ותנועה, יוגה וטיפול במגע. לקביעת פגישה עבור שירותים אלה, יש להתקשר למספר 646-449-1010.
ניתן גם לקבוע פגישת ייעוץ עם רופא במסגרת שירותי הרפואה האינטגרטיבית והרווחה הכללית. הרופא יעבוד איתך יחד כדי לבנות תוכנית לאורח חיים בריא ולניהול תופעות הלוואי. לקביעת פגישת ייעוץ, יש להתקשר למספר 646-608-8550.
ספריית MSK
library.mskcc.org
באפשרותך לבקר באתר הספריה שלנו או לשלוח דוא”ל לכתובת [email protected] כדי לשוחח עם צוות הספריה. הצוות יוכל לסייע לך למצוא מידע נוסף על סוג הסרטן המסויים שלך. באפשרותך גם לבקר במדריך משאבי החינוך למטופלים של הספריה.
שירותי תזונה
www.msk.org/nutrition
212-639-7312
שירותי התזונה שלנו כוללים ייעוץ תזונתי בליווי של תזונאית קלינית. התזונאית הקלינית תדבר איתך על הרגלי האכילה שלך. היא תוכל גם לייעץ לגבי אכילה במהלך ולאחר הטיפול. בקש/י הפנייה מאחד מחברי צוות הטיפול שלך, או התקשר/י למספר שלמעלה כדי לקבוע פגישה.
חינוך למטופלים ולקהילה
www.msk.org/pe
בקר באתר האינטרנט החינוכי למטופלים ולקהילה כדי לחפש מקורות מידע חינוכיים, סרטונים ותוכניות מקוונות.
חיוב מטופלים
646-227-3378
התקשר למחלקה לחיוב מטופלים בכל שאלה בנוגע לאישור מראש מול חברת הביטוח שלך. זה מכונה אישור מראש.
משרד נציג המטופלים
212-639-7202
אנא התקשר אם יש לך שאלות בנוגע לטופס ייפוי כוח בריאותי או אם יש לך דאגות או חששות בנוגע לטיפול.
איש הקשר לשירותי סיעוד פריאופרטיביים
212-639-5935
ניתן להתקשר אם יש לך שאלות לגבי מדיניות MSK בנוגע לשחרור מידע במהלך הניתוח שלך.
שירות אחיות ומלווים פרטיים
646-357-9272
באפשרותך לבקש שירות אחיות או מלווים פרטיים לטיפול בך בעת שהותך בבית החולים או בבית. התקשר לקבלת מידע נוסף.
שירותי שיקום
www.msk.org/rehabilitation
סרטן וטיפולים בסרטן עלולים לגרום לתחושת חולשה, נוקשות או מתח בגוף. חלק מהטיפולים עלולים לגרום לבצקת לימפית (נפיחות). הפיזיאטרים (רופאים המתמחים בשיקום), המרפאים בעיסוק והפיזיותרפיסטים שלנו יכולים לעזור לך לשוב לפעילויות הרגילות שלך.
- רופאים המתמחים בשיקום מאבחנים ומטפלים בבעיות המשפיעות על דרך התנועה ואופן הפעילות שלך. הם יכולים לתכנן ולסייע לך לתאם את תוכנית טיפולי השיקום שלך, בין אם ב-MSK ובין אם במיקום אחר הקרוב יותר לביתך. ניתן להתקשר למחלקה לרפואת שיקום (פיזיאטריה) בטלפון 646-888-1929 לקבלת מידע נוסף.
- מרפאים בעיסוק יוכלו לסייע לך במידה ואתה מתקשה בביצוע פעילויות יומיומיות. לדוגמה, הם יוכלו להמליץ לך על כלים שיכולים להקל על מטלות יומיומיות. פיזיותרפיסטים יוכלו ללמד אותך תרגילים שיעזרו לך להתחזק ולשפר את הגמישות. ניתן להתקשר למחלקה לטיפולי שיקום (פיזיאטריה) בטלפון 646-888-1900 לקבלת מידע נוסף.
מקורות מידע עבור תוכנית Resources for Life after Cancer (RLAC)
646-888-8106
ב-MSK, הדאגה לרווחתך אינה מסתיימת לאחר הטיפול שלך. תוכנית RLAC מיועדת למטופלים שסיימו את הטיפול ולבני משפחותיהם.
תוכנית זו מציעה שירותים רבים. אנו מציעים ימי עיון, סדנאות, קבוצות תמיכה, וייעוץ לחיים שלאחר הטיפול. נוכל גם לסייע בנושאים ביטוחיים ובנושאי תעסוקה.
תוכניות לבריאות מינית
סרטן וטיפולים בסרטן יכולים להשפיע על הבריאות המינית שלך, על הפוריות שלך או על שתיהן. התוכניות לבריאות מינית של MSK יכולות לסייע לך לפני, במהלך או לאחר הטיפול שלך.
- התכנית לרפואה מינית לנשים ובריאות האישה עשויה לסייע עם בעיות בבריאות המינית, כגון הקדמת גיל המעבר או בעיות פוריות. ניתן לבקש הפנייה מאחד מחברי צוות הטיפול, או להתקשר למספר 646-888-5076 כדי לקבל מידע נוסף.
- התכנית לרפואה מינית ורפואת מערכת הרבייה לגברים עשויה לסייע בבעיות בבריאות המינית, כגון הפרעות זיקפה (ED). ניתן לבקש הפנייה מאחד מחברי צוות הטיפול, או להתקשר למספר 646-888-6024 כדי לקבל מידע נוסף.
עבודה סוציאלית
www.msk.org/socialwork
212-639-7020
עובדים סוציאליים מסייעים למטופלים, למשפחותיהם ולחבריהם להתמודד עם נושאים הנפוצים בקרב חולי סרטן. הם מספקים קבוצות ייעוץ ותמיכה פרטניות לאורך כל הטיפול. הם יכולים לסייע לך לתקשר עם ילדים ועם בני משפחה אחרים.
העובדים הסוציאליים שלנו יכולים גם לסייע בהפניה לסוכנויות ותוכניות קהילתיות. אם אתה מתקשה לשלם את החשבונות שלך, תוכל גם לקבל מהם מידע לגבי משאבים כספיים. התקשר למספר שלמעלה כדי לקבל מידע נוסף.
טיפול רוחני
212-639-5982
אנשי הדת (יועצים רוחניים) שלנו זמינים לצורך האזנה, סיוע בתמיכה בבני משפחה ותפילה. באפשרותם ליצור קשר עם קבוצות קהילה או אמונה, או פשוט להוות בני לוויה ונוכחות רוחנית מנחמת. באפשרותו של כל אחד לבקש תמיכה רוחנית. אינך חייב/ת להשתייך לקבוצה דתית מסוימת (חיבור לדת).
הקפלה הבין-דתית של MSK ממוקמת ליד הלובי הראשי של בית החולים. היא פתוחה 24 שעות ביממה. במקרה חירום, יש להתקשר לטלפון 212-639-2000. בקש/י לשוחח עם איש הדת התורן.
Tobacco Treatment Program
www.msk.org/tobacco
212-610-0507
אם ברצונך להפסיק לעשן, ל-MSK יש מומחים שיכולים לסייע בכך. התקשר לקבלת מידע נוסף.
תוכניות וירטואליות
www.msk.org/vp
אנו מציעים חינוך מקוון ותמיכה לחולים ולמטפליהם. תוכניות אלה הינן מפגשים חיים בהם ניתן לדבר או רק להקשיב. ניתן ללמוד על האבחנה שקיבלת, למה לצפות במהלך הטיפול וכיצד להתכונן לטיפול בסרטן.
המפגשים הינם פרטיים, חינמיים ומובלים על ידי צוות מומחים. בקרו באתר שלנו לקבלת מידע נוסף אודות התוכניות הווירטואליות או כדי להירשם.
שירותי תמיכה חיצוניים
Access-A-Ride
web.mta.info/nyct/paratran/guide.htm
877-337-2017
בעיר ניו יורק, רשות התחבורה העירונית (MTA) מציעה שירות נסיעה משותפת, מדלת לדלת, עבור אנשים עם מוגבלויות שאין באפשרותם לנסוע באוטובוס או ברכבת התחתית.
Air Charity Network
www.aircharitynetwork.org
877-621-7177
מספקים שירותי הסעות למרכזי טיפול.
האגודה האמריקאית לסרטן (ACS)
www.cancer.org
800-ACS-2345 (800-227-2345)
מציעים מגוון שירותים ומידע, הכוללים את Hope Lodge, מקום שבו מטופלים ומטפלים יכולים לשהות בחינם בזמן טיפולי הסרטן שלהם.
Cancer and Careers
www.cancerandcareers.org
646-929-8032
מקור מידע לשם חינוך, מתן כלים ועריכת אירועים לעובדים החולים בסרטן.
CancerCare
www.cancercare.org
800-813-4673
השדרה השביעית 275 (בין רחובות מערב 25 ו-26)
ניו יורק, ניו יורק 10001
מספקים שירותי יעוץ, קבוצות תמיכה, סדנאות למידה, פרסומים ועזרה כלכלית.
Cancer Support Community
www.cancersupportcommunity.org
מספקים תמיכה וחינוך לאנשים שנפגעו מסרטן.
Caregiver Action Network
www.caregiveraction.org
800-896-3650
מספקים חינוך ותמיכה עבור אנשים המטפלים ביקיריהם הסובלים ממחלה כרונית או מוגבלות.
Corporate Angel Network
www.corpangelnetwork.org
866-328-1313
מציעים טיסות בחינם לטיפולים בכל רחבי הארץ תוך שימוש במושבים פנויים במטוסי חברה.
Good Days
www.mygooddays.org
877-968-7233
מציעים עזרה כלכלית בתשלומים שיתופיים (copayment) במהלך הטיפול. על המטופלים להיות בעלי ביטוח רפואי, לעמוד בקריטריוני ההכנסה, ולהיות בעלי מרשמים לתרופות הנמצאות במסגרת סל הבריאות של Good Days.
Healthwell Foundation
www.healthwellfoundation.org
800-675-8416
מספקים עזרה כלכלית לכיסוי תשלום שיתופי (copayment), פרמיות של שירותי רפואה ותשלומי השתתפות עצמית (deductibles) עבור תרופות וטיפולים מסוימים.
Joe’s House
www.joeshouse.org
877-563-7468
מספקים רשימת מקומות לשהייה הסמוכים למרכזי טיפול עבור אנשים החולים בסרטן ומשפחותיהם.
LGBT Cancer Project
www.lgbtcancer.com
מספקים תמיכה והגנה משפטית עבור קהילת הלהט”ב, כולל קבוצות תמיכה מקוונות ומאגרי מידע של מחקרים קליניים הידידותיים לקהילת הלהט”ב.
LIVESTRONG Fertility
www.livestrong.org/fertility
855-744-7777
מספקים מידע אודות רבייה ותמיכה למטופלים ולמחלימים מסרטן, שבטיפולים הרפואיים שעברו קיים סיכון הקשור לאי פוריות.
Look Good Feel Better Program
www.lookgoodfeelbetter.org
800-395-LOOK (800-395-5665)
תוכנית זו מציעה סדנאות בהן ניתן ללמוד דברים שאפשר לעשות כדי להרגיש טוב יותר לגבי המראה שלך. למידע נוסף או להרשמה לסדנה, נא להתקשר למספר שלעיל או לבקר באתר התוכנית.
National Cancer Institute
www.cancer.gov
800-4-CANCER (800-422-6237)
National Council on Aging (NCOA)
www.benefitscheckup.org
מספקת מידע ומשאבים עבור בני הגיל השלישי. מציעה את BenefitsCheckUp®, כלי חינמי מקוון שמחבר אותך לתוכניות סיוע בנושא מרשמים, כולל תוכנית Extra Help של Medicare.
National LGBT Cancer Network
www.cancer-network.org
מספקים חינוך, הדרכה וסיוע משפטי עבור להט”בים שהחלימו מסרטן וכאלה הנמצאים בסיכון.
Needy Meds
www.needymeds.org
מספקים רשימה של תוכניות סיוע למטופלים עבור מותגי תרופות ותרופות גנריות.
NYRx
www.health.ny.gov/health_care/medicaid/program/pharmacy.htm
מספקים הטבות מרשם לעובדים זכאים ולגמלאים של המגזר הציבורי במדינת ניו יורק.
Patient Access Network (PAN) Foundation
www.panfoundation.org
866-316-7263
מספקים סיוע בתשלומים שיתופיים (copayments) עבור מטופלים עם ביטוח.
Patient Advocate Foundation
www.patientadvocate.org
800-532-5274
מספקים גישה לטיפולים, סיוע כלכלי, סיוע ביטוחי, סיוע בשימור עבודה וגישה למדריך המשאבים הלאומי של תתי המבוטחים.
Red Door Community (לשעבר Gilda’s Club)
www.reddoorcommunity.org
212-647-9700
מקום שבו אנשים החיים עם סרטן יוכלו למצוא תמיכה חברתית ורגשית באמצעות נטוורקינג, סדנאות, הרצאות ופעילויות חברתיות.
RxHope
www.rxhope.com
877-267-0517
מספקים סיוע בהשגת תרופות לאנשים שידם אינה משגת.
Triage Cancer
www.triagecancer.org
מספקת מידע ומשאבים בנושאים משפטיים, רפואיים ופיננסיים עבור מטופלי סרטן ומטפליהם.
מקורות חינוכיים
סעיף זה מפרט את המשאבים החינוכייים המוזכרים במדריך זה. אלה יסייעו לך להתכונן לניתוח ולהתאושש לאחריו.
תוך כדי קריאת מקורות מידע אלה, מומלץ לרשום את השאלות שברצונך לשאול את הרופא שלך.
- A Guide for Caregivers
- Common Questions About MSK's Recovery Tracker
- Advance Care Planning for People With Cancer and Their Loved Ones
- Frequently Asked Questions About the Goals to Discharge Checklist
- Frequently Asked Questions About Walking After Your Surgery
- Herbal Remedies and Cancer Treatment
- How to Be a Health Care Agent
- How To Check if a Medicine or Supplement Has Aspirin, Other NSAIDs, Vitamin E, or Fish Oil
- כיצד לבצע הכנת מעיים לפני הניתוח ב-MSK Kids
- How To Use Your Incentive Spirometer
- Information for Family and Friends for the Day of Surgery
- Patient-Controlled Analgesia (PCA)
- Staying Active Before and After Surgery for Pediatric Patients


