Sobre sua cirurgia de próstata
Este guia ajudará na preparação de sua cirurgia de próstata no MSK. Também ajudará a entender o que esperar durante a recuperação.
Use-o como fonte de informação nos dias que antecedem a sua cirurgia. Traga-o com você no dia da cirurgia. Você e sua equipe de cuidados vão usá-lo à medida que você aprender mais sobre sua recuperação.
Sobre sua cirurgia de próstata
Sobre sua próstata
A próstata é uma glândula em forma de noz localizada abaixo da bexiga e acima do reto (consulte a Imagem 1). Ela envolve a uretra, que é o tubo que transporta a urina para fora do corpo). Sua próstata trabalha com outras glândulas do seu corpo para produzir sêmen.
As vesículas seminais são as pequenas glândulas próximas à próstata que produzem o fluido no sêmen (veja a Figura 1).
Os linfonodos são pequenas estruturas em forma de feijão encontradas em todo o corpo. Eles produzem e armazenam células que combatem a infecção.

Sobre sua cirurgia de próstata
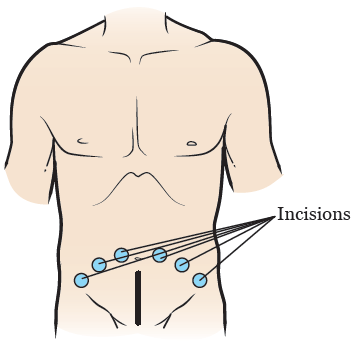
A cirurgia para remoção da próstata é chamada de prostatectomia. Ela pode ser feita utilizando técnicas diferentes. Seu cirurgião conversará com você sobre qual é a opção certa para o seu caso. Dependendo do tipo de cirurgia a ser feita, o cirurgião fará várias pequenas incisões (cortes cirúrgicos).
Prostatectomia radical laparoscópica ou robótica
A prostatectomia radical é uma cirurgia para remover toda a próstata e as vesículas seminais. É a técnica mais comum usada para a remoção da próstata. O cirurgião também pode remover alguns linfonodos da sua pélvis. Isso é feito para verificar se as células cancerosas se espalharam da próstata para outras partes do corpo.
Durante uma prostatectomia radical laparoscópica ou robótica, seu cirurgião fará várias pequenas incisões em seu abdômen (barriga) (consulte a Imagem 2). Ele vai inserir um laparoscópio em uma das incisões e usar gás para expandir seu abdômen. O laparoscópio é um instrumento semelhante a um tubo com uma câmera.
O cirurgião inserirá instrumentos cirúrgicos nas outras incisões para remover a sua próstata. Talvez ele use um robô para auxiliar a usar as ferramentas cirúrgicas. Isso é chamado de prostatectomia laparoscópica com robótica. Seu cirurgião conversará com você sobre a melhor opção de cirurgia para você.
Antes da cirurgia de próstata
Esta seção vai ajudá-lo a se preparar para sua cirurgia. Leia quando sua cirurgia estiver marcada. Consulte-a quando a cirurgia estiver próxima. Ela contém informações importantes sobre o que fazer para se preparar.
Ao ler esta seção, anote as perguntas que deseja fazer ao seu médico.
Como se preparar para sua cirurgia
Você e sua equipe de atendimento trabalharão juntos para se prepararem para sua cirurgia. Ajude-nos a mantê-lo(a) seguro informando-nos se algum dos itens se aplica a você, mesmo que não tenha certeza.
Pode ser necessário seguir instruções específicas antes da cirurgia com base nos medicamentos e suplementos que você toma. Se você não seguir essas instruções, sua cirurgia poderá ser adiada ou cancelada.
-
Tomo medicamentos prescritos. Medicamentos prescritos são aqueles que somente podem ser vendidos com receita médica. Alguns exemplos:
- Medicamentos por via oral (boca).
- Medicamentos injetáveis (injeção, vacina).
- Medicamentos inalados (respiráveis).
- Medicamentos aplicados na pele, como emplastros ou cremes.
- Tomo medicamentos de venda livre, inclusive adesivos e cremes. Medicamentos de venda livre são aqueles que podem ser comprados sem receita médica.
- Tomo suplementos alimentares, como ervas, vitaminas, minerais ou remédios naturais ou caseiros.
- Tenho um marca-passo, um cardioversor-desfibrilador implantável (CDI) automático ou outro aparelho cardíaco.
- Já tive um problema com anestesia no passado. Anestesia é a medicação que faz a pessoa dormir durante uma cirurgia ou procedimento.
- Sou alérgico a certos medicamentos ou materiais, inclusive ao látex.
- Não estou disposto a receber uma transfusão de sangue.
- Eu uso drogas recreativas, como maconha.
Sobre o consumo de álcool
É importante conversar com os profissionais de saúde sobre a quantidade de álcool que você ingere. Isso nos ajudará a planejar seus cuidados.
Se você ingere álcool regularmente, corre o risco de ter problemas durante e após sua cirurgia. Tais complicações incluem: sangramento, infecções, problemas cardíacos e uma internação mais longa.
Se você ingere álcool regularmente e parar de repente, poderá ter convulsões, delírio e até morrer. Se soubermos que você está correndo risco por causa desses problemas, podemos prescrever medicamentos para ajudar a evitá-los.
Veja o que você pode fazer antes da cirurgia para evitar problemas.
- Seja honesto com os profissionais de saúde sobre a quantidade de álcool que você ingere.
-
Tente parar de ingerir álcool assim que sua cirurgia for planejada. Informe seu médico imediatamente se você:
- Tiver dor de cabeça.
- Sentir náuseas (com vontade de vomitar).
- Se sentir-se mais ansioso(a) (nervoso(a) ou preocupado(a)) do que o normal.
- Não conseguir dormir.
Esses são os primeiros sinais de abstinência de álcool e podem ser tratados.
- Informe seu médico se não conseguir parar de beber.
- Faça perguntas ao seu médico sobre o consumo de álcool e cirurgia. Todas as suas informações médicas serão mantidas privadas, como sempre.
Sobre o tabagismo
Se você fuma (isso inclui dispositivos eletrônicos para fumar), pode ter problemas respiratórios durante uma cirurgia. Vapes e cigarros eletrônicos são exemplos de dispositivos eletrônicos para fumar. Parar de fumar, mesmo que seja por alguns dias antes da cirurgia, pode ajudar a prevenir problemas respiratórios durante e após a cirurgia.
Seu médico vai encaminhá-lo para o nosso Programa de Tratamento para Fumantes caso você fume. Você também pode entrar em contato com o programa ligando para 212-610-0507.
Sobre a apneia do sono
A apneia do sono é um problema respiratório comum. Se você tem apneia do sono, você para de respirar por curtos períodos de tempo enquanto dorme. O tipo mais comum é a apneia obstrutiva do sono (AOS). Com a AOS, suas vias aéreas ficam completamente bloqueadas durante o sono.
A AOS pode causar sérios problemas durante e após a cirurgia. Informe-nos se você tiver apneia do sono ou se achar que pode ter. Se você usa um respirador, como um aparelho CPAP, leve-o com você no dia da cirurgia.
Usar o MSK MyChart
O MSK MyChart (mskmychart.mskcc.org) é o portal do paciente do MSK. Você pode usá-lo para enviar e ler mensagens da equipe de cuidados, consultar resultados de exames, ver datas e horários de consultas e muito mais. Também é possível sugerir que o cuidador tenha uma conta, assim ele poderá consultar informações sobre seus cuidados.
Se você ainda não tem uma conta do MSK MyChart, pode se cadastrar em mskmychart.mskcc.org. Você também pode pedir para um membro da sua equipe de cuidados enviar um convite.
Se precisar de ajuda com sua conta, ligue para o Help Desk do MSK MyChart pelo telefone 646-227-2593. Eles estão disponíveis de segunda a sexta, das 9h às 17h (horário do leste).
Pergunte sobre medicamentos
Recomendamos tomar uma medicação para ajudá-lo a ter uma ereção. Ela serve para promover o fluxo sanguíneo para o pênis para manter esses tecidos saudáveis.
A maioria das empresas seguradoras, incluindo a Medicare, não cobre prescrições de citrato de sildenafila (Viagra®) ou tadalafila (Cialis®). Verifique com seu plano de saúde antes da cirurgia para ver o que sua apólice cobre. Se esses medicamentos não estiverem cobertos, opções acessíveis podem estar disponíveis. Fale com seu médico e enfermeiro para iniciar esse processo antes da cirurgia.
Dentro de 30 dias da cirurgia
Exames pré-operatórios (PST)
Você terá uma consulta pré-operatória antes da cirurgia. Você receberá um lembrete do consultório do cirurgião com a data, a hora e o local da consulta. Acesse www.msk.org/parking para obter informações sobre estacionamento e como chegar a todos os locais do MSK.
Você pode se alimentar e tomar seus medicamentos habituais no dia da consulta pré-operatória.
É útil trazer os seguintes itens para sua consulta:
- Uma lista de todos os medicamentos que você está tomando, tanto os medicamentos prescritos quanto os vendidos sem receita, adesivos e cremes.
- Resultados de todos os exames anteriores, feitos fora do MSK, se você tiver. Alguns exemplos são teste de estresse cardíaco, ecocardiograma ou estudo com doppler carotídeo.
- Os nomes e números de telefone dos seus profissionais de saúde.
Você se reunirá com um(a) profissional especializado(a) durante a consulta pré-operatória. Ele(a) trabalha em estreita colaboração com o anestesiologista do MSK. É um(a) médico(a) com treinamento especial no uso de anestesia durante uma cirurgia ou procedimento.
O(A) profissional especializado(a) analisará seu histórico médico e cirúrgico com você. Talvez você precise fazer exames para planejar seus cuidados, tais como:
- Um eletrocardiograma (ECG) para verificar seu ritmo cardíaco.
- Uma radiografia de tórax.
- Exames de sangue.
O(A) profissional especializado(a) poderá recomendar que você consulte outros profissionais de saúde. Também conversará com você sobre quais medicamentos você deve tomar na manhã da sua cirurgia.
Talvez você também precise fazer exames de urina para ajudar a planejar seus cuidados.
Identifique seu cuidador
Seu cuidador tem um papel importante em seus cuidados. Antes de sua cirurgia, você e seu cuidador aprenderão sobre sua cirurgia com seus profissionais de saúde. Após a cirurgia, seu cuidador o levará para casa quando você receber alta. Ele também o ajudará a cuidar de si mesmo em casa.
Para os cuidadores
Cuidar de uma pessoa que passa por um tratamento de câncer traz muitas responsabilidades. Oferecemos recursos e suporte para ajudar a administrá-las. Acesse www.msk.org/caregivers ou leia A Guide for Caregivers para saber mais.
Preencha o formulário Health Care Proxy (procuração para cuidados de saúde)
Se você ainda não preencheu um formulário Health Care Proxy (procuração para cuidados de saúde), recomendamos que preencha um agora. Se já preencheu um ou tem outras instruções antecipadas, leve-os para sua próxima consulta.
O formulário Health Care Proxy (procuração para cuidados de saúde) é um documento legal. Ele identifica a pessoa que falará por você caso não possa se comunicar por si mesmo. Essa pessoa é chamada de seu Agente de Assistência Médica.
- Para saber sobre formulários Health Care Proxy (procuração para cuidados de saúde) e outras diretrizes antecipadas, leia Advance Care Planning for People With Cancer and Their Loved Ones.
- Para saber sobre um agente de assistência médica, leia How to Be a Health Care Agent.
Fale com um membro da equipe de cuidados se tiver dúvidas sobre o preenchimento do formulário Health Care Proxy (procuração para cuidados de saúde).
Banco de esperma
Esta cirurgia vai deixar você infértil. Embora você ainda tenha orgasmos, não poderá ter filhos biológicos. Você deve considerar o banco de esperma antes da cirurgia. Peça mais informações sobre este processo ao seu enfermeiro.
Para saber mais, leia Building Your Family After Cancer Treatment: For People Born With Testicles e Sperm Banking.
Programa de medicina sexual e reprodutiva masculina
A maioria das pessoas terá dificuldade em conseguir ter uma ereção logo após a cirurgia. Considere fazer uma consulta com um especialista para discutir os efeitos dessa cirurgia sobre sua saúde sexual. Você pode falar com o Programa de medicina sexual e reprodutiva masculina do MSK pelo telefone 646-888-6024.
Faça exercícios de respiração e tosse
Pratique respirar fundo e tossir antes da cirurgia. Seu médico lhe dará um espirômetro de incentivo para ajudar a expandir os pulmões. Para saber mais, leia How To Use Your Incentive Spirometer.
Faça atividades físicas
As atividades físicas ajudarão seu corpo a entrar em sua melhor condição para a cirurgia. Também tornará sua recuperação mais rápida e fácil.
Tente fazer atividades físicas todos os dias. Escolha uma atividade que faça seu coração bater mais rápido, como caminhar, nadar ou andar de bicicleta. Se estiver frio ao ar livre, use escadas em sua casa ou vá a um shopping center.
Siga uma alimentação saudável
Siga uma alimentação bem equilibrada e saudável antes de sua cirurgia. Se precisar de ajuda com a alimentação, converse com seu médico sobre uma consulta com um nutricionista clínico.
Faça exercícios para fortalecer os músculos do assoalho pélvico (Kegel)
Esses exercícios fortalecerão os músculos que ficarão enfraquecidos pela cirurgia. Pratique os exercícios de Kegel antes da cirurgia para saber como deve se sentir. Para saber mais, leia Pelvic Floor Muscle (Kegel) Exercises for Males.
Não faça exercícios para o músculo do assoalho pélvico (Kegel) enquanto estiver com um cateter de Foley.
Compre uma solução antisséptica de limpeza de pele de gluconato de clorexidina (CHG) a 4%, como Hibiclens®
A solução de CHG a 4% é um limpador de pele que mata os germes por 24 horas após o uso. Tomar banho com isso antes da cirurgia ajudará a diminuir o risco de infecção após a cirurgia. Você pode comprar uma solução antisséptica de limpeza de pele de CHG a 4% na farmácia local sem receita médica.
Compre um laxante salino, como o laxante salino Fleet®
Você também precisa comprar um laxante salino para a preparação intestinal. Você pode comprar isso na farmácia local sem receita médica.
7 dias antes da cirurgia
Siga as instruções do seu médico para tomar aspirina
A aspirina pode causar hemorragia. Se você toma aspirina ou um medicamento que contém aspirina, pode ser necessário alterar sua dose ou parar de tomá-la 7 dias antes da cirurgia. Siga as instruções do seu médico. Não pare de tomar aspirina, a menos que ele instrua você a fazê-lo.
Para saber mais, leia How To Check if a Medicine or Supplement Has Aspirin, Other NSAIDs, Vitamin E, or Fish Oil.
Pare de tomar vitamina E, multivitaminas, remédios de ervas e outros suplementos alimentares
Vitamina E, multivitaminas, remédios de ervas e outros suplementos alimentares podem causar sangramento. Pare de tomá-los 7 dias antes da cirurgia. Se o seu médico lhe der outras instruções, siga-as.
Para saber mais, leia Herbal Remedies and Cancer Treatment.
2 dias antes da cirurgia
Pare de tomar anti-inflamatórios não esteroides (AINEs)
AINEs, como ibuprofeno (Advil® e Motrin®) e naproxeno (Aleve®) podem causar sangramento. Pare de tomá-los 2 dias antes da cirurgia. Se o seu médico lhe der outras instruções, siga-as.
Para saber mais, leia How To Check if a Medicine or Supplement Has Aspirin, Other NSAIDs, Vitamin E, or Fish Oil.
1 dia antes da cirurgia
Siga uma dieta leve
Siga uma dieta leve antes da cirurgia. Uma dieta leve inclui itens como um sanduíche pequeno, ovos, torradas, biscoitos salgados ou sopa. Limite a quantidade produtos lácteos que come e bebe. Evite frituras e alimentos com muito tempero.
Faça sua preparação intestinal
Na noite anterior à cirurgia, use um laxativo salino. Siga as instruções da bula.
Observe a hora da sua cirurgia
Um membro da equipe ligará para você após as 14h do dia anterior à cirurgia. Se sua cirurgia estiver marcada para uma segunda-feira, eles ligarão para você na sexta-feira anterior. Se não receber uma ligação até as 19h, ligue para 212-639-5014.
O membro da equipe lhe dirá a que horas chegar ao hospital para a cirurgia. Ele também vai lembrá-lo para onde ir.
Será em um dos locais a seguir:
-
O Josie Robertson Surgery Center (JRSC)
1133 York Ave. (entre as ruas East 61st e East 62nd) -
O Presurgical Center (PSC), localizado no sexto andar do Memorial Hospital
1275 York Ave. (entre as ruas East 67th e East 68th)
Acesse www.msk.org/parking para obter informações sobre estacionamento e como chegar a todos os locais do MSK.
Banho com solução antisséptica de limpeza de pele de CHG a 4%, como Hibiclens
Banho com solução antisséptica de limpeza de pele de CHG a 4% antes de ir para a cama, na noite anterior à cirurgia.
- Lave o cabelo com seu xampu e condicionador habituais. Lave bem a cabeça.
- Lave o rosto e a área genital (virilha) com o sabonete habitual. Enxágue bem o corpo com água morna.
- Abra o frasco da solução de CHG a 4%. Despeje um pouco na mão ou em um pano limpo.
- Afaste-se do jato do chuveiro. Esfregue a solução de CHG a 4% suavemente sobre o corpo, do pescoço aos pés. Não coloque no rosto ou na área genital.
- Volte para o jato do chuveiro para enxaguar a solução de CHG a 4%. Use água morna.
- Seque-se com uma toalha limpa.
Não coloque loção, creme, desodorante, maquiagem, pó, perfume ou colônia após o banho.
Instruções sobre alimentação
Pare de comer à meia-noite (0:00 h) da noite anterior à cirurgia. Isso inclui doces e gomas de mascar.
Seu provedor de assistência médica pode ter dado instruções diferentes sobre quando parar de comer. Nesse caso, siga as instruções fornecidas pelo seu provedor. Algumas pessoas precisam fazer jejum (não comer) por mais tempo antes da cirurgia.
No dia da cirurgia
Instruções sobre a ingestão de bebidas
Entre a meia-noite (0:00 h) e 2 horas antes de seu horário de chegada, beba somente os líquidos da lista abaixo. Não coma nem beba mais nada. Pare de ingerir bebidas 2 horas antes do horário de chegada.
- Água.
- Suco de maçã claro, suco de uva claro ou suco de cranberry claro.
- Gatorade ou Powerade.
-
Café puro ou chá puro. Tudo bem adicionar açúcar. Não adicione mais nada.
- Não adicione nenhum tipo de leite ou creme. Isso inclui leites e cremes à base de plantas.
- Não adicione mel.
- Não adicione nenhum xarope aromatizado.
Se você tem diabetes, preste atenção à quantidade de açúcar nas bebidas que consome. Será mais fácil controlar seus níveis de açúcar no sangue se você incluir versões dessas bebidas sem açúcar, com baixo teor de açúcar ou sem adição de açúcar.
É útil manter-se hidratado antes da cirurgia, então beba se estiver com sede. Não beba mais do que precisa. Você receberá líquidos intravenosos (IV) durante a cirurgia.
Pare de ingerir bebidas 2 horas antes do horário de chegada. Isso inclui água.
Seu provedor de assistência médica pode ter dado instruções diferentes sobre quando parar de beber. Nesse caso, siga as instruções fornecidas pelo seu provedor.
Tome seus medicamentos conforme as instruções
Um membro da sua equipe de cuidados lhe dirá quais medicamentos tomar na manhã da cirurgia. Tome apenas esses medicamentos com um gole de água. Dependendo de quais medicamentos você toma normalmente, podem ser todos, alguns ou nenhum dos seus medicamentos matinais habituais.
Banho com solução antisséptica de limpeza de pele de CHG a 4%, como Hibiclens
Tome banho com solução antisséptica de limpeza de pele de CHG a 4% antes de sair para o hospital. Use-a da mesma maneira que você fez na noite anterior.
Não coloque loção, creme, desodorante, maquiagem, pó, perfume ou colônia após o banho.
Lembretes importantes
- Vista algo confortável e largo.
- Se você usa lentes de contato, use óculos. O uso de lentes de contato durante a cirurgia pode causar danos aos olhos.
- Não use nenhum objeto metálico. Retire todas as joias, inclusive piercings. As ferramentas usadas durante a cirurgia podem causar queimaduras se tocarem em metal.
- Deixe itens de valor em casa.
O que trazer
- Uma calça larga, como as de moletom.
- Cueca curta, 1 a 2 tamanhos maior do que você usa normalmente.
- Tênis com cadarço. Você pode ter inchaço nos pés após a cirurgia.
- Seu dispositivo de respiração para apneia do sono (como uma máquina CPAP), se você tiver um.
- Seu espirômetro de incentivo, se você tiver um.
- Seu formulário Health Care Proxy e outras instruções antecipadas, se você as tiver preenchido.
- Seu celular e carregador.
- Apenas o dinheiro para pequenas compras, como um jornal.
- Um estojo para seus itens pessoais, se você tiver algum. Óculos, aparelhos auditivos, dentaduras, próteses, perucas e artigos religiosos são exemplos de itens pessoais.
- Este guia. Você o usará para saber como cuidar de si mesmo após a cirurgia.
Quando você estiver no hospital
Muitos membros da equipe pedirão que você diga e soletre seu nome e data de nascimento. Isso é para sua segurança. Pessoas com o mesmo nome ou um nome semelhante podem fazer a cirurgia no mesmo dia.
Nós lhe daremos um avental hospitalar, roupão e meias antiderrapantes para usar quando for a hora de se trocar para a cirurgia.
Reunião com o(a) enfermeiro(a)
Você se reunirá com um(a) enfermeiro(a) antes da cirurgia. Informe a ele(a) a dose de todos os medicamentos que você tenha tomado depois da meia-noite (0:00 h) e a hora em que você os tomou. Não esqueça de incluir medicamentos prescritos e de venda livre, adesivos e cremes.
O(a) enfermeiro(a) pode colocar um acesso intravenosa (IV) em uma de suas veias, geralmente no braço ou na mão. Se ele(a) não colocar o IV, o(a) anestesista fará isso na sala de cirurgia.
Reunião com o anestesista
Você também se reunirá com um anestesista antes da cirurgia. Ele(a) vai:
- Revisar seu histórico médico com você.
- Perguntar se você teve algum problema com anestesia no passado. Isso inclui náusea (sentindo vontade de vomitar) ou dor.
- Conversar com você sobre seu conforto e segurança durante sua cirurgia.
- Conversar com você sobre o tipo de anestesia que você receberá.
- Responder a perguntas que você tiver sobre a anestesia.
Preparar-se para a cirurgia
Quando chegar a hora de sua cirurgia, você precisará tirar seus óculos, aparelhos auditivos, dentaduras, dispositivos protéticos, peruca e artigos religiosos.
Você entrará caminhando na sala de cirurgia ou um membro da equipe levará você em uma maca. Um membro da equipe da sala de cirurgia vai ajudá-lo a subir na mesa de operação. A pessoa colocará botas de compressão na parte inferior de suas pernas. Elas inflam e desinflam suavemente para ajudar o fluxo sanguíneo a fluir em suas pernas.
Quando estiver confortável, seu anestesista aplicará a anestesia pelo acesso intravenoso e você adormecerá. Você também receberá líquidos pelo seu acesso intravenoso durante e após a cirurgia.
Durante a cirurgia
Depois que você estiver totalmente adormecido, a equipe de cuidados colocará um tubo de respiração pela boca até as vias respiratórias. Isso ajudará você a respirar. Eles também colocarão um cateter urinário (Foley) na sua bexiga. Ele drenará a urina (xixi) durante a cirurgia.
O cirurgião fechará as incisões com suturas (pontos) assim que terminar a cirurgia. Talvez coloque também Steri-Strips™ (peças finas de fita adesiva) ou Dermabond® (cola cirúrgica) nas incisões. Ele vai cobrir as incisões com uma bandagem.
A equipe de cuidados geralmente retira o tubo de respiração enquanto você ainda está no centro cirúrgico.
Após a cirurgia de próstata
Esta seção vai ajudá-lo a saber o que esperar após a cirurgia. Você saberá como se recuperar com segurança de sua cirurgia, tanto no hospital quanto em casa.
Ao ler esta seção, anote as perguntas que deseja fazer ao seu médico.
No hospital
Ao acordar após a cirurgia, você estará na Sala de Recuperação Pós-Anestésica (PACU) ou na sala de recuperação. Um enfermeiro medirá regularmente sua temperatura, pulsação, pressão arterial e níveis de oxigênio. Você poderá receber oxigênio através de um tubo que fica abaixo do nariz ou de uma máscara sobre o nariz e a boca. Você também usará botas de compressão na parte inferior das pernas.
Se você estiver em um quarto de hospital, você encontrará um dos enfermeiros que cuidará de você durante a sua estadia. Um enfermeiro ajudará você a sair da cama e sentar-se na cadeira logo depois que você chegar.
Sua equipe de cuidados vai ensiná-lo a cuidar de si mesmo enquanto se recupera da cirurgia.
Você usará um cateter urinário na bexiga (consulte a Imagem 3). O objetivo é controlar a quantidade de urina que está produzindo. Talvez você tenha que usar um dreno Jackson-Pratt (JP) para extrair o fluido que se acumula sob as incisões.
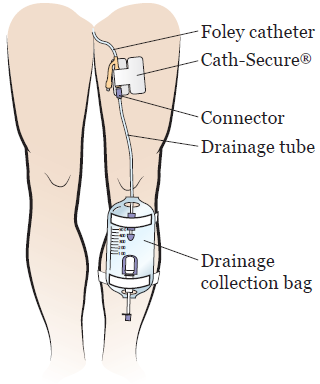
Você ainda usará o cateter urinário quando for para casa. O enfermeiro ensinará como cuidar dele e lhe dará produtos para levar para casa. Geralmente, o provedor de assistência médica remove o cateter 7 a 14 dias após a cirurgia.
Você poderá ter sangue, pedaços de tecido fibroso e coágulos de sangue na urina enquanto estiver com o cateter. Isto é normal. Isso acontece porque as incisões no seu corpo estão cicatrizando e as crostas estão saindo. Beba 1 copo de água (250 ml) a cada hora enquanto estiver acordado para ajudar a expelir o sangue.
Você também pode ter sangue ou urina saindo da ponta do pênis ao redor do cateter quando estiver andando ou defecando (fazendo cocô). Desde que você esteja vendo a urina indo para a bolsa de drenagem, isso é normal. Se você não vir urina na bolsa de drenagem, ligue para seu médico.
Cuidar do cateter é uma parte importante de cuidar de si mesmo após a cirurgia. Mantenha a ponta do pênis limpa e seca. Aplique gel lubrificante que o enfermeiro lhe deu ao redor da ponta do pênis. Isso evitará a irritação.
Para saber mais, leia About Your Urinary (Foley) Catheter: How To Clean and Care for It.
Analgésicos
Se você estiver recebendo analgésicos por via intravenosa, eles serão colocados na sua corrente sanguínea pela cânula IV.
O enfermeiro vai informá-lo sobre a recuperação da cirurgia. Abaixo você encontrará exemplos de maneiras pelas quais você pode se recuperar com segurança.
- Você será encorajado a andar com a ajuda do enfermeiro ou fisioterapeuta. Daremos medicações para aliviar a dor. Caminhar ajuda a reduzir o risco de coágulos sanguíneos e pneumonia. Também ajuda a estimular seu intestino para que comece a funcionar novamente.
- Use seu espirômetro de incentivo. Isso ajudará seus pulmões a se expandirem, evitando a pneumonia. Para saber mais, leia How To Use Your Incentive Spirometer.
Como enfrentar a dor
Você sentirá dor após a cirurgia. As dores mais comuns após a cirurgia de próstata incluem:
- Dor no abdômen próximo das incisões.
- Dores causadas por gases.
- Dor em outra parte do corpo, como costas e ombros.
- Pressão no reto, como se você precisasse defecar. A próstata fica logo acima do reto, então essa sensação é comum. Elas desaparecem com o tempo.
Vamos sempre perguntar sobre sua dor e administraremos as medicações conforme necessário. Informe seu provedor de assistência médica se a dor não passar. É importante controlar a dor para que você possa usar o espirômetro de incentivo e se movimentar. O controle da dor ajuda você a se recuperar mais rápido.
Dor de gases
Se você foi submetido a uma cirurgia laparoscópica ou a uma cirurgia laparoscópica com robótica, provavelmente sentirá dor no ombro. Isso é chamado de dor referida e é bastante comum. É causada pelo gás que foi colocado em seu abdômen durante a cirurgia. Isso desaparecerá depois de alguns dias.
Se sentir dor no ombro, informe um dos seus provedores de assistência médica. Ele dará a você uma bolsa térmica para colocar no ombro, para aliviar a dor. Andar ajudará seu corpo a absorver os gases mais rapidamente e reduzir a dor.
Você também receberá uma receita de analgésicos antes de deixar o hospital. Converse com seu provedor de assistência médica sobre os possíveis efeitos colaterais. Pergunte a ele sobre quando poderá mudar para analgésicos de venda livre.
Espasmos da bexiga
Você pode ter espasmos da bexiga após a cirurgia. Estes podem parecer dores repentinas e intensas no abdômen e no pênis. Você também pode sentir uma necessidade urgente de urinar (fazer xixi). Esses espasmos melhoram com o tempo.
Hematoma
Você terá alguns hematomas no abdômen, na parte superior das coxas, no pênis e no escroto. Isso desaparecerá dentro de 1 a 2 semanas após a cirurgia.
Inchaço
Você pode ter inchaço no abdômen por vários dias. Andar pode ajudar a aliviar os gases e o inchaço. Evite bebidas gaseificadas (efervescentes) até começar a expelir os gases.
Mover-se e caminhar
Mover-se e caminhar ajuda a reduzir o risco de coágulos e pneumonia (infecção pulmonar). Isso também auxilia você a eliminar gases e voltar a defecar (evacuar). Seu enfermeiro, fisioterapeuta ou terapeuta ocupacional ajudará você a se movimentar, se necessário.
Para saber mais sobre como a caminhar pode ajudar na sua recuperação, leia Frequently Asked Questions About Walking After Your Surgery.
Para saber o que você pode fazer para se manter em segurança e evitar quedas enquanto estiver no hospital, leia Call! Don't Fall!.
Como exercitar seus pulmões
É importante exercitar seus pulmões para que eles possam se expandir completamente. Isso ajuda a prevenir doenças como a pneumonia.
- Use seu espirômetro de incentivo 10 vezes a cada hora em que você não estiver dormindo. Leia How To Use Your Incentive Spirometer para saber mais.
- Faça exercícios de tosse e respiração profunda. Um membro da sua equipe de cuidados ensinará a você.
Ingestão de alimentos e bebidas
Não há restrições alimentares após a cirurgia. Você pode comer ou beber o que quiser, mas talvez você não tenha muito apetite. Isso pode durar alguns dias. Talvez ajude mais se você fizer um lanche em vez de uma refeição completa.
Não se force a comer ou beber se não estiver com fome ou com sede. Só coma se sentir fome. Não coma se não estiver com fome.
Em caso de dúvidas sobre a dieta, peça para falar com um nutricionista.
Cuidados com os tubos e drenos
Você vai para casa com um cateter urinário (Foley). Cuidar do cateter é uma parte importante de cuidar de si mesmo após a cirurgia. Mantenha a ponta do pênis limpa e seca. Aplique gel lubrificante que o enfermeiro lhe deu ao redor da ponta do pênis. Isso evitará a irritação.
Para saber mais, leia About Your Urinary (Foley) Catheter: How To Clean and Care for It.
Também ajuda se seu cuidador também aprender como cuidar do cateter. Assim, ficará mais fácil para ele ajudar você a cuidar de si mesmo em casa.
Tomar banho
Você pode tomar banho 24 horas após a cirurgia. Tomar um banho quente é relaxante e pode ajudar a diminuir as dores musculares. Não tome banhos de banheira até conversar com seu médico na primeira consulta após a cirurgia.
Use sabonete ao tomar banho e lave suavemente a incisão. Seque as áreas com uma toalha após o banho e deixe sua incisão descoberta (a menos que haja drenagem). Ligue para seu médico se perceber qualquer vermelhidão ou drenagem na incisão.
Ao deixar o hospital
Antes de sair, examine sua incisão com um dos provedores de assistência médica. Saber como é a aparência ajudará você a perceber se houver alguma mudança mais tarde.
No dia da alta, planeje-se para deixar o hospital por volta das 11h. Seu provedor de assistência médica escreverá a ordem de alta e as prescrições antes de você ir embora. Você também receberá as instruções na alta. Um dos provedores de assistência médica vai revê-las com você antes da alta.
Se seu o transporte ainda não tiver chegado ao hospital quando estiver pronto para sair, você poderá esperar no Patient Transition Lounge. Um membro da equipe de cuidados vai lhe fornecer mais informações.
Para pegar os resultados de patologia
O cirurgião receberá seus resultados 10 a 14 dias úteis após a cirurgia. Se você não receber um telefonema após 14 dias úteis, ligue para o consultório do cirurgião. Fale com o médico sobre:
- Seu relatório final de patologia.
- Seus resultados de PSA.
- Quaisquer problemas com sua recuperação.
Qualquer outro tratamento que você possa precisar.
Em casa
Leia What You Can Do to Avoid Falling para saber mais sobre o que você pode fazer para evitar quedas em casa e durante suas consultas no MSK.
Como preencher seu Monitoramento de Recuperação
Queremos saber como você está se sentindo depois de sair do hospital. Para nos ajudar a cuidar de você, enviaremos perguntas para sua conta MSK MyChart. Nós as enviaremos todos os dias durante 10 dias após a sua alta. Essas perguntas são conhecidas como seu Monitoramento de Recuperação.
Preencha seu Monitoramento de Recuperação todos os dias antes da meia-noite. Você levará apenas 2 a 3 minutos para preenchê-lo. Suas respostas a essas perguntas nos ajudarão a entender como você está se sentindo e o que você precisa.
Com base em suas respostas, podemos entrar em contato com você para obter mais informações. Às vezes, podemos pedir que você ligue para o consultório do seu cirurgião. Você sempre pode entrar em contato com o consultório do seu cirurgião se tiver alguma dúvida.
Para saber mais, leia Common Questions About MSK's Recovery Tracker.
Como enfrentar a dor
As pessoas sentem dor ou desconforto por períodos diferentes. Você ainda pode sentir dor quando for para casa e provavelmente tomará analgésicos. Algumas pessoas sentem incômodo, rigidez ou dores musculares ao redor da incisão por 6 meses, ou mais. Isso não significa que algo esteja errado.
Siga estas orientações para ajudar a controlar sua dor em casa.
- Tome seus medicamentos conforme indicado e conforme necessário.
- Ligue para seu médico se a medicação prescrita não aliviar sua dor.
- Não dirija ou beba álcool enquanto estiver tomando analgésicos prescritos. Alguns analgésicos prescritos podem deixá-lo atordoado (muito sonolento). O álcool pode piorar a sonolência.
-
Você terá menos dor e precisará de menos analgésicos à medida que a incisão cicatriza. Um analgésico de venda livre aliviará as dores e desconforto. Paracetamol (Tylenol®) e ibuprofeno (Advil ou Motrin) são exemplos de analgésicos de venda livre.
- Siga as instruções do seu médico para suspender a medicação analgésica prescrita.
- Evite tomar qualquer medicação em excesso. Siga as instruções no rótulo ou do seu médico.
- Leia os rótulos de todos os medicamentos que está tomando. Isso é muito importante se estiver tomando paracetamol. O acetaminofeno é um ingrediente presente em muitos medicamentos de venda livre e prescritos. Tomar demais pode prejudicar o fígado. Não tome mais de um medicamento que contenha paracetamol sem falar com um membro de sua equipe de atendimento.
- O analgésico deve ajudar você a retomar suas atividades habituais. Tome o suficiente para fazer suas atividades e exercícios confortavelmente. Você poderá sentir um pouco mais de dor à medida que começa a ficar mais ativo.
- Mantenha o controle de quando você toma a medicação para a dor. Funciona melhor 30 a 45 minutos depois de tomá-la. É melhor tomá-la quando você sentir dor pela primeira vez do que esperar que a dor piore.
Alguns analgésicos prescritos, como opioides, podem causar constipação. Constipação é quando você faz cocô com menos frequência que o normal, tem dificuldade para evacuar, ou ambos.
Como prevenir e enfrentar a constipação
Converse com seu provedor de assistência médica sobre como prevenir e enfrentar a constipação. Você também pode seguir estas orientações.
- Vá ao banheiro no mesmo horário todos os dias. Assim, seu corpo se acostumará com esse horário. Mas, se sentir vontade em algum outro momento, não fique adiando.
- Tente usar o banheiro entre 5 e 15 minutos após as refeições. Um excelente horário para isso é depois do café da manhã. Nesse período, os reflexos do seu cólon estão mais presentes.
- Faça exercícios, se puder. Caminhar é um ótimo exercício que pode ajudar a prevenir e enfrentar a constipação.
- Beba de 8 a 10 copos de 240 ml (2 litros) de líquidos diariamente, se puder. Escolha água, sucos (como suco de ameixa), sopas e milkshakes. Evite líquidos com cafeína, como café e refrigerante. A cafeína pode eliminar líquidos do seu corpo.
- Aumente lentamente as fibras em sua alimentação para 25 a 35 gramas por dia. Frutas e vegetais com casca, grãos integrais e cereais contêm fibras. Se você tem uma ostomia ou passou por uma cirurgia intestinal recentemente, consulte seu provedor de assistência médica antes de alterar sua alimentação.
-
Tanto os medicamentos sem receita quanto os prescritos podem tratar a constipação. Consulte seu provedor de assistência médica antes de tomar qualquer remédio para constipação. Isso é especialmente importante se você tiver uma ostomia ou se passou por alguma cirurgia intestinal. Siga as instruções no rótulo ou do seu médico. Estes são exemplos de medicamentos sem receita para constipação:
- Docusato de sódio (Colace®). Este é um amolecedor de fezes (medicamento que facilita a defecação) e que causa poucos efeitos colaterais. Ele pode ser usado para prevenir a constipação. Não deve ser consumido em conjunto com óleo mineral.
- Polietilenoglicol (MiraLAX®). Este é um laxante (medicamento que estimula a defecação) que causa poucos efeitos colaterais. Tome com 240 ml (1 copo) de líquido. Tome apenas se já estiver com constipação.
- Sene (Senokot®). Este é um laxante estimulante e que pode causar cólicas. O ideal é tomá-lo na hora de dormir. Tome apenas se já estiver com constipação.
Talvez você não tenha evacuações por até 5 dias após a cirurgia. Isto é normal. Se estiver com gases, mas não tiver defecado na segunda noite em que estiver em casa após sair do hospital, tome MiraLAX. Faça isso até que a defecação volte ao normal. Ligue para o provedor de assistência médica se não tiver eliminado gases em 2 dias ou não tiver defecado em 4 dias.
Não use laxante ou supositório por pelo menos 6 semanas após a cirurgia.
Cuidado com a incisão
O local da incisão dependerá do tipo de cirurgia que você fez.
É normal que a pele abaixo da incisão fique dormente. Isso acontece porque alguns nervos são cortados durante a cirurgia. A dormência desaparecerá com o tempo.
Examine a incisão com o enfermeiro antes de sair do hospital para saber como ela está. No momento em que você estiver pronto para sair do hospital, a incisão terá começado a cicatrizar. Se estiver escorrendo líquido da incisão, anote a quantidade e a cor. Ligue para o consultório do seu médico e converse com o enfermeiro caso haja drenagem da incisão.
Ligue para o consultório do provedor de assistência médica se:
- A pele na região da incisão estiver muito vermelha ou ficando mais vermelha.
- A pele ao redor da incisão estiver mais quente que o normal.
- A área ao redor da incisão está começando a inchar ou ficando mais inchada.
- Você vê uma drenagem que parece pus (espessa e leitosa).
Troque seus curativos pelo menos uma vez por dia e com mais frequência se ficarem úmidos com a drenagem. Quando não houver mais drenagem proveniente da incisão, você pode deixá-la descoberta.
Se você for para casa com Steri-Strips na incisão, elas se soltarão e cairão sozinhas. Você pode retirá-las se não caírem em 10 dias.
Se você for para casa com cola sobre as suturas, ela também se soltará e descascará por conta própria. Não pegue na cola ou tente retirá-la.
Redução do inchaço no pênis e escroto
Você terá inchaço e hematomas no pênis e escroto. O escroto pode ficar tão grande quanto uma laranja. Isso é normal e desaparecerá gradualmente. Você pode ajudar a reduzir o inchaço levantando o escroto em uma toalha enrolada quando estiver sentado ou deitado. Também ajuda usar cuecas curtas em vez de samba-canção.
Cuidados com o pênis não circuncidado
Após a cirurgia, você pode puxar o prepúcio (a pele solta que cobre a cabeça do pênis) para limpar ou lubrificar a ponta do pênis. Sempre use o prepúcio para cobrir a cabeça do pênis após limpar ou lubrificar.
Se você deixar o prepúcio puxado para trás, ele poderá ficar preso atrás da cabeça do pênis e impedirá que o sangue flua pelo pênis. Colocá-lo de volta sobre a cabeça do pênis evitará problemas graves.
Controle da urina
Você também pode ter dificuldades para controlar a urina após a remoção do cateter. Isso ocorre porque os músculos que retêm a urina na bexiga estão fracos.
Outros motivos pelos quais você pode ter perda urinária incluem:
- Sua bexiga está cheia.
- Você está cansado.
- Você bebeu álcool ou bebidas que têm cafeína.
Pode levar vários meses para recuperar o controle total de sua bexiga.
Depois que o cateter for removido, você poderá fazer exercícios para fortalecer os músculos. São os exercícios dos músculos do assoalho pélvico (Kegel) que você praticou antes da cirurgia.
Você pode ter alguma perda ao fazer esforço, tossir ou levantar objetos. Isso é chamado de incontinência urinária de esforço.
No início, você pode notar que seu controle da bexiga é melhor à noite. Isso ocorre porque há menos pressão na bexiga quando você está deitado. Nos primeiros meses após a cirurgia, você pode sentir que precisa urinar com frequência. A bexiga levará algum tempo para se expandir depois de ser mantida vazia pelo cateter.
Para a maioria das pessoas, o controle urinário não será um problema. Sua força muscular continuará a melhorar por até 12 meses após a cirurgia. Converse com seu cirurgião se ainda tiver problemas para controlar a urina após 12 meses. Procedimentos cirúrgicos como um sling uretral ou um esfíncter urinário artificial podem ajudar. Acesse o site da National Association for Continence www.nafc.org para obter mais informações.
Ligue para o médico imediatamente se:
- Apresentar dor intensa (muito forte) na parte inferior do abdômen ao urinar
- Não conseguir urinar.
Talvez seja necessário colocar o cateter de volta.
Ingestão de alimentos e bebidas
Nos primeiros dias após a cirurgia, você deverá comer alimentos leves, como sanduíches, iogurtes, sopas e líquidos. Evite alimentos que podem causar gases, como feijão, brócolis, cebola, repolho e couve-flor. Faça isso até defecar pela primeira vez. Depois da primeira evacuação, você poderá voltar à sua dieta regular, conforme tolerado.
Beba bastante líquido enquanto estiver com o cateter após a cirurgia. Sopas e caldos são boas opções até recuperar o apetite.
Atividades físicas e exercícios
Por fora, pode parecer que sua incisão está curada quando sair do hospital. Mas ela não estará curada por dentro. Durante um mês após a cirurgia:
- Não levante nada mais pesado que 4,5 kg.
- Não faça atividades de alta energia, como corrida ou tênis.
- Não pratique esportes de contato, como futebol.
Fazer atividades físicas leves, como caminhar ou subir escadas vão ajudar você a se fortalecer e sentir-se melhor. Tente fazer 20 a 30 minutos de atividade física pelo menos duas a três vezes ao dia. Por exemplo, você pode caminhar ao ar livre ou em um shopping local.
É comum ter menos energia que o normal após a cirurgia. O tempo de recuperação é diferente para cada pessoa. Faça mais atividades a cada dia, o máximo que conseguir. Sempre equilibre períodos de atividade com período de descanso. Descansar é importante para a sua recuperação.
Atividade sexual
Você pode retomar a atividade sexual após a remoção do cateter urinário.
Dirigir
Pergunte ao provedor de assistência médica quando poderá voltar a dirigir. A maioria das pessoas pode voltar a dirigir assim que o cateter for removido. Não dirija enquanto estiver tomando analgésicos que possam deixá-lo sonolento.
Você pode viajar de carro como passageiro a qualquer momento após deixar o hospital.
Não ande de bicicleta ou moto por pelo menos um mês após a cirurgia.
Voltar a trabalhar
Converse com o provedor de assistência médica sobre o seu trabalho. Ele lhe dirá quando é seguro começar a trabalhar novamente, dependendo do que você faz.
A maioria das pessoas pode voltar a trabalhar cerca de 2 a 4 semanas após a cirurgia. Se você se movimenta muito ou levanta objetos pesados, pode ser necessário ficar um pouco mais de tempo fora. Você pode se sentir confortável com o trabalho de mesa ou no escritório assim que o cateter for retirado.
Viagens
Você pode viajar normalmente após a cirurgia.
Você corre maior risco de ter um coágulo sanguíneo durante cerca de 3 meses após a cirurgia. Lembre-se de se manter ativo. Flexione os tornozelos e joelhos se precisar ficar sentado por um tempo durante a viagem.
Como enfrentar seus sentimentos
Talvez você perceba sensações novas ou de irritação ou inquietação depois de realizar uma cirurgia para tratar uma doença grave. Muitas pessoas relatam que, em algum momento, se sentiram tristes, com vontade de chorar, preocupadas, nervosas, irritáveis ou com raiva. Pode ser que você tenha dificuldade para controlar alguns desses sentimentos. Se isso acontecer, é uma boa ideia buscar apoio emocional. Seu provedor de assistência médica pode encaminhar você ao Centro de Orientação do MSK. Você também pode entrar em contato com eles ligando para 646-888-0200.
O primeiro passo para lidar com isso é falar sobre como você se sente. Familiares e amigos podem ajudar. Também podemos tranquilizar, apoiar e orientar você. É sempre uma boa ideia nos manter informados sobre como você, sua família e seus amigos estão se sentindo emocionalmente. Muitos recursos estão disponíveis para você e sua família. Estamos à disposição para ajudar você, sua família e amigos a lidar com os aspectos emocionais da doença. Podemos ajudar você, seja no hospital ou em casa.
Beba menos líquido
Após a remoção do cateter, beba menos líquidos do que você normalmente bebe. Você precisa beber de 4 a 6 copos (250 ml) de líquidos diariamente.
- Limite a quantidade de líquidos que você bebe depois das 19h e esvazie a bexiga antes de ir para a cama. Isso pode evitar que você tenha que se levantar à noite.
- Limite a quantidade de álcool e líquidos com cafeína que você bebe se estiver com muita perda de urina.
- Converse com seu médico antes de retomar seus exercícios de Kegel.
Ereção
A disfunção erétil, geralmente chamada de DE, significa não conseguir ter uma ereção. Levará algum tempo até você recuperar a função erétil após a cirurgia de próstata. Pode levar de semanas a meses.
Nas primeiras semanas logo após a remoção do cateter, você pode não conseguir ter ereções fortes o suficiente para o sexo. Isso pode ocorrer mesmo se você usar medicações como o citrato de sildenafil (Viagra). A equipe de assistência médica conversará com você sobre as opções para tentar melhorar sua capacidade de ter uma ereção.
Opções para tratar a DE
Recomendamos tomar medicações para DE diariamente. Ela serve para promover o fluxo sanguíneo para o pênis para manter esses tecidos saudáveis.
Muitas empresas seguradoras não cobrem prescrições de citrato de sildenafila (Viagra). Verifique com seu plano de saúde antes da cirurgia para ver o que sua apólice cobre.
O médico ou enfermeiro lhe dará informações sobre seu plano de medicação. Continue seguindo este plano até procurar seu cirurgião durante a consulta pós-operatória.
Seu plano pode ser um dos seguintes:
| Medicação | Dose normal | Dose recomendada |
|---|---|---|
| Citrato de sildenafila (Viagra) comprimidos de 100 mg | Tome 1 comprimido (25 mg) 6 noites por semana. Para fazer a dose de 25 mg, divida um comprimido de 100 mg em 4 pedaços. Use um cortador de pílulas da sua farmácia local. | Tome 1 comprimido (100 mg) 1 noite por semana. Isso dá um total de 100 mg. |
| Citrato de sildenafila (genérico) - comprimidos de 20 mg | Tome 1 comprimido (20 mg) 6 noites por semana. | Tome 5 comprimidos (20 mg) 1 noite por semana. Isso dá um total de 100 mg. |
| Citrato de sildenafila (genérico) - comprimidos de 25 mg | Tome 1 comprimido (25 mg) 6 noites por semana. | Tome 4 comprimidos (25 mg) 1 noite por semana. Isso é um total de 100 mg. |
| Tadalafila (Cialis) comprimidos de 20 mg | Tome 1 comprimido (20 mg) em dias alternados. | Não tome a dose recomendada. Uma dose de 20 mg é a dose mais alta que você deve tomar. |
| Tadalafila (Cialis) comprimidos de 5 mg | Tome 1 comprimido (5 mg) 6 noites por semana. | Tome 4 comprimidos (5 mg) 1 noite por semana. Isso dá um total de 20 mg. |
Sobre a dose recomendada
- Quando tomar a dose recomendada, tome a medicação com o estômago vazio. Tome-a cerca de 2 horas antes da sua refeição da noite.
- A medicação leva de 30 a 60 minutos para começar a funcionar. Ela permanecerá em seu sistema por até 8 horas. A qualquer momento durante essas 8 horas, tente ficar sexualmente excitado através do contato com o parceiro(a) ou consigo mesmo. Anote o que aconteceu e informe seu médico na próxima consulta.
- Se você não teve nenhuma resposta após tentar a dose recomendada por 4 semanas, ligue para o consultório do seu médico. Seu médico poderá encaminhá-lo para nossa equipe de medicina sexual.
O que fazer se os comprimidos não estiverem funcionando?
Talvez você não consiga ter ereções fortes o suficiente para ter relações sexuais imediatamente, mesmo com comprimidos como o Viagra. Isso levará tempo. Tomar a medicação prescrita pode ajudar a melhorar sua capacidade de ter uma ereção, mas pode não funcionar para todos.
Se a medicação não funcionar, há outras coisas que você pode fazer para ter uma ereção.
Para saber mais sobre outras opções de tratamento para disfunção erétil, procure nosso Programa de Medicina Sexual e Reprodutiva Masculina. Ligue para 646-888-6024 para marcar uma consulta.
Acompanhamento médico
Você precisará fazer exames de sangue do antígeno prostático específico (PSA) após a cirurgia. O PSA é uma proteína normal produzida pela próstata. Os níveis de PSA geralmente aumentam quando o câncer está presente. Se o câncer foi completamente removido, o nível de PSA não deve ser detectável.
Faça um exame de sangue de PSA nos seguintes momentos:
- 6 a 8 semanas após a cirurgia.
- 3 a 6 meses após a cirurgia.
- 12 meses após a cirurgia.
- A partir de 12 meses após a cirurgia, faça um exame de sangue de PSA a cada 6 meses. Faça isso até 5 anos após a cirurgia.
- A partir de 5 anos após a cirurgia, faça um exame de sangue de PSA a cada 12 meses. Faça isso durante toda a vida.
- Seu médico pode pedir que você faça exames de sangue de PSA com mais frequência. Se ele fizer isso, o enfermeiro lhe dará mais informações.
Se possível, faça seu exame de sangue de PSA em uma unidade do MSK. Se não puder fazê-lo em uma unidade do MSK, poderá ir a um consultório médico mais próximo de onde você mora. Envie os resultados por fax para o consultório do seu médico no MSK.
Continuação do acompanhamento médico no MSK
Nosso Programa de Sobrevivência oferece acompanhamento médico abrangente para pessoas que foram tratadas de câncer de próstata no MSK. Seu médico vai ajudá-lo a decidir quando você estiver pronto para esta etapa. O programa ajudará você a se recuperar dos efeitos físicos e emocionais do câncer de próstata. É nele que também observaremos quaisquer sinais de recidiva do câncer.
Um profissional especializado (APP) trabalhará em estreita colaboração com seu médico e será responsável pelos seus cuidados. O APP é membro da equipe de tratamento contra o câncer de próstata no MSK. E é especialista no atendimento a sobreviventes de câncer.
O APP vai:
- Procurar sinais de que o câncer voltou.
- Gerenciar quaisquer efeitos do tratamento, como dor e fadiga (sentindo mais cansaço ou fraqueza que o normal).
- Recomendar exames de tomografia para outros tipos de câncer.
- Aconselhar sobre como ter um estilo de vida saudável, como alimentação, exercícios e parar de fumar.
Durante as consultas com seu APP, você vai:
- Conversar sobre seu histórico médico.
- Fazer um exame físico.
- Solicitar exames, como raio X, tomografias e exames de sangue.
- Encaminhe para outros médicos, se necessário.
- Prescrever medicações, se necessário.
Fale com seu médico ou enfermeiro, ou acesse nosso Centro de Sobrevivência online em www.msk.org/experience/living-beyond-cancer para obter mais informações sobre o programa de Sobrevivência.
Quando ligar para seu médico
Ligue para seu provedor de assistência médica imediatamente se:
- Tiver febre de 38,3 °C (101 °F) ou superior.
- Tiver dor intensa na parte inferior do abdômen (barriga) ao urinar.
- Não conseguir urinar.
- Tiver inchaço ou sensibilidade nas panturrilhas ou coxas, especialmente se uma perna estiver mais inchada que a outra.
- Tiver falta de ar ou tossir sangue.
Informações de contato
Se você tiver dúvidas ou preocupações, fale com seu médico. Um membro da sua equipe de atendimento atenderá de segunda a sexta-feira, das 9h às 17h. Fora desse horário, você pode deixar uma mensagem ou falar com outro médico do MSK. Sempre haverá um médico ou enfermeiro de plantão.
Se você não tiver certeza de como entrar em contato com seu médico, ligue para 212-639-2000.
Serviços de apoio
Esta seção contém uma lista de serviços de suporte. Eles podem ajudá-lo a se preparar para a cirurgia e se recuperar depois dela.
Ao ler esta seção, anote as perguntas que deseja fazer ao seu médico.
Serviços de apoio do MSK
Escritório de Internações
212-639-7606
Ligue se tiver dúvidas sobre sua internação no hospital, como solicitar um quarto privativo.
Anestesia
212-639-6840
Ligue se tiver dúvidas sobre anestesia.
Sala de Doação de Sangue
212-639-7643
Ligue para obter informações se estiver interessado em doar sangue ou plaquetas.
Bobst International Center
www.msk.org/international
888-675-7722
Recebemos pacientes de todo o mundo e oferecemos diversos serviços para auxiliá-los. Se você é um(a) paciente internacional, peça ajuda para organizar seus cuidados.
Centro de Orientação
www.msk.org/counseling
646-888-0200
Muitas pessoas acham que o acompanhamento psicológico as ajuda. Nosso Centro de Orientação oferece orientações para indivíduos, casais, famílias e grupos. Também podemos prescrever medicamentos para ajudar se você se sentir ansioso(a) ou deprimido(a). Peça um encaminhamento a um membro de sua equipe de cuidados ou ligue para o número acima para marcar uma consulta.
Programa de Distribuição de Alimentos
646-888-8055
Oferecemos alimentos para pessoas necessitadas durante o tratamento do câncer. Fale com um membro de sua equipe de cuidados ou ligue para o número acima para saber mais.
Serviço de Medicina Integrativa e Bem-Estar
www.msk.org/integrativemedicine
O nosso Serviço de Medicina Integrativa e Bem-Estar oferece muitos serviços para complementar (combinar) os cuidados médicos tradicionais. Por exemplo, fornecemos musicoterapia, terapias para mente/corpo, terapia da dança e movimento, ioga e terapia do toque. Ligue para 646-449-1010 para marcar uma consulta para esses serviços.
Você também pode marcar uma consulta com um profissional de saúde no Serviço de Medicina Integrativa e Bem-Estar. Eles trabalharão com você para elaborar um plano para criar um estilo de vida saudável e gerenciar os efeitos colaterais. Ligue para 646-608-8550 para marcar uma consulta.
Biblioteca do MSK
library.mskcc.org
212-639-7439
Você pode visitar o site da nossa biblioteca ou falar com a equipe de referência da biblioteca. Eles podem ajudar você a encontrar mais informações sobre algum tipo de câncer. Você também pode visitar o Guia de Educação do Consumidor de Cuidados de Saúde e Pacientes da biblioteca.
Serviços de Nutrição
www.msk.org/nutrition
212-639-7312
Nosso Serviço de Nutrição oferece aconselhamento nutricional com um de nossos nutricionistas clínicos. Seu nutricionista clínico conversará com você sobre seus hábitos alimentares. Ele também poderá orientá-lo sobre o que comer durante e após o tratamento. Peça um encaminhamento a um membro de sua equipe de cuidados ou ligue para o número acima para marcar uma consulta.
Educação para Pacientes e Comunidade
www.msk.org/pe
Visite nosso site de Educação para Pacientes e Comunidade para pesquisar recursos educacionais, vídeos e programas online.
Cobrança do Paciente
646-227-3378
Ligue se tiver dúvidas sobre a pré-autorização com sua seguradora. Isso também é chamado de pré-aprovação.
Escritório de Representação do Paciente
212-639-7202
Ligue se tiver dúvidas sobre o formulário Health Care Proxy ou se tiver dúvidas sobre o seu tratamento.
Enfermeira de Ligação Perioperatória
212-639-5935
Ligue se tiver dúvidas sobre o MSK divulgar qualquer informação durante a cirurgia.
Enfermeiros e acompanhantes particulares
646-357-9272
Você pode solicitar enfermeiros ou acompanhantes particulares para cuidar de você no hospital e em casa. Ligue para saber mais.
Serviços de Reabilitação
www.msk.org/rehabilitation
O câncer e os tratamentos contra o câncer podem fazer você sentir seu corpo enfraquecido, tenso ou rígido. Alguns podem produzir linfedema (inchaço). Nossos fisiatras (médicos especializados em reabilitação), terapeutas ocupacionais (TOs) e fisioterapeutas (FTs) podem ajudar você a voltar às suas atividades normais.
- Os médicos especializados em reabilitação diagnosticam e tratam problemas que afetam a maneira como você se movimenta e faz suas atividades. Eles podem projetar e ajudar a coordenar seu programa de terapia de reabilitação, seja no MSK ou em algum lugar próximo da sua casa. Ligue para a Medicina de Reabilitação (Fisiatria) no número 646-888-1929.
- Um TO pode ajudar caso você esteja com dificuldades de realizar suas atividades normais. Por exemplo, ele pode recomendar ferramentas que facilitem suas tarefas diárias. Um FT pode ensinar exercícios que ajudem a aumentar a força e a flexibilidade. Ligue para a Terapia de Reabilitação no número 646-888-1900 para saber mais.
Programa de Recursos para a Vida Após o Câncer (RLAC)
646-888-8106
No MSK, o cuidado não termina após o tratamento. O Programa RVAC é para pacientes que concluíram o tratamento e seus familiares.
Esse programa tem muitos serviços. Oferecemos seminários, workshops, grupos de apoio e orientação sobre a vida após o tratamento. Também podemos ajudar com questões de seguro e emprego.
Programas de Medicina Sexual
O câncer e os tratamentos contra o câncer podem afetar sua saúde sexual, fertilidade ou ambos. Os programas de saúde sexual do MSK podem ajudar você antes, durante ou após o tratamento.
- Nosso Programa de Medicina Sexual Feminina e Saúde da Mulher pode ajudar com problemas de saúde sexual, como menopausa prematura ou problemas de fertilidade. Peça um encaminhamento a um membro de sua equipe de cuidados do MSK ou ligue para 646-888-5076 para saber mais.
- Nosso Programa de Medicina Sexual e Reprodutiva Masculina pode ajudar com problemas de saúde sexual relacionados ao câncer, como disfunção erétil (DE). Peça um encaminhamento a um membro de sua equipe de cuidados ou ligue para 646-888-6024 para saber mais.
Assistência Social
www.msk.org/socialwork
212-639-7020
Assistentes sociais ajudam pacientes, familiares e amigos a lidar com problemas comuns para pessoas com câncer. Eles oferecem aconselhamento individual e grupos de apoio durante todo o tratamento. Eles podem ajudar você a se comunicar com crianças e outros membros da família.
Nossos assistentes sociais também podem ajudar a encaminhar você para agências e programas comunitários. Se você estiver com problemas para pagar suas contas, eles também têm informações sobre recursos financeiros. Ligue para o número acima para saber mais.
Cuidado Espiritual
212-639-5982
Nossos capelães (conselheiros espirituais) estão disponíveis para ouvir, ajudar a apoiar os membros da família e orar. Eles podem entrar em contato com o clero da comunidade ou grupos religiosos, ou simplesmente ser uma companhia reconfortante e uma presença espiritual. Qualquer pessoa pode solicitar apoio espiritual. Você não precisa ter uma afiliação religiosa (conexão com uma religião).
A capela inter-religiosa do MSK está localizada perto do saguão principal do Memorial Hospital. Ela fica aberta 24 horas por dia. Em caso de emergência, ligue para 212-639-2000. Pergunte pelo capelão de plantão.
Programa de Tratamento para Fumantes
www.msk.org/tobacco
212-610-0507
Se você deseja parar de fumar, o MSK tem especialistas que podem ajudar. Ligue para saber mais.
Programas virtuais
www.msk.org/vp
Oferecemos educação e suporte online para pacientes e cuidadores. São sessões ao vivo em que você pode falar ou apenas ouvir. Você pode saber mais sobre seu diagnóstico, o que esperar durante o tratamento e como se preparar para o tratamento do câncer.
As sessões são privadas, gratuitas e conduzidas por especialistas. Acesse nosso site para saber mais sobre os Programas Virtuais ou para se cadastrar.
Serviços de suporte externo
Access-A-Ride
web.mta.info/nyct/paratran/guide.htm
877-337-2017
Em Nova York, o MTA oferece um serviço de carona compartilhada, porta a porta, para pessoas com deficiência que não podem pegar ônibus ou metrô.
Air Charity Network
www.aircharitynetwork.org
877-621-7177
Oferece deslocamento para os centros de tratamento.
Sociedade Americana de Combate ao Câncer (ACS)
www.cancer.org
800-ACS-2345 (800-227-2345)
Oferece uma variedade de informações e serviços, incluindo o Hope Lodge, um local gratuito para pacientes e cuidadores ficarem durante o tratamento do câncer.
Cancer and Careers
www.cancerandcareers.org
646-929-8032
Um recurso para educação, ferramentas e eventos para funcionários com câncer.
CancerCare (Cuidados com o câncer)
www.cancercare.org
800-813-4673
275 Seventh Avenue (Entre as ruas West 25th e 26th)
New York, NY 10001
Oferece aconselhamento, grupos de apoio, workshops educacionais, publicações e assistência financeira.
Comunidade de Apoio ao Câncer
www.cancersupportcommunity.org
Fornece apoio e educação às pessoas afetadas pelo câncer.
Caregiver Action Network
www.caregiveraction.org
800-896-3650
Oferece educação e apoio para pessoas que cuidam de entes queridos com uma doença crônica ou deficiência.
Corporate Angel Network
www.corpangelnetwork.org
866-328-1313
Oferece deslocamento gratuito para tratamento em todo o país usando assentos vazios em jatos corporativos.
Good Days
www.mygooddays.org
877-968-7233
Oferece assistência financeira para pagamento de copagamentos durante o tratamento. Os pacientes devem ter seguro médico, atender aos critérios de renda e receber medicamentos prescritos que fazem parte do formulário do Good Days.
HealthWell Foundation
www.healthwellfoundation.org
800-675-8416
Oferece assistência financeira para cobrir copagamentos, prêmios de assistência médica e franquias para determinados medicamentos e tratamentos.
Joe’s House
www.joeshouse.org
877-563-7468
Oferece uma lista de lugares para ficar perto de centros de tratamento para pessoas com câncer e suas famílias.
LGBT Cancer Project
www.lgbtcancer.com
Oferece apoio e defesa para a comunidade LGBT, incluindo grupos de apoio online e uma base de dados de ensaios clínicos adaptados a LGBTs.
LIVESTRONG Fertility
www.livestrong.org/fertility
855-744-7777
Oferece informações sobre reprodução e apoio a pacientes com câncer e sobreviventes cujos tratamentos médicos apresentam riscos associados à infertilidade.
Look Good Feel Better Program
www.lookgoodfeelbetter.org
800-395-LOOK (800-395-5665)
Esse programa oferece workshops para ensinar coisas que você pode fazer para ajudar a se sentir melhor com sua aparência. Para obter mais informações ou para se inscrever em um workshop, ligue para o número acima ou acesse o site do programa.
Instituto Nacional do Câncer
www.cancer.gov
800-4-CANCER (800-422-6237)
Conselho Nacional sobre o Envelhecimento (NCOA)
www.benefitscheckup.org
Fornece informações e recursos para adultos mais velhos. Oferece o BenefitsCheckUp®, uma ferramenta online gratuita que conecta você a programas de assistência com medicamentos prescritos, incluindo o programa Extra Help do Medicare.
National LGBT Cancer Network
www.cancer-network.org
Oferece educação, treinamento e defesa para sobreviventes de câncer LGBT e os que estão em risco.
Needy Meds
www.needymeds.org
Lista os programas de assistência ao paciente para medicamentos de marca e genéricos.
NYRx
www.health.ny.gov/health_care/medicaid/program/pharmacy.htm
Oferece benefícios de prescrição para funcionários qualificados e aposentados de empregadores do setor público no estado de Nova York.
Patient Access Network (PAN) Foundation
www.panfoundation.org
866-316-7263
Fornece ajuda com copagamentos para pacientes com seguro.
Patient Advocate Foundation
www.patientadvocate.org
800-532-5274
Oferece acesso aos cuidados, assistência financeira, assistência de seguro, assistência na manutenção do emprego e acesso à lista nacional de recursos com seguro insuficiente.
Red Door Community (anteriormente conhecido como Gilda’s Club)
www.reddoorcommunity.org
212-647-9700
Um lugar onde pessoas que vivem com câncer encontram apoio social e emocional por networking, oficinas, palestras e atividades sociais.
RxHope
www.rxhope.com
877-267-0517
Oferece assistência para ajudar as pessoas a obter medicamentos que elas têm dificuldade em pagar.
Triagem do câncer
www.triagecancer.org
Oferece informações e recursos jurídicos, médico e financeiros para pacientes com câncer e cuidadores.
Serviços de apoio ao câncer de próstata
American Urologic Association Foundation
www.auafoundation.org
866-746-4282
Oferece informações gratuitas sobre doenças da próstata.
Especialista em incontinência do MSK
646-497-9068
Se você acredita que se beneficiaria de uma consulta com um cirurgião urológico especializado em incontinência, converse com seu cirurgião para obter um encaminhamento.
Grupo de Apoio ao Câncer de Próstata do MSK
646-888-8106
É uma reunião mensal para homens que receberam tratamento para câncer de próstata. Ligue para obter mais informações ou para se inscrever.
National Association for Continence
www.nafc.org
Fornece informações e apoio para pessoas que lidam com incontinência.
National Comprehensive Cancer Network (NCCN)
www.nccn.org
215-690-0300
Oferece informações e recursos para pessoas que convivem com o câncer e seus cuidadores, incluindo grupos de apoio e de formação. A publicação Prostate Cancer Guidelines for Patients (diretrizes para pacientes com câncer de próstata) pode ser útil.
Prostate Cancer Foundation
www.pcf.org
800-757-CURE (800-757-2873)
Oferece programas de formação e apoio sobre câncer de próstata.
US TOO
www.ustoo.org
800-808-7866
Oferece programas de formação e apoio sobre câncer de próstata. As reuniões são abertas às pessoas que vivem com câncer e seus cuidadores. A US TOO tem uma newsletter mensal chamada Hotsheet.
Recursos educacionais
Esta seção lista os recursos educacionais mencionados neste guia. Eles vão ajudá-lo a se preparar para a cirurgia e se recuperar depois dela.
Ao ler estes recursos, anote as perguntas que deseja fazer ao seu médico.
- A Guide for Caregivers
- About Your Urinary (Foley) Catheter: How To Clean and Care for It
- Advance Care Planning for People With Cancer and Their Loved Ones
- Building Your Family After Cancer Treatment: For People Born With Testicles
- Call! Don't Fall!
- Common Questions About MSK's Recovery Tracker
- Frequently Asked Questions About Walking After Your Surgery
- Herbal Remedies and Cancer Treatment
- How to Be a Health Care Agent
- How To Check if a Medicine or Supplement Has Aspirin, Other NSAIDs, Vitamin E, or Fish Oil
- How To Use Your Incentive Spirometer
- Patient-Controlled Analgesia (PCA)
- Pelvic Floor Muscle (Kegel) Exercises for Males
- Sperm Banking
- What You Can Do to Avoid Falling
