ここでは、MSKにおける食道がん治療中の栄養管理について説明します。 また、治療中や治療後に予想される食事(飲食)の変化についても説明しています。
がんの治療前、治療中、治療後に十分な栄養をとることは重要です。 十分な栄養をとることは次の点で役立ちます。
- 体を丈夫にする
- 適正体重を保つ
- 感染と闘う
- 副作用を抑える
- 術後の創傷を治癒する
- 食事から十分なビタミンを摂取できないなどの栄養不足を防ぐ
以下の内容は治療が始まる前に、少なくとも1度は最後までお読みください。 治療中や治療後の参照として使うのも良いでしょう。
治療中は十分な栄養が摂れるよう、バランスの良い食事を心がけることが大切です。 こうすることで体重を安定させ、筋肉と体力を維持するのに役立ちます。
治療中の栄養について
食道がんの通常の治療は食道切除術(全食道または一部食道の摘出手術)です。 人によっては手術の前に、化学療法や放射線治療も受けます。 手術前に化学療法や放射治療を受けることを導入療法と呼びます。 最善の治療プランについては担当医と話し合ってください。
臨床管理栄養士との連携
臨床管理栄養士が、治療中や治療後の食事計画をお手伝いします。 また、十分な栄養を摂取できるようにサポートしてくれます。 臨床管理栄養士との予約を取る場合は、212-639-7312に電話するか、あるいは担当の医療チームに助けを求めてください。
手術の前に化学療法や放射線治療を受ける場合は、臨床管理栄養士は次を行います。
- 食事を変えることで症状に対処する
- 十分な栄養をとるように助ける
- 体重が減りすぎたり増えすぎたりしないようにする
手術の予定が決まったら、担当の臨床管理栄養士から電話があります。 手術前後の食事や栄養についても相談にのってくれます。 疑問や不安な点など、何でも聞いてください。
手術後は、入院患者さんの臨床管理栄養士が食事と栄養を管理します。 入院中の飲食についても教えてくれます。 退院後は、外来の臨床管理栄養士が自宅での食生活をサポートします。 患者さんが十分な栄養を摂取できるように協力してくれます。
MSK栄養サービスの連絡先
臨床管理栄養士との予約を取るには、212-639-7312に電話するか、あるいは医療チームに助けを求めてください。 MSKはマンハッタンや地域内の関連病院でも栄養サービスを提供しています。
MSKの栄養サービスについての詳細は、www.mskcc.org/nutritionにアクセスしてください。
化学療法や放射線治療中の栄養
患者さんが手術前の化学療法や放射線治療中に、十分な栄養を取れるように本セクションの情報をご利用ください。 食事や栄養についての質問は、臨床管理栄養士に相談しましょう。
食物の嚥下が困難な患者さんは、十分な栄養を取るために栄養チューブを使う必要があるかもしれません。 その場合は、医療提供者が詳しい情報を教えてくれます。
カロリーやたんぱく質を増やすためのヒント
化学療法や放射線治療中に食事量が通常よりも減っている方は、高カロリー・高たんぱく質の食事に従いましょう。 高カロリー・高たんぱく質の食事をすることで、(健康的な体重の方は)体重維持したり(過体重の方は)ゆっくりと減量するのに役立ちます。
高カロリー・高たんぱく質の食物
カロリーやたんぱく質を食事にもっと加えるには、以下の表にある食物を摂取しましょう。 詳細情報が必要な方は、臨床管理栄養士にご相談ください。
患者さんが食べやすいものをお選びください。 食べ方に影響する問題を抱えている方は、「治療の副作用を管理するためのヒント」のセクションをお読みください。
| 食品群 | 食品 | カロリー | たんぱく質(g) |
|---|---|---|---|
| 肉・豆・卵 | 乾燥煮豆 1カップ | 240 | 4 |
| チキンサラダ 1/2カップ | 200 | 14 | |
| バター 1テーブルスプーンで調理したLサイズの卵(1個) | 175 | 7 | |
| 油漬けツナ缶 3oz(85g) | 170 | 25 | |
| 卵の代用品 1/4カップ | 25 | 5 | |
| ナッツバター | ピーナッツバター(低脂肪でないもの) 1テーブルスプーン | 95 | 4 |
| アーモンドバター 1テーブルスプーン | 100 | 3 | |
| 乳製品 | 練乳缶(調理で水の代わりに使用)1/2カップ | 160 | 8 |
| 脂肪分2%のギリシャヨーグルト | 140 | 20 | |
| 脂肪分5%のギリシャヨーグルト | 190 | 18 | |
| プレミアムアイスクリーム 1/2カップ | 220 | 14 | |
| 全脂肪カッテージチーズ 1/2カップ | 115 | 7 | |
| 細切りチーズ 1/4カップ(1oz(28g)) | 100 | 7 | |
| ハーフアンドハーフ 1/4カップ | 80 | 2 | |
| 全乳(調理で水の代わりに使用)1/2カップ | 75 | 7 | |
| クリームチーズ 1テーブルスプーン | 50 | 1 | |
| サワークリーム 2テーブルスプーン | 50 | 1 | |
| 脂肪分 | バター、マーガリン、オイル、またはマヨネーズ 1テーブルスプーン | 100 | 0 |
| グレイビーソース 2テーブルスプーン | 40 | 1 | |
| 甘味 | はちみつ 1テーブルスプーン | 60 | 0 |
| 砂糖、ジャム、ジェリー、チョコレートシロップ 1テーブルスプーン | 50 | 0 | |
| ミールリプレイスメント | ミールリプレイスメントバー 1つ | 200 | 15 |
| たんぱく質粉末 1スクープ(1oz(28g)) | 100 | 15 |
高カロリー/高たんぱく質の液体栄養補助食品
高カロリーまたは高たんぱく質の栄養補助食品の摂取を医療提供者に勧められることもあります。 そのようなときは、食事の間に補助食品をとってください。 食事と一緒に補助食品をとると、満腹感を感じることがあり、食事をとることができなくなるかもしれません。
以下の表に記載されている食品のほとんどをスーパーマーケットや薬局で購入することができます。 製品が店にないときは、薬剤師か店のマネージャーに注文するように依頼しましょう。 以下の製品はオンラインでも注文できます。
| 栄養補助食品 | カロリー | たんぱく質(g) | 水分(mL) | 乳糖不使用? |
|---|---|---|---|---|
| Ensure® Original(8oz(227mL) | 250 | 9 | 196 | はい |
| Ensure® Clear(8oz(227mL) | 240 | 8 | - | はい |
| Ensure Plus®(8oz(227mL) | 350 | 13 | 180 | はい |
| Orgain® Nutritional Shake(11oz(325mL) | 250 | 16 | - | いいえ |
| Glucerna® Shake(8oz(227mL) | 220 | 10 | 200 | はい |
| Boost® Original(8oz(227mL) | 240 | 10 | 200 | はい |
| Boost Glucose Control®(8oz(227mL) | 190 | 16 | 200 | はい |
| Boost® Nutritional Pudding(5oz(142g) | 240 | 7 | 140 | はい |
| Boost® VHC(超高カロリー)(8oz(227mL) | 530 | 22.5 | 168 | はい |
| Boost Breeze®(8oz(227mL) | 250 | 9 | 196 | はい |
| Carnation Breakfast Essentials® Powder | 130 | 5 | - | いいえ |
| Carnation Breakfast Essentials® Ready-to-Drink(11oz(325mL)) | 250 | 14 | 285 | いいえ |
| Premier Protein Shakes(プリミア プロテイン) | 160 | 30 | - | いいえ |
| ENU® Complete Nutrition Shake(11oz(325mL)) | 450 | 23 | - | はい |
| Kate Farms® Komplete®(10.8oz(319mL)) | 290 | 16 | - | はい |
| Benecalorie®(1.5oz(42.5g) | 330 | 7 | - | はい |
| Beneprotein® Instant Protein Powder(7g) | 25 | 6 | - | はい |
高カロリー/高たんぱく質の栄養シェイク
独自の高カロリー/高たんぱく質の栄養シェイクを作ることもできます。 シェイクのレシピの他に、摂取するカロリーやたんぱく質を高めるためのヒントなどの詳細情報については、 癌治療中にきちんと食事を取るをお読みください。
摂取量を増やすためのヒント
化学療法や放射線治療は味覚の変化や食欲の減退など、食べることが困難になる副作用を引き起こす可能性があります。 治療が原因で十分な食物を口にできなかったり体重が減少したりする場合は、以下のガイドラインに従ってください。
-
少量の食事を頻繁にとりましょう。
- 2~3時間ごとに通常の半分の量を食べましょう。
- 1日3回の食事を取る代わりに、6~8回の食事をとりましょう。
- 食事のスケジュールを立て、従いましょう。 空腹感を感じるまで待つ必要はありません。
- 好きな食べ物を簡単に食べられるような場所に用意しましょう。
- 食物が1回分に分けられた簡単に食べられるものを購入しましょう。 ミックスナッツやトレイルミックスの小袋を試すのも良いでしょう。
-
料理の残り物があるように多めに調理しましょう。
- 冷蔵庫には翌日分までの食事を余分に保管しましょう。
- 余分の食事は冷凍しましょう。 1食分を使うときは、キッチンカウンターではなく、冷蔵庫か電子レンジで解凍します。 解凍したら、湯気が上がるまで温め直しましょう。
- 医療提供者から禁止されていない限り、さまざまな食品群や食品タイプを食事に取り入れましょう。
- 固形食品よりも液体食品からカロリーを取りましょう。 例えば、「Ensure」シェイクやCarnation Breakfast Essentials®などのミルクシェイクや栄養補助食品から取りましょう。
- 楽しく、リラックスした中で食事を取りましょう。
- 栄養は薬剤と同じくらい重要であると考えてください。
治療の副作用に対処するためのヒント
化学療法や放射線治療は次のような副作用を引き起こす可能性があります。
- 口や喉の乾燥や痛み
- 咀嚼や嚥下が困難または痛みを伴う
- 吐き気(吐きそうな気分)
このような症状は飲食を困難にします。 次のような副作用がある方は、次のセクションのガイドラインに従ってください。
新たな副作用が発症したり悪化したら、これらにどのように対処したらいいのか医療提供者に相談しましょう。
咀嚼や嚥下の困難
咀嚼や嚥下の問題例として、噛んだり飲み込んだりするのが難しい、食べ物が喉に詰まる感じがするなどがあります。 このような副作用があるときは:
-
食べ物をピューレ状にしたり、機械で柔らかくして食べましょう。
- ピューレ状にした食物は噛む必要がありません。 通常、ミキサーなどで食感を滑らかにします(ミキサーかフードプロセッサに入れる)。
- 機械で柔らかくした食物は大抵の食物よりも噛む回数が少なくてすみ、 さいの目に切ったりみじん切りにされています。
- 自宅でミキサー(Vitamix®など)かフードプロセッサを使えるように用意しましょう。 そうすることで、食べ物をピューレ状にしたいときに便利です。
- 毎日、高カロリーの飲料を1回以上飲むようにしましょう。 そのまま飲める栄養補助食品(EnsureかBoostなど)か、ホームメイドのミルクシェイクやスムージーでもかまいません。 患者さんにとって何が最善かについては、臨床管理栄養士に相談しましょう。
口渇
口の中が乾燥して唾液が十分に分泌されないと、食べるのが難しくなります。 口の中が乾燥している場合:
- シチューやクリームスープ、柔らかくしっとりと調理した鶏肉や魚など、水分の多い食品を選びましょう。
- グレービー、ソース、アップルソース、その他液体を食物に加えましょう。
- 食物を口に入れるたびに少量の温かいスープか他の液体も一緒にいただきましょう。
- ムースなど、ジェラチンが入った食物をいただきましょう。 これらは簡単に喉から通り抜ける傾向があります。
- 常に水のボトルを携帯しましょう。 水が入った小型のスプレイボトルを携帯するのもいいでしょう。 1日を通して水を口の中にスプレイして口が乾かないようにしましょう。
- シュガーフリーのミント、レモンドロップをなめたり、シュガーフリーガムを噛んだりして唾液をたくさん出しましょう。
- 市販(処方箋でない)のBiotene® Oralbalance Moisturizing Gelなどの唾液サプリメントを使ってみましょう。
-
体重維持ができないときは、水ではなくカロリーのある飲み物を選びましょう。 フルーツジュース、フルーツネクター、Ensureなどの栄養補助飲料などもいいでしょう。
- 糖尿病患者の方は、これを実行する前に担当医や臨床管理栄養士に相談してください。 血糖値を管理するために、糖分の高い飲料を制限したり避けたりするように指示されるかもしれません。
口内炎
口内炎がある場合:
- ソース、スープ、油脂、ディップなどで乾燥食品を湿らせましょう。
- 熱い食物や飲料を避けましょう。
- かんきつ系の果物(オレンジ、グレープフルーツ、レモン、ライムなど)を食べたり酸性の果汁を飲んだりしないでください。
- 辛い食物は避けましょう。
- 口内炎が気になるときは、食物に酢(酢が入ったサラダドレッシングも含む)をかけないようにしましょう。
- シュガーフリーキャンディをなめましょう。
- 食前後にはやわらかい歯ブラシでやさしく歯磨きをしましょう。
- 生理食塩水(軽い塩水)で口をすすぎましょう。 塩 1/4~1/2ティースプーンとコップ 1杯(237mL)のぬるま湯を混ぜて塩水を作ることができます。
上記に従っても痛みが治まらないときは、担当医か医療提供者に相談してください。 麻痺させる薬液が処方されるかもしれません。
吐き気
ほとんどの医療提供者は吐き気の治療や抑止に薬を処方してくれます。 吐き気の対処に役立つ、以下のガイドラインにも従いましょう。
- 低脂肪で澱粉質の食品を食べましょう。 これらの食品は吐き気を起こす可能性が低いです。 この例として、米、白いパンのトースト、クラッカー、チーリオス、メルバ・トースト、エンゼルフードケーキ、プレッツェル、ソルティンクラッカーなどがあります。
- 辛い食物は避けましょう。
- 特に高脂肪の食品、ドーナツやフライドポテト、ピザ、ペストリーなどの揚げ物を避けましょう。
- 食物の匂いが気になるときは、室温にするか冷たくしていただきましょう。 熱すぎる食物は避けましょう。 熱すぎる食物は匂いが強いことが多く、吐き気を悪化させます。
- 少量の食事を頻繁にとるようにしましょう。
- 食物は消化しやすいようによく噛みましょう。
- 大量の飲料を一気に飲むのは避けましょう。 こうすることで、満腹感からくる吐き気の悪化を防ぐことができます。
- ジンジャーティーやジンジャーエール、ノンアルコールジンジャービールを飲んだり、本物のジンジャーが入ったキャンディをなめたりしましょう。 ジンジャーには鎮静効果があり、吐き気に役立つとされています。
食道切除術後の食事と栄養
食道切除術では、医師が食道の一部を切除します。 また、胃を上に移動させ、胃と食道の残りの部分をつなぎます(図1、2参照)。 空腸と呼ばれる小腸の一部に栄養チューブをつなぎます(図2参照)。 栄養チューブは経皮空腸瘻チューブまたはJチューブと呼ばれます。 手術後に食道と胃が治癒する間、このチューブで栄養を取ります。

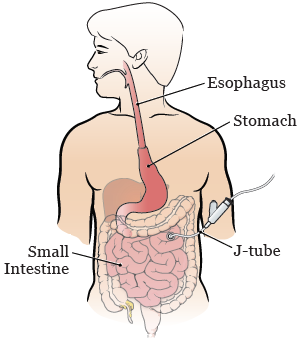
食道切除術の後は、担当の医療チームが回復を見守ります。 同チームがいつから飲んだり食べたりできるかを教えてくれます。 これは入院中になったり退院後になったりします。 担当医と入院時の臨床管理栄養士が次のステップを説明してくれます。
入院中は院内の管理栄養士が患者さんの栄養を管理します。 その詳細は次の通りです。
- 十分な栄養が取れているかどうか確認する。
- 食事と栄養チューブ使用の予定について説明する。
- ケース・マネージャーが、自宅で必要になる食事と栄養の器具を説明する。 ケース・マネージャーがこれら器具を注文する。
- 患者さんと話し合い、質問に答える。
退院後、外来の臨床管理栄養士が患者さんの栄養管理を始めます。 その詳細は次の通りです。
- 退院後3日以内に電話を受ける。
- 定期的に連絡をとり、自宅での食事管理の助けをする。
- 患者さんと話し合い、質問に答える。
栄養チューブについて
手術の直後は、何も食べたり飲んだりできません。 小腸につながれた栄養チューブを通した液体栄養剤からすべての栄養が得られます。 栄養剤は消化され、小腸によって吸収されます。 この栄養剤には体が必要なすべての栄養が含まれています。
チューブの注入速度
チューブの注入速度は栄養チューブが1時間あたりに注入する栄養剤の量です。 1時間あたりのミリリットル(mL)で測定されます。
目標の注入スケジュールはチューブがカロリーやたんぱく質、液体の適正量を注入する速度と時間数です。 入院時の臨床管理栄養士が患者さんの身長と体重を基にして、目標の注入スケジュールをたてます。
最初は、チューブの注入速度は低速から始めます。 チューブの注入速度は目的の速度またはスケジュールまで、ゆっくりと増やしていきます。
退院後のチューブ栄養
退院後は、栄養の一部をチューブ栄養からとるかもしれません。 これは、患者さんが流動食に従っていて、それだけでは十分な栄養を取れないか、あるいは飲食をまだ始めていないためとも考えられます。 これをサプリメントと呼ぶことにします。 チューブ栄養は、患者さんが正常な回復に必要なすべてのたんぱく質やカロリーを確実に摂取するためのものです。
退院後にチューブ栄養を使うときは、入院の臨床管理栄養士が、患者さんが自宅で必要になる栄養剤や器具についてケースマネージャーに説明します。 患者さんとケースマネージャーは在宅医療会社と協力して、チューブ栄養の栄養剤と器具が自宅に届けられるように手配をします。 在宅医療会社の名前を確認しておきましょう。
患者さんが退院する前に、在宅医療会社からの訪問があります。 そのとき、チューブ栄養ポンプの使い方について患者さんや介護人に説明してくれます。 看護師や入院時の臨床管理栄養士もリソース How to Use a Pump With Your Feeding Tubeを提供したり、ご質問に答えたりしてくれます。 患者さんや介護人は、退院前に、チューブ栄養ポンプを安心して使えるようにしましょう。
退院した後は、おそらく病院で使用した栄養剤と同じものを使うでしょう。 16時間のチューブ栄養スケジュールから始めます。 治癒が進むにつれて、栄養チューブの使用時間も少なくなります。 栄養チューブの使用時間については、外来時の臨床管理栄養士が説明してくれます。 栄養チューブの使用時間が徐々に少なくなると、食欲も増してきますので、栄養チューブの使用をやめるのも早くなります。
手術後の飲食
食道と胃が治癒するにつれて、徐々に飲食が始まります。 徐々に飲食が進むと、異なる食事に従っていきます。 このような順番で食事を進めていくことになるでしょう。
- 清澄流動食:この食事は透明の液体のみが含まれます。 透明の液体は体が最も消化しやすいものです。
- 全流動食:この食事は清澄流動食の液体すべてと、透明でない濃厚な液体も含まれます。
- 軟食:この食事は全流動食の液体すべてと、物理的な柔らかい食べ物も含まれます。 つまり、咀嚼が少なく、食感が滑らかで飲み込みやすい食物が必要になります。
最初は、これらの食事に従いながら、栄養チューブから栄養も取っていきます。 飲んだり食べたりすることでより多くの栄養を摂取できるようになると、医療提供者はチューブ栄養の量を減らしていきます。 最終的にチューブ栄養が停止されます。
このリソースの終わり近くにある「リソース」セクションにはこれら食事のガイドラインが詳細に記載されています。 入院中にこれらの食事に従っている場合は、どの食物がどの食事に含まれるかについて記載されたメニューが渡されます。
臨床管理栄養士が、新しい食事を始める準備ができたかどうかを判断します。 また、退院するときに、自宅で従うべき食事についても説明してくれます。 ほとんどの患者さんは、退院した後、一部チューブ栄養を取りながら透明の液体に従います。
清澄流動食
清澄流動食は手術から6日後あたりから始まります。 この食事中に飲めるものについての詳細は、この資料の最後の方にある「清澄流動食」のセクションをお読みください。
清澄流動食を始めるとき、チューブ栄養のスケジュールは1日あたり24時間から18時間に短縮されます。 退院したら、経過にもよりますが、チューブ栄養のスケジュールは1日あたり16時間に短縮されます。 こうすることで、日中の食欲が増します。
1度に少量の飲料をゆっくりと飲み、ご自分の限界を学びましょう。 限界を学ぶことで、逆流を防ぐことができます。 飲料は1度に4oz(1/2カップ)から始めましょう。 清澄流動食を始めるときは、4oz(118mL)の液体を1日に6~8回(合計24~32oz(708~944mL))飲むようにしましょう。
全流動食
清澄流動食に従うことができたら、手術から10日後あたりから全流動食が始まります。 この食事中に飲めるものについての詳細は、この資料の最後の方にある「全清澄流動食」のセクションをお読みください。
全流動食を始めるときは、外来の臨床管理栄養士がチューブ栄養のスケジュールの調整方法について説明してくれます。 ほとんどの患者さんは同じチューブ栄養の速度を保ちますが、チューブ栄養の最低時間は1日あたり12時間までです。
手術の後、乳製品の一部または全部を飲むことができないかもしれません。 乳製品(牛乳やヨーグルトなど)を飲んだ後の状況に注意を払い、不快感を与えるものは避けましょう。 詳細については、このリソースの「手術後の食物不耐性」のセクションをお読みください。
軟食
外来の臨床管理栄養士が軟食を始める時期を教えてくれます。 通常、手術から13日後あたりから始まります。 この食事に従うときに飲める飲料についての詳細は、このリソースの終わり近くにある「軟食」のセクションをお読みください。 そのセクションには「軟食6食のサンプルメニュー」も記載されていますので、その例に従うのもよいでしょう。
軟食療法を始めるときは、外来の臨床管理栄養士がチューブ栄養のスケジュールの調整方法について説明してくれます。 ほとんどの患者さんは同じチューブ栄養の速度を保ちますが、チューブ栄養の最低時間は1日あたり8時間までです。
軟食療法を始めるときは、体重や食品と飲料の記録も始めましょう。 詳細については、このリソースの「摂取した飲食物の記録」のセクションをお読みください。
手術前に食べていたスイーツや乳製品など一部の食物を食べられないかもしれません。 さまざまな食物を食べた後の状況に注意を払い、その記録を取りましょう。 詳細については、このリソースの「手術後の食物不耐性」のセクションをお読みください。
チューブ栄養の停止
外来の臨床管理栄養士が、患者さんが摂っている飲食物のカロリー数を確認するために頻繁にフォローアップします。 また、管理栄養士は患者さんがチューブ栄養の栄養剤量を徐々に減らし、飲食物から摂る栄養を増やすように助けてくれるでしょう。 目標は、患者さんがチューブ栄養の摂取を停止し、少量の食事を頻繁にとる軟食療法に従えるようにすることです。
担当医は患者さんが食事から十分な栄養をとれるようになったら、チューブを外します。 目標は、手術後の最初の診察で、チューブ栄養を外すことです。 これは通常、退院してからおよそ2週間後になります。
食事と栄養のスケジュール
以下は回復の目標です。 患者さんによってはこのスケジュール通りにはいかないかもしれません。食事を変更する場合は、医療従事者の指示に従ってください。
| 手術後の日数 | 食事と栄養の目標 |
|---|---|
| 2 |
|
| 5 |
|
| 6 |
|
| 7 |
|
| 10 |
|
| 13 |
|
| 16 |
|
体重の記録
手術後の体重を記録することは重要です。 3~5日おきに、または外来の臨床管理栄養士の指示に従って、体重を測りましょう。 1日の同じ時刻ころに体重を測ることをお勧めします。 そのときは、同じ量の衣服を着用するようにしましょう。
退院直後に、体重が減るのは正常です。 病院で手術から回復しているとき、体には通常よりも多くの液体が含まれているので、 体重が増えます。 退院した後、この液体の重量が失われますので、 体重は通常の体重に戻るか、あるいは通常の体重よりも多少少なくなりますが、 このような変化は正常です。 外来の臨床管理栄養士が大幅な体重減少がないように指導してくれます。
手術後の数ヶ月に、努力していないのに体重が減少しているときは医療チームに相談してください。 食事に関して助けが必要な場合は、外来の臨床管理栄養士と予約を取ることができますので、ご利用ください。
摂取する飲食物の記録
食道切除術の後、すぐに全治したかのように感じたり、食事に影響する他の消化関係の変化を経験するかもしれません。 食品と飲料の記録をとることで、どんな食品や分量が消化にいいかを見ることができます。 また、十分なカロリー摂取を確実にするのにも役立ちます。
食品と飲料の記録では、次の点に留意しましょう。
-
摂取したすべての飲食物を記録します。 記録の内容は次の通りです。
- 飲食の時間
- 飲食物の量(分量)とタイプ
- 飲食物のカロリー数
-
飲食した後に生じた症状や問題を書き留めます。
- 満腹感がありますか?
- 胸部の圧迫感がありますか?
- 逆流がありますか?
- 腹部の痛みがありますか?または下痢(軟便、水様便)がありますか?
体重の記録をとることも重要です。 体重は3~5日に1回、または臨床管理栄養士から体重を測るように言われた頻度で測りましょう。 毎日同じ時間に体重を測るようにしてください。 そのときは、同じ量の衣服を着用するようにしましょう。
食品と飲料の記録例は以下をお読みください。 「リソース」セクションに空白の記録欄があります。
| 時刻 | 分量 | 詳細 | カロリー | 症状? |
|---|---|---|---|---|
| 7:00 | 4oz(30mL) | アップルジュース | 60 | なし |
| 8:00 | 大玉1個 5oz(142g) | スクランブルエッグ マッシュポテト | 100 160 | なし |
| 10:00 | 6oz(170g) | ヨーグルト | 105 | なし |
| 2:00 | 5 oz(142g) 4 oz(113g) | マッシュポテト バニラプディング | 160 110 | なし |
| 4:00 | 大玉1個 | スクランブルエッグ | 100 | なし |
| 6:00 | 6oz(170g) 5 oz(142g) 1/4カップ 1/4カップ | マッシュポテト 柔らかく調理したニホンカボチャ 煮込み鶏肉 グレービーソース | 92 75 58 50 | 満腹で全部食べられなかった |
| 1日の合計カロリー 1130 |
食物の計測
食物を正確に計測するために、軽量スプーン、軽量カップ、クッキングスケールをご利用ください。 食物によっては、以下のガイドラインを使って量の計測に役立てましょう(図4参照)。

図4 分量推定のガイドライン
カロリー情報の見つけ方
カロリー情報は食品の包装に記載されている栄養成分表示をお読みください

図5 カロリー情報が記載されている栄養成分表示の場所
栄養成分表示がない食物の場合はCalorieKing.comか、myfitnesspal.comなどの栄養リソースのウェブサイトでカロリー情報を探してください。また、MyFitnessPal をスマートフォンにダウンロードするのも良いでしょう。
臨床管理栄養士がフォローアップの予約の際に、カロリー情報を計算してくれます。 摂取した飲食物の内容、その分量を記録していただけますと、カロリー計算をしてくれます。
手術後の食事ガイドライン
手術後の胃は、手術前と同じ量を蓄えることができませんので、 1日3回の食事の代わりに、食事を6~8回に分けてとりましょう。 こうすることで、胃が小さくても、適量の食物をとることができます。 ダイエットをしているわけでもないのに体重が減少しているときは、担当医や臨床管理栄養士に相談しましょう。
食物のガイドライン
- 初めて食べ始めるとき、1度に快適に食べられる分量は1/2~1カップほどかもしれませんが、 時間が経つにつれて、多めの分量をとることができるようになります。 栄養価の高い高カロリー・高タンパク質の食品を食べるようにしましょう。
- 食物はよく噛みましょう。 こうすることで消化に役立ちます。
- ゆっくり食べましょう。 こうすることで満腹で不快に感じる前に食事を止めることができます。
- 食事中に4oz(118mL、1/2カップ)以上の液体を飲まないようにしましょう。 こうすることで満腹にならずに、十分な固形食をとることができます また、食物を消化する速度も落ちます。 スープも液体にみなされることを忘れないでください。
飲料のガイドライン
- ほとんどの飲料は食事の時間から少なくとも1時間前、または1時間後に飲みおえましょう。 こうすることで満腹感を避け、脱水を防ぎます。
- 毎日コップ8〜10杯(およそ8oz、240mL)の水分をとるようにしましょう。 炭酸飲料を飲むと満腹感を覚える場合は、炭酸飲料を避けましょう。
手術後の食物不耐性
食物不耐性は特定のタイプの飲食物をとることができないことです。 手術の後、手術前は食物不耐症を示さなかった食物が不耐症を示す場合があります。
糖不耐症
糖分が高い食物や飲料を口にしてからおよそ20分以内に胃けいれん、胃痛、または下痢を生じる方がいます。 これはダンピング症候群と呼ばれるものです。 このような症状がある場合は、臨床臨床管理栄養士に相談してください。 食事に食物繊維を加えることを勧められるかもしれません。 食品ラベルを使って、自分が食べている砂糖の量を把握しましょう。
人によっては、糖分の高いものを食べてから1~2時間内に脱力感、空腹感、吐き気、不安、震え、発汗を経験します。 これは低血糖によるものです。
ダンピング症候群や低血糖は食事を変え、食べる物に気をつけることで制御できます。 詳細については臨床管理栄養士にご相談ください。
糖分が高い飲食物には次があります。
- 炭酸飲料
- フルーツジュース
- キャンディ
- アイスクリーム
- ケーキ
- はちみつ
- シロップ
- ジャム
脂肪不耐症
人によっては脂肪分の高いものを食べると消化不良を生じる場合があります。 まず、少量の脂肪分をとってから、徐々に量を増やしていきましょう。
脂肪分が高い食物には次があります。
- バター、マーガリン、油
- マヨネーズ
- クリーミーなサラダドレッシング
- クリームチーズ
- グレービー
- ポテトチップ、コーンチップ
- 濃厚なデザート
- フライドポテト
排便時の臭いが通常よりもひどかったり、淡い色、脂っぽい、浮力のある場合は、脂肪の消化がよくないかもしれません。 このような症状を発している場合は、担当医か外来の臨床管理栄養士に相談してください。 脂肪分を消化するためには、薬が必要かもしれません。 薬を必要とすることはめったにありません。
乳糖(乳製品)不耐症
乳糖は乳製品に含まれている糖分のタイプです。 人によっては食道切除術をした後に、乳糖の消化不良を生じる場合があります。 これは乳糖不耐症と呼ばれます。 乳糖不耐症の症状としてはガス、腹部膨満感、下痢などがあります。 これらの症状は乳製品を食べてから30分から2時間の間に発生する可能性があります。
手術後の乳製品は、徐々に食事に取り入れてきましょう。 牛乳、アイスクリーム、柔らかいチーズには乳糖が多く含まれています。 ハードチーズ、ヨーグルト、バターに含まれる乳糖は少量です。
乳製品への不耐症をテストするには、4oz(1/2カップ)の牛乳を飲むことから始めましょう。
- 乳糖不耐症の症状を抱えていない方は、乳製品の摂取を増やしてみましょう。
- 乳糖不耐症の症状があっても、少量の乳糖であれば食べられるかもしれません。 さまざまな乳製品をとった後の変化に注意しましょう。
乳糖不耐症かもしれないと考える場合:
- 乳製品の消化に役立つ製品を試してみましょう(Lactaid®錠剤またはドロップ)。
- 乳糖を分解して加工した乳製品を試しましょう(Lactaid®ミルク、カッテージチーズおよびアイスクリームなど)
- 必要なときは、臨床臨床管理栄養士に相談してください。
手術後に発症した乳糖不耐症は時間と共に発症しなくなる場合があります。 胃が乳製品を消化できるかどうかを見るには、数か月後に再度試してみましょう。
よくある問題に対処するためのヒント
以下は食道切除術の後に生じるよくある問題です。 飲食物の記録や症状・問題の記録をとることで、その問題が生じる理由に気づくかもしれません。 「リソース」セクションには空欄の食品と飲料の記録がありますので、ご利用ください。
以下のヒントが役立たない場合は、臨床管理栄養士か担当医に相談して助言を求めてください。
逆流に対処するためのヒント
逆流は飲み込んだ食物か液体が喉を通って口に戻ることです。 これは、食道と胃の間の弁が手術で切除されたので生じます。 逆流に対処するためのヒントに従いましょう
- 食事中と食べ終わってから少なくとも60~90分は、背筋を伸ばして座りましょう。
- 腹部がゆったりとした服を着ましょう。
- 1日の最後の食事は就寝から少なくとも2時間前にとりましょう。
- 1日の最後の飲み物は、就寝の少なくとも1時間前に飲みましょう。
- ベッドでは、上半身は常に30度またはそれ以上に保ちましょう。 ウェッジピローを使って上半身と頭を起こすと良いでしょう。 ウェッジピローは外科用品店やオンラインで購入できます。
- 上体を倒すときは、腰から曲げるのではなく、膝を曲げましょう。
- 飲食物を1度にたくさんとり過ぎないようにしましょう。
吐き気に対処するためのヒント
- こってりした食物、香料の効いた食物、脂っこい食物は避けましょう。
- 短時間で食べたり飲んだりしないでください。 噛んでる間はフォークをテーブルに置くのもよいでしょう。
- 飲食物を1度にたくさんとり過ぎないようにしましょう。
- 食後は横たわらないでください。 横になるときは、上半身を必ず30度またはそれ以上に保ちましょう。
膨満感に対処するためのヒント
胃は手術前と同じ量を蓄えることができませんし、胸部の高い位置になります。 手術後の数か月は、消化が早かったり遅かったりもします。 つまり、満腹感が早めになるということです。 胃の位置が胸部になるので、膨満感も異なるかもしれません。 膨満感に対処するためのヒントに従いましょう。
- 胸骨の後ろが膨らんでいたり、圧迫されていたりしたら要注意です。 注意を払うことで、食べ過ぎや逆流を防ぐことができます。
- 飲食物を1度にたくさんとり過ぎないようにしましょう。
- 食事中に液体を飲み過ぎないように気をつけてましょう。
- 短時間で食べたり飲んだりしないでください。 噛んでる間はフォークをテーブルに置くのもよいでしょう。 頭脳は、満腹であることを認識するのに20分かかります。
- 1日3回の食事の代わりに、6~8回に分けて食事をとることができなければ、食事時間の予定をたてましょう。
- 手術前の多めの分量に戻っていることに気づいたら、事前に少量の食事を用意して容易に食べられるようにします。
下痢に対処するためのヒント
- 最初に糖分を減らし、それから乳製品、脂肪分と徐々に減らしましょう。 これらを減らしたときに、下痢が改善されたかどうかよく注意します。 改善されたのであれば、それらの食物を少なめにとりましょう。
- 缶詰の果物、バナナ、オートミールなどの水溶性繊維を含んだ食物をとりましょう。
-
自宅での食の安全を守りましょう。
- 残り物はすぐに冷蔵庫か冷凍庫に入れる。
- 冷蔵庫の残り物は2日たったら捨てる。
- 冷凍庫の残り物は6か月後に捨てる。
- 冷凍した残り物はキッチンカウンターの上ではなく、冷蔵庫または電子レンジで解凍する。 湯気が上がる安全な温度まで食物を加熱する。
嚥下困難に対処するためのヒント
- 柔らかくしっとりした食物を選びましょう。
- 食物はよく噛みましょう。
これらの方法を試しても飲み込みにくい、あるいは食べ物がのどに詰まった感じがする場合は、医療チームに伝えてください。 この問題を解決するために、食道を拡張する拡張術と呼ばれる処置が必要になるかもしれません。 拡張術が必要な場合は、担当の医療チームから、どのようなことが予想されるかについての詳しい情報が提供されます。
レストランや社交イベントでの食事
食事が社交行事の中心になることがよくあります。 行事やレストランで出される分量は多めです。 レストランでの食事や、結婚式やディナーパーティなどの行事に参加したときの食事に慣れるには、通常時間がかかります。
- アペタイザーを終えた後に、メイン・ディッシュを持ち帰らなければならない場合もあります。
- アペタイザーを食べなかったら、メイン・ディッシュの半分を食べて半分を持ち帰るのもいいでしょう。 メイン・ディッシュを友人と分け合うのもいいでしょう。
- 液体許容量によっては、小さなスープか飲料かのどちらかを選ばなければならないかもしれません。 もしくは、両方を少しずつ飲むのもいいでしょう。
- 食事の後にデザートを食べたいときは、2時間半~3時間後に4oz(118ml)の飲料と一緒に夜のスナックとしてとるのもいいでしょう。 食事とスナックの計画の立て方例として、「軟食6食のサンプルメニュー」をお読みください。
リソース
MSKサポートサービス
Integrative Medicine Service(統合医療サービス)
www.msk.org/integrativemedicine
当統合医療サービスは音楽療法、心身療法、ダンス/ムーブメント療法、ヨガ、タッチ療法など従来の医療を補う(伴う)、多数のサービスを提供しています。 これらのサービスに関するご予約は、646-449-1010までお電話ください。
また、統合医療サービスにおける医療従事者との相談を予約することもできます。 健康的なライフスタイルを築き、副作用を管理するための計画を一緒に考えてくれます。 ご予約は、646-608-8550までお電話ください。
Resources for Life After Cancer (RLAC) Program(がん罹患後の生活のためのリソースプログラム)
646-888-8016
MSKでの治療は積極的な治療の後にも続きます。 RLACプログラムは治療を終えた患者様とご家族のためのものです。
多くのサービスを提供しているプログラムです。 セミナー、ワークショップ、サポートグループ、治療後の生活に関するカウンセリングなどを行っています。 また、保険や雇用に関する問題にも対応します。
外部リソース
Academy of Nutrition and Dietetics (AND)
(米国栄養士会)
www.eatright.org/public
米国栄養士会(AND)は管理栄養士の専門組織です。 このウェブサイトには最新の栄養ガイドラインや研究内容が記載されており、お近くの栄養士を見つけるのにも役立ちます。 この栄養士会はThe Complete Food and Nutrition Guide(食物と栄養完全ガイド)も発行しており、食品・栄養・保健に関する情報を600ページ以上にわたって紹介しています。
American Institute for Cancer Research(アメリカがん研究協会)
www.aicr.org
800-843-8114
このウェブサイトには食事やがん予防研究・教育が記載されています。
FDA Center for Food Safety and Applied Nutrition(食品安全応用栄養センター)
www.fda.gov/AboutFDA/CentersOffices/OfficeofFoods/CFSAN/default.htm
食の安全に関する役立つ情報が記載されています。
清澄流動食
清澄流動食には透明の液体のみが含まれます。 これら液体は飲み込みや消化が容易です。 液体の例は以下の表をお読みください
この食事に従いながら、次にも気をつけましょう。
- 固形食は食べないようにしましょう。
- 透明でない液体は飲まないようにしましょう。
- 水、コーヒー、ティーの他にも水分をたくさんとりましょう。
- ダンピング症候群でない限り、シュガーフリーの液体は飲まないようにしましょう。
| 摂取したい飲食物 | 避けたい飲食物 | |
|---|---|---|
| スープ |
|
|
| 甘味 |
|
|
| 飲料 |
|
|
*炭酸水が膨満感やガスの原因になるときは、気泡がなくなってから飲むか、炭酸水を避けましょう。
全流動食
全流動食は清澄流動食で許可された液体すべてのほかに、以下の飲食物が含まれます。
| 摂取したい飲食物 | 避けたい飲食物 | |
|---|---|---|
| スープ |
|
|
| 乳製品 |
|
|
| 穀物 |
|
|
| 栄養補助食品 |
|
|
| その他 |
|
|
軟食
軟食には物理的に柔らかい食物のみが含まれます。 軟食の目標は、食感が滑らかで飲み込みやすくするために咀嚼回数を少なくすることです。
軟食に含まれる飲食物の例は以下の表をお読みください。 以下の「軟食6食のサンプルメニュー」セクションに記載されているメニューに従うのもよいでしょう。
| 摂取したい飲食物 | 避けたい飲食物 | |
|---|---|---|
| 飲料 |
|
|
| パン類 |
|
|
| シリアル |
|
|
| スープ |
|
|
| 肉と肉の代用食品 |
|
|
| 牛乳と乳製品 |
|
|
| じゃがいもおよびでんぷん |
|
|
| 野菜 |
|
|
| 果物 |
|
|
| デザート |
|
|
| オイル |
|
|
| その他 |
|
|
軟食6食のサンプルメニュー
以下のサンプルメニューは、軟食の6食(少量)です。 各食事には液体4oz(118mL)(食事中の膨満感を防ぐため)と食事間の液体8oz(236mL)(十分な水分補給のため)が含まれています。 スープも液体にみなされることを忘れないでください。
-
メニュー項目の一部にはシュガーフリーでないものがあります。 糖尿病の方、血糖値が高い方、ダンピング症候群の方は、次の点に気をつけてください。
- 通常のヨーグルトの代わりに、シュガーフリーまたは「ライト」ヨーグルトを使いましょう。
- フルーツジュースの量を制限しましょう。
- フルーツジュースを飲むときは、水で薄めましょう。
-
アスタリスク記号(*)が付いているメニュー項目には乳糖が含まれています。 乳糖不耐症の方は次を心がけましょう。
- Lactaidミルク、カッテージチーズ、またはアイスクリームを試す。
- 乳製品を取る前に、ラクトエイド錠剤またはドロップを服用する。
- アーモンドミルク、ライスミルク、豆乳、および乳製品不使用のチーズを選ぶ。
軟食6食のサンプルメニュー1
| 時刻 | 食事 | 食品と飲料 |
|---|---|---|
| 午前7:30 | 朝食 |
|
| 午前9:00 | 飲料 |
|
| 午前10:00 | スナック |
|
| 午前11:30 | 飲料 |
|
| 午後12:30 | 昼食 |
|
| 午後2:00 | 飲料 |
|
| 午後3:00 | スナック |
|
| 午後4:30 | 飲料 |
|
| 午後5:30 | 夕食 |
|
| 午後7:00 | 飲料 |
|
| 午後8:00 | スナック |
|
| 午後9:30 | 飲料 |
|
軟食6食のサンプルメニュー2
| 時刻 | 食事 | 食品と飲料 |
|---|---|---|
| 午前7:30 | 朝食 |
|
| 午前9:00 | 飲料 |
|
| 午前10:00 | スナック |
|
| 午前11:30 | 飲料 |
|
| 午後12:30 | 昼食 |
|
| 午後2:00 | 飲料 |
|
| 午後3:00 | スナック |
|
| 午後4:30 | 飲料 |
|
| 午後5:30 | 夕食 |
|
| 午後7:00 | 飲料 |
|
| 午後8:00 | スナック |
|
| 午後9:30 | 飲料 |
|
軟食6食のサンプルメニュー3
| 時刻 | 食事 | 食品と飲料 |
|---|---|---|
| 午前7:30 | 朝食 |
|
| 午前9:00 | 飲料 |
|
| 午前10:00 | スナック |
|
| 午前11:30 | 飲料 |
|
| 午後12:30 | 昼食 |
|
| 午後2:00 | 飲料 |
|
| 午後3:00 | スナック |
|
| 午後4:30 | 飲料 |
|
| 午後5:30 | 夕食 |
|
| 午後7:00 | 飲料 |
|
| 午後8:00 | スナック |
|
| 午後9:30 | 飲料 |
|
軟食6食のサンプルメニュー4
| 時刻 | 食事 | 食品と飲料 |
|---|---|---|
| 午前7:30 | 朝食 |
|
| 午前9:00 | 飲料 |
|
| 午前10:00 | スナック |
|
| 午前11:30 | 飲料 |
|
| 午後12:30 | 昼食 |
|
| 午後2:00 | 飲料 |
|
| 午後3:00 | スナック |
|
| 午後4:30 | 飲料 |
|
| 午後5:30 | 夕食 |
|
| 午後7:00 | 飲料 |
|
| 午後8:00 | スナック |
|
| 午後9:30 | 飲料 |
|
